Способ хирургического лечения отечно-геморрагических форм диабетической ретинопатии
Иллюстрации
Показать всеИзобретение относится к медицине, в частности к офтальмологии, и может быть использовано для хирургического лечения отечно-геморрагических форм диабетической ретинопатии. Способ включает витрэктомию с удалением задней гиалоидной мембраны и внутренней пограничной мембраны в центральной зоне сетчатки, тампонаду витреальной полости перфторорганическим соединением (ПФОС) и эндолазеркоагуляцию сетчатки. В ходе операции ПФОС удаляют и замещают на физраствор или силиконовое масло. После герметизации глазного яблока и восстановления внутриглазного давления (ВГД) в субтеноновом пространстве формируют туннель, в который вводят имплантат из эластичного полимерного материала, покрытого гидрогелевым материалом, с размещенной в нем плоской вставкой из магнитного материала с индукцией постоянного магнитного поля 3,5-5 мТл, с многополюсным реверсивным намагничиванием. При этом дистальный конец имплантата с магнитной вставкой располагают экстрасклерально в зоне проекции отека центральной области сетчатки, проксимальный конец подшивают к склере в экваториальной области. Через 3-5 недель имплантат удаляют. Способ позволяет ускорить резорбцию отека сетчатки и стабилизировать патологический процесс. 4 з.п. ф-лы, 3 ил.
Реферат
Изобретение относится к медицине, а точнее к офтальмологии, и может быть использовано в хирургическом лечении отечно-геморрагических форм диабетической ретинопатии.
Отечно-геморрагические формы диабетической ретинопатии являются одним из наиболее тяжелых, прогностически неблагоприятных и трудно поддающихся лечению форм заболевания (Глинчук Я.И. с соавт., 1995; Bresnick H.G., 1986), характеризуются отеком сетчатки в центральной области, отложением экссудатов и кровоизлияниями. Медикаментозные средства практически неэффективны при данной патологии и могут применяться лишь как вспомогательные меры (Семенов А.Д. с соавт., 1979; Bresnick H.G., 1986). Положительный эффект транспупиллярной лазеркоагуляции сетчатки составляет не более 50% (Плюхова О.А., 1988). Наиболее эффективным является хирургическое лечение. Но проведение только витрэктомии не позволяет добиться полной и быстрой резорбцию отека сетчатки в центральной области. Поэтому отечно-геморрагические формы диабетической ретинопатии требуют комплексного подхода к их лечению.
Известен способ хирургического лечения отечно-геморрагических форм диабетической ретинопатии (Субанбаева З.К. Хирургическое лечение отечно-геморрагических форм диабетической ретинопатии (с применением перфторорганических соединений): Дисс. ... канд. мед. наук. - М., 1997. - С.63-70), включающий витрэктомию с удалением задней гиалоидной мембраны, тампонаду витреальной полости перфторорганическим соединением (ПФОС) и эндолазерную коагуляцию сетчатки.
Недостатком данного способа является то, что он не обеспечивает полную и быструю резорбцию отека сетчатки в центральной области.
Задачей изобретения является создание способа, позволяющего повысить эффективность хирургического лечения отечно-геморрагических форм диабетической ретинопатии.
Техническим результатом является ускорение резорбции отека сетчатки, стабилизация патологического процесса с улучшением и сохранением зрительных функций.
Технический результат достигается тем, что в способе хирургического лечения отечно-геморрагических форм диабетической ретинопатии, включающем витрэктомию с удалением задней гиалоидной мембраны, тампонаду витреальной полости ПФОС и эндолазеркоагуляцию сетчатки, согласно изобретению при проведении витрэктомии дополнительно удаляют внутреннюю пограничную мембрану (ВПМ) в центральной зоне сетчатки. ПФОС удаляют и замещают на физраствор или силиконовое масло в ходе операции. После герметизации глазного яблока и восстановления ВГД в субтеноновом пространстве формируют туннель, в который вводят имплантат из эластичного полимерного материала, например из биоустойчивого полимера, например на основе полиорганосилоксана или силиконового каучука, покрытого гидрогелевым материалом, длиной 20 мм, шириной 8 мм, толщиной 2 мм.
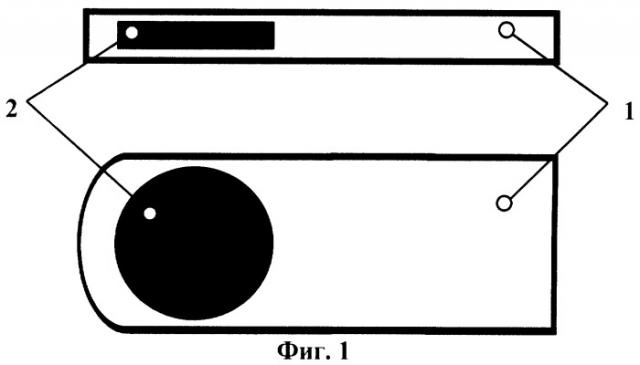
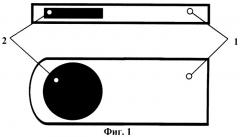
Имплантат выполнен в форме плоской прямоугольной пластины с одним закругленным концом. Внутри имплантата со стороны закругленного конца размещена плоская вставка, например, в форме эллипса или прямоугольника из магнитного материала, например системы самарий-кобальт или ниодим-железо-бор с индукцией постоянного магнитного поля 3,5-5 мТл с многополюсным реверсивным намагничиванием. Площадь магнитной вставки составляет 1/3 от площади имплантата. Толщина магнитной вставки - 1 мм. Намагничивание магнитного материала вставки может быть произведено, например, как описано в патенте РФ №2187162.
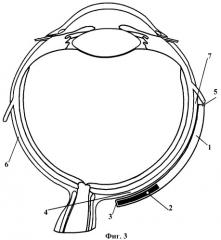
Дистальный конец имплантата с магнитной вставкой располагают экстрасклерально в зоне проекции отека центральной области сетчатки, а проксимальный конец подшивают к склере в экваториальной области, через 3-5 недель имплантат удаляют.
При неполной резорбции отека в послеоперационном периоде через 2-4 недели проводят транспупиллярную дополнительную лазеркоагуляцию сетчатки в зоне локализации отека по стандартным методикам (ограничительную или по типу “решетки”). В таких случаях имплантат удаляют через 7-10 дней после лазеркоагуляции. Период 7-10 дней соответствует промежутку времени, за который происходит полное формирование коагулятов.
При отеках сетчатки IV-V степени (классификация из дисс. ... канд. мед. наук Субанбаевой З.К. “Хирургическое лечение отечно-геморрагических форм диабетической ретинопатии (с применением перфторорганических соединений)”. - М., 1997. - С.42) необходимо, чтобы магнитная вставка обладала сквозным профильным многополюсным реверсивным намагничиванием с индукцией постоянного магнитного поля 5 мТл.
При отеках сетчатки II-III степени целесообразно, чтобы магнитная вставка обладала двусторонним подповерхностным многополюсным реверсивным намагничиванием с индукцией постоянного магнитного поля 3,5-5 мТл.
При отеках сетчатки I степени достаточно одностороннего подповерхностного многополюсного реверсивного намагничивания с индукцией постоянного магнитного поля 3,5 мТл.
Индукция постоянного магнитного поля менее 3,5 мТл недостаточна для снятия отека, а при индукции более 5 мТл возможно возникновение необратимых изменений в подлежащих тканях глаза.
Срок удаления имплантата через 3-5 недель после имплантации определяется степенью тяжести отека сетчатки.
Технический результат достигается за счет того, что:
1. Дополнительное удаление в ходе витрэктомии ВПМ позволяет устранить витреоретинальные тракции в макулярной области.
2. Удаление ПФОС и замещение его на физраствор или силиконовое масло в ходе операции позволяет снизить риск токсического влияния ПФОС на внутриглазные структуры.
3. Размещение магнитной вставки имплантата непосредственно в зоне отека позволяет улучшить микроциркуляцию и трофику тканей, что способствует ускорению резорбции отека сетчатки.
4. Магнито-ориентационное воздействие постоянного магнитного поля (Белый Ю.А., Терещенко А.В., Хорошилова-Маслова И.П., Захарова Г.П., Исаева Р.Т., Шкворченко Д.О., Володин П.Л., Новиков С.В. Экспериментальное обоснование применения полимерных эластичных магнитных имплантатов в хирургическом лечении центральных хориоретинальных дистрофий // Офтальмохирургия. - 2003. - №2. - С.10-13) магнитной вставки имплантата способствует упорядочению и восстановлению нарушенных межклеточных взаимодействий, приводя тем самым к стабилизации патологического процесса, улучшению и сохранению зрительных функций.
Изобретение поясняется чертежами. На фиг.1, 2 изображен имплантат 1 с магнитной вставкой 2. На фиг.3 изображена схема расположения имплантата 1, где дистальный конец 3 имплантата 1 с магнитной вставкой 2 расположен экстрасклерально в зоне проекции отека центральной области сетчатки 4, а проксимальный конец 5 имплантата 1 подшит к склере 6 в экваториальной области 7.
Способ осуществляется следующим образом. После обработки операционного поля и проведения регионарной анестезии по стандартной методике в верхневнутреннем и верхненаружном квадрантах в 4 мм от лимба выполняют разрез конъюнктивы длиной 6-8 мм концентрично лимбу. В нижненаружном квадранте в 4 мм от лимба выполняют разрез конъюнктивы длиной 6 мм концентрично лимбу и с помощью шпателя формируют туннель в субтеноновом пространстве по направлению к заднему полюсу глаза. Выполняют субтотальную витрэктомию по стандартной методике. Затем в полость глаза вводят ПФОС (ДК-164), витреальным пинцетом удаляют заднюю гиалоидную мембрану, внутреннюю пограничную мембрану, после чего проводят эндолазерную коагуляцию сетчатки диодным лазером. Затем ПФОС замещают на изотонический (0,9%) физиологический раствор или силиконовое масло. На склеротомические отверстия накладывают узловые швы.
После герметизации глазного яблока и восстановления внутриглазного давления (ВГД) в заранее сформированный в субтеноновом пространстве туннель по направлению к заднему полюсу глаза вводят имплантат 1. При введении имплантата 1 с помощью шпателя производится склерокомпрессия для локализации положения имплантата 1 при постоянном контроле с помощью операционного микроскопа. Магнитную вставку 2, расположенную на дистальном конце 3 имплантата 1, размещают в зоне проекции отека центральной области сетчатки 4. Проксимальный конец 5 имплантата 1 фиксируют к склере 6 в экваториальной области 7 двумя узловыми швами. Конъюнктиву ушивают непрерывным швом. Под конъюнктиву вводят раствор антибиотика и дексона. На глаз накладывается асептическая повязка.
Через 2-4 недели имплантат 1 удаляют. Удаление имплантата 1 осуществляется следующим образом. После стандартной обработки операционного поля в нижненаружном квадранте в 4 мм от лимба выполняют разрез конъюнктивы длиной 3-4 мм концентрично лимбу. С помощью ножниц выделяют проксимальный конец 5 импланта 1 от окружающих тканей. Удаляют узловые швы, фиксирующие проксимальный конец 5 имплантата 1. Имплантат 1 захватывают пинцетом и удаляют. Конъюнктиву ушивают непрерывным швом. Под конъюнктиву вводят раствор антибиотика и дексона.
В случае замены ПФОС на силиконовое масло его удаляют через 10 месяцев после введения в витреальную полость по стандартной методике.
Изобретение поясняется следующими примерами.
Пример 1. Пациент И., 68 лет. Проходил лечение в Калужском филиале ГУ МНТК “Микрохирургия глаза”. Из анамнеза: страдает сахарным диабетом II типа 12 лет (диагноз эндокринолога - сахарный диабет II типа средней степени тяжести в стадии субкомпенсации). Принимает пероральные сахароснижающие препараты. Сопутствующие заболевания: ИБС, постинфарктный кардиосклероз, артериальная гипертония, перенес инфаркт миокарда в 2002 году. В течение двух последних лет отмечает постепенное снижение зрения на оба глаза. На левом глазу зрение резко снизилось месяц назад.
Диагноз: OD - непролиферативная диабетическая ретинопатия, отечно-геморрагическая форма с отеком сетчатки II степени, начальная осложненная катаракта; OS - непролиферативная диабетическая ретинопатия, отечно-геморрагическая форма с отеком сетчатки III степени, частичный гемофтальм, начальная осложненная катаракта.
При осмотре: OD - спокоен, роговица гладкая зеркальная, передняя камера нормальной глубины, в хрусталике начальные помутнения под задней капсулой, грубая деструкция стекловидного тела, диск зрительного нерва бледно-розовый, границы четкие; в макулярной зоне рефлексов нет, отек сетчатки II степени, отложения твердого экссудата, мелкие ретинальные геморрагии по всему глазному дну, соотношение артерия-вена 1:3, вены умеренно расширены, извиты; OS - спокоен, роговица гладкая зеркальная, передняя камера нормальной глубины, в хрусталике начальные помутнения под задней капсулой, частично организовавшийся гемофтальм, диск зрительного нерва бледноват, границы четкие, отек макулярной зоны сетчатки III степени, отложения твердого экссудата в парамакулярной области, мелкие геморрагии по всему глазному дну, микроаневризмы сосудов.
Vis:OD=0.2 с+1.5 Д=0,3; OS=0,08 н/к.
Ультразвуковое В-сканирование: OD - грубая деструкция стекловидного тела, отек сетчатки в центральной зоне 0,5 мм, OS - частично организовавшийся гемофтальм акустически средней плотности, отек сетчатки в центральной зоне до 0,6 мм.
Пациент прооперирован на левом глазу по предложенному способу. ПФОС в ходе операции замещен на физраствор, магнитная вставка имплантата с многополюсным реверсивным двусторонним подповерхностным намагничиванием с индукцией постоянного магнитного поля 4 мТл.
Операция и послеоперационный период протекали без осложнений. При выписке: левый глаз умеренно раздражен, рефлекс с глазного дна розовый, оболочки прилежат, сохраняется отек макулярной зоны II степени. Vis: OS - счет пальцев у лица, с диафрагмой с+6Д=0,08.
Пациент повторно осмотрен через 4 недели. Левый глаз практически спокоен. Ультразвуковое В-сканирование: OS - оболочки прилежат, отек не определятся. Vis:OS-0,08 с+1,5 Д=0,12. Имплантат удалили. Пациент наблюдался в течение года с периодичностью 1 раз в 3 месяца. В течение всего периода наблюдения состояние глазного дна, зрительные функции оставались стабильными.
Пример 2. Пациентка Р., 65 лет. Проходила лечение в Калужском филиале ГУ МНТК “Микрохирургия глаза”. Из анамнеза: страдает сахарным диабетом II типа 9 лет (диагноз эндокринолога - сахарный диабет II типа средней степени тяжести в стадии субкомпенсации). Принимает пероральные сахароснижающие препараты. Сопутствующие заболевания: ИБС, артериальная гипертония. В течение последнего года отмечает снижение зрения на оба глаза. Лечилась консервативно по месту жительства: сосудистые препараты, антиоксиданты, спазмалитики, дезагреганты.
Диагноз: OD - непролиферативная диабетическая ретинопатия, отечно-геморрагическая форма с отеком сетчатки IV-V степени, частичный гемофтальм, начальная осложненная катаракта; OS - непролиферативная диабетическая ретинопатия, отечно-геморрагическая форма с отеком сетчатки II степени, частичный гемофтальм, начальная осложненная катаракта.
При осмотре: OD - спокоен, роговица гладкая зеркальная, передняя камера нормальной глубины, в хрусталике начальные помутнения под задней капсулой, частичный гемофтальм, рефлекс с глазного дна тусклый, детали глазного дна не визуализируются; OS - спокоен, роговица гладкая зеркальная, передняя камера нормальной глубины, в хрусталике начальные помутнения под задней капсулой, частично организовавшийся гемофтальм, диск зрительного нерва бледноват, границы четкие, отек макулярной зоны сетчатки II степени, отложения твердого экссудата в парамакулярной области, мелкие геморрагии по всему глазному дну, микроаневризмы сосудов.
Vis:OD=прав. светопроекция; OS=0,2 с+1Д=0,32.
Ультразвуковое В-сканирование: OD - частично организовавшийся гемофтальм окустически средней плотности, отек сетчатки в центральной зоне до 0,8 мм, OS - частично организовавшийся гемофтальм окустически средней плотности, отек сетчатки в центральной зоне до 0,3 мм.
Пациент прооперирован на правом глазу по предложенному способу. ПФОС в ходе операции замещен на силиконовое масло, магнитная вставка имплантата с многополюсным реверсивным сквозным профильным намагничиванием с индукцией магнитного поля 5 мТл.
Операция и послеоперационный период протекали без осложнений. При выписке: правый глаз умеренно раздражен, рефлекс с глазного дна розовый, оболочки прилежат, сохраняется отек макулярной зоны III степени. Vis: OD - счет пальцев у лица.
Пациент повторно осмотрен через 3 недели. Правый глаз практически спокоен, сохраняется отек I-II степени. Vis: OD - 0,04с+6Д=0,09. В связи с сохранением отека сетчатки больному выполнена транспупиллярная лазеркоагуляция сетчатки по типу “решетки” по стандартной методике.
Имплантат удалили через 4 недели после имплантации.
Пациент осмотрен через 5 недель после первой операции. Vis: OD - 0,06с+6Д=0,1, при осмотре глазного дна отек не определялся.
Силиконовое масло удалили через 10 месяцев по стандартной методике.
Пациент наблюдался в течение 18 месяцев с периодичностью 1 раз в 3 месяца. В течение всего периода наблюдения состояние глазного дна и зрительные функции оставались стабильными.
Таким образом, изобретение представляет собой эффективный способ хирургического лечения отечно-геморрагических форм диабетической ретинопатии, обеспечивающий ускорение резорбции отека сетчатки. Дополнительный эффект достигается за счет применения имплантата со вставкой, обладающей постоянным магнитным полем. Использование способа по описанной методике позволяет стабилизировать патологический процесс и добиться улучшения и сохранения зрительных функций пациента.
1. Способ хирургического лечения отечно-геморрагических форм диабетической ретинопатии, включающий витрэктомию с удалением задней гиалоидной мембраны, тампонаду витреальной полости перфторорганическим соединением (ПФОС) и эндолазеркоагуляцию сетчатки, отличающийся тем, что при проведении витрэктомии дополнительно удаляют внутреннюю пограничную мембрану в центральной зоне сетчатки, ПФОС удаляют и замещают на физраствор или силиконовое масло в ходе операции, после герметизации глазного яблока и восстановления внутриглазного давления (ВГД) в субтеноновом пространстве формируют туннель, в который вводят имплантат из эластичного полимерного материала, покрытого гидрогелевым материалом, в форме плоской прямоугольной пластины с одним закругленным концом и с размещенной в нем плоской вставкой из магнитного материала с индукцией постоянного магнитного поля 3,5-5 мТл, с многополюсным реверсивным намагничиванием, при этом дистальный конец имплантата с магнитной вставкой располагают экстрасклерально в зоне проекции отека центральной области сетчатки, проксимальный конец подшивают к склере в экваториальной области, через 3-5 недель имплантат удаляют, в случае замещения ПФОС на силиконовое масло, силиконовое масло удаляют через 10 месяцев после его введения в витреальную полость.
2. Способ по п.1, отличающийся тем, что в случае неполной резорбции отека через 2-4 недели после имплантации проводят транспупиллярную дополнительную лазеркоагуляцию сетчатки.
3. Способ по п.1, отличающийся тем, что магнитная вставка обладает сквозным профильным намагничиванием.
4. Способ по п.1, отличающийся тем, что магнитная вставка обладает двусторонним подповерхностным намагничиванием.
5. Способ по п.1, отличающийся тем, что магнитная вставка обладает одностронним подповерхностным намагничиванием.