Способ нетипичной эндоскопической папиллотомии
Иллюстрации
Показать всеИзобретение относится к медицине, эндоскопии, и может быть использовано при проведении папиллотомии. При выполнении нетипичной эндоскопической папиллотомии рассекают крышу ампулы большого дуоденального сосочка по центру в режиме «резания» на всю длину от переходной складки к его устью послойно: слизистый, подслизистый, мышечный слои. Способ позволяет проводить четкий визуальный контроль во время вмешательства, исключает осложнения, связанные со смещением папиллотома. 4 ил., 2 табл.
Реферат
Предлагаемое изобретение относится к медицине, а именно к эндоскопии, и может быть использовано для диагностики и лечения болезней, связанных с поражением билиарных и панкреатических протоковых систем.
Не вызывает сомнений факт распространенности в общей структуре патологии, доброкачественных и злокачественных заболеваний гепатопанкреатодуоденальной зоны, для диагностики и лечения которых необходимо как прямое контрастирование билиарной и панкреатической протоковых систем, так и возможность инструментального доступа в эти системы. На современном этапе развития медицины методом выбора является прямой чрессосочковый доступ с целью выполнения рентгенэндоскопических диагностических и диапевтических вмешательств. Как правило, в большинстве случаев для достижения этой цели необходимо выполнить эндоскопическую папиллотомию (ЭПТ).
Внедренная в 1974 году в клиническую практику эндоскопическая папиллотомия в настоящее время широко применяется в специализированных лечебных учреждениях.
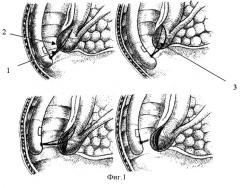
Классический (типичный) - канюляционный способ папиллотомии является общепризнанным методом выбора и принят нами в качестве аналога (И.Л.Насташенко, О.В.Довбенко "Эндоскопическая папиллосфинктеротомия". Эндоскопическая хирургия, 6, 2002 г., стр.48-52). При этом способе папиллотом (1) вводят в устье Фатерова соска (2) и устанавливают в направлении хода холедоха. Введение, правильная установка (на 10-11 часах циферблата) папиллотома и на достаточную глубину - основа успешной операции. Перед выполнением разреза электрод-струну натягивают (3) до момента, когда начинает приподниматься крыша ампулы соска. Разрез производят переменным включением "режущего" и "коагулирующего" токов минимально необходимой мощности. Длина разреза в каждом конкретном случае определяется индивидуально и зависит от анатомического варианта строения и цели операции.
На фиг.1 приведена схема канюляционной эндоскопической папиллотомии. Преимущества данного способа:
1. Хорошая управляемость, обусловленная тем, что папиллотом фиксирован в терминальном отделе протока и в основном требуется контроль только за длиной разреза.
2. Вероятность возникновения тяжелых осложнений, в сравнении с предрассечением и супрапапиллярной холедоходуоденостомией, значительно меньшая.
3. ЭПТ удается выполнить в один этап в абсолютном большинстве случаев.
Недостатки:
1. Основной недостаток в том, что для выполнения этой методики необходима канюляция, а приблизительно в одной трети случаев она не удается.
2. Возможно обширное термическое повреждение, которое возникает при глубоком введении режущей части электрода-струны, особенно в случаях, когда холедох впадает в 12-перстную кишку под острым углом и неправильном выборе режимов электроножа. Это приводит к развитию послеоперационных осложнений: ранних - таких как панкреатит, кровотечение, перфорация, и поздних - фиброз и рестеноз.
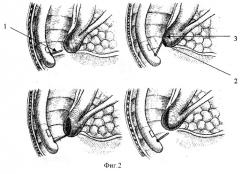
При неудачных попытках канюляции выполняют неканюляционную эндоскопическую папиллотомию (нетипичную). В литературе известны два основных ее варианта - предрассечение и супрапапиллярная холедоходуоденостомия. Предрассечение взято нами в качестве прототипа. Техника его выполнения следующая: торцевой электрод (1) выводят из катетера на 2-3 мм, устанавливают у верхнего края устья (2) и при включении электрического тока направляют вверх и влево. При этом рассекают всю толщину крыши ампулы (3). Во избежании заваривания устья необходимо применять ток в режиме резания. Длина разреза может варьировать от 3-4 мм до 6-8 мм.
На фиг.2 приведена схема нетипичной эндоскопической папиллотомии (предрассечение).
Основное преимущество этого способа отсутствие необходимости канюляции и так называемый "быстрый" разрез.
Недостатки:
1. Папиллотом не фиксируется в канале протока и при движениях либо эндоскопа, либо стенки кишки может свободно перемещаться в любом направлении, а это при внезапных непроизвольных движениях приводит к потере управляемости ходом операции - возникают значительные сложности с выполнением оптимальных характеристик направления, длины и глубины разреза.
2. Сложности с правильным выбором направления, длины и глубины разреза возникают из-за потери ориентации в тех случаях, когда быстрое выполнение разреза не удается сразу и развивается отек тканей или начинается кровотечение - выполнение манипуляции приходится откладывать на 2-4 дня.
3. Перечисленные технические сложности обуславливают значительно большее количество интра- и послеоперационных осложнений предрассечения в сравнении с канюляционной методикой.
Техника супрапапиллярной холедоходуоденостомии (СПХДС) (А.С.Балалыкин "Эндоскопическая абдоминальная хирургия". М., 1996 г., стр.34-36).
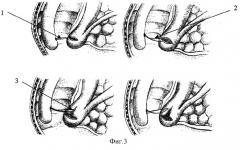
Принцип операции СПХДС заключается в том, что доступ к протоковым структурам осуществляют в два этапа. Первоначальный разрез производят в верхней трети крыши ампулы БДС, а затем через полученное отверстие производят канюляцию холедоха и при необходимости разрез увеличивают. На фиг.3 приведена схема супрапапиллярной холедоходуоденостомии.
Первоначальный разрез производят торцевым папиллотомом (1) дугообразно или поперечно на глубину 2-3 мм. После вскрытия просвета ампулы БДС, что обычно видно по начинающей поступать желчи, производят канюляцию холедоха канюляционным папиллотомом (2), его контрастирование и при необходимости - увеличение длины разреза (3).
Все перечисленные недостатки предрассечения характерны и для этого способа.
С нашей точки зрения основной недостаток способа - отсутствие четких визуальных критериев необходимых длины и глубины разреза. Ведь желчь далеко не всегда начинает поступать в ДПК, а при неправильно выполненном разрезе попытка канюляции нередко приводит к созданию ложного хода.
Задачи:
1. Разработка техники неканюляционной эндоскопической папиллотомии, обеспечивающей лучшую управлямость и ориентацию в тканях при выполнении разреза в сравнении с техникой предрассечения и супрапапиллярной холедоходуоденостомией.
2. Уменьшение количества осложнений при неканюляционной эндоскопической папиллотомии.
3. Сокращение количества этапов при выполнении ЭПТ.
4. Улучшение результатов эндоскопической диагностики и непосредственных и отдаленных результатов лечения данной группы больных.
Технической новизной способа является то, что обеспечение доступа к протоковым структурам большого дуоденального сосочка (БДС) осуществляют путем послойного рассечения его крыши. Технический результат обусловлен тем, что в основу послойной неканюляционной папиллотомии положены следующие принципы:
1. Разрез слизистой производится сразу на всю длину от переходной складки в супрапапиллярном отделе по центру крыши ампулы соска к его устью. Это позволяет сразу иметь четкий ориентир направления и длины разреза.
2. Электрод папиллотома располагают по линии разреза и опирают на слизистую по всей длине, что обеспечивает достаточно надежную от случайных смещений фиксацию папилотома. Затем кратковременно включают ток в режиме резания. В дальнейшем процедуру повторяют. При такой технике у нас одна переменная - включение, выключение тока, а при технике предрассечения две - включение, выключение тока и перемещение в тканях электрода ножа.
3. Четкий визуальный контроль глубины разреза, достигается за счет того, что рассекаемые мышечные волокна (lamina propria tunika mucosae) сокращаются и растягивают края раны, обеспечивая хорошую визуализацию места вмешательства. Электрод торцевого ножа все время полностью находится в поле зрения, а не располагается в просвете ампулы - этим значительно уменьшается термическое повреждение окружающих тканей и контролируется глубина его проникновения.
4. При возникновении кровотечения из такого разреза его легче остановить (так как кровоточащий сосуд обычно хорошо виден и находится не в глубине раны, а практически на горизонтальной поверхности) и затем продолжить операцию, не откладывая на 2-й этап.
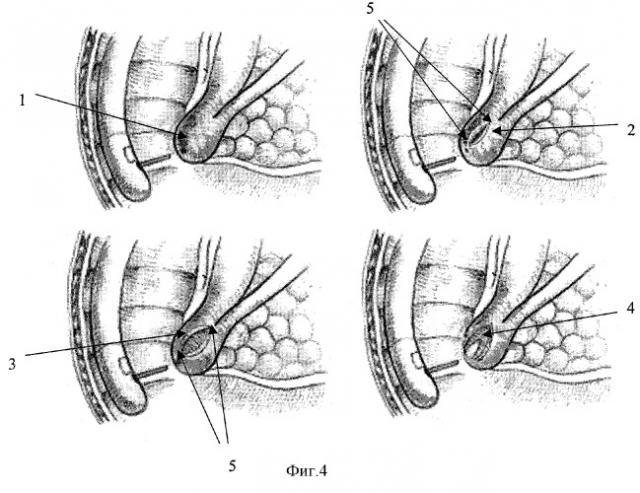
5. Существенно сокращается время операции. Практически в любых ситуациях при правильной технике выполнения послойной ЭПТ операцию можно завершить в один этап. По отношению к прототипу заявляемый способ имеет следующие отличительные признаки: при нашем способе крышу большого дуоденального соска (1) рассекают послойно, начиная от поверхностных тканей, продвигаясь к глубжележащим (слизистая (2), подслизистая (3), мышечная оболочки (4)) сразу на всю заданную длину разреза (5), в зависимости от поставленной цели. Используем при этом только режим "резания". На фиг.4 приведена схема послойной нетипичной эндоскопической папиллотомии.
Предлагаемый способ нетипичной ЭПТ осуществляют следующим образом: больному за 30-40 мин до операции проводят премедикацию (р-р метацина 0,1%-4,0, реланиум 2,0). При выполнении нетипичной ЭПТ премедикация больного имеет очень большое значение, так как папиллотом не фиксирован в ампуле БДС (как при типичной ЭПТ) и непроизвольное срыгивание во время операции чревато грозными осложнениями.
Исследование производят в операционной под Rg-контролем. Больного укладывают на левый бок, левую руку заводят за спину. Левая нога прямая, правая - в полусогнутом состоянии. Местную анестезию (задняя стенка глотки, левая и правая небные дужки) проводят за 3-5 мин до исследования 2% раствором лидокаина. Первый этап заключается в выведении БДС в удобную позицию и осмотре данной области. При этом просят больного повернуться на живот (голова остается в прежнем положении). В случае, когда типичная ЭПТ не удается (стриктура или стеноз устья БДС, папиллит, вклиненный конкремент, атипичное расположение БДС при парапапиллярных дивертикулах), принимается решение выполнения нетипичной ЭПТ. Папиллотом устанавливают над крышей ампулы БДС. Рассечение производят послойно, поэтапно раскрывая крышу ампулы БДС (слизистая, подслизистая оболочка, мышечный сфинктер), используя только режим "резания" электрического тока. Принципиальным моментом является проведение разреза на всю длину крыши ампулы БДС - от поперечной складки до устья, постепенно углубляя разрез. При углублении разреза, за счет сокращения пересекаемых мышечных волокон (lamina muscularis tunica mucosa), края его начинают раздвигаться в стороны, что позволяет хорошо визуализировать все ткани в ране, поэтому четко определяется момент вскрытия просвета ампулы БДС.
При данной технике обеспечена хорошая визуализация расположения папиллотома, рассекаемых тканей, кровоточащих сосудов (при их наличии), устья холедоха. Это, в свою очередь, помогает избежать таких серьезных осложнений, как кровотечение, ретродуоденальная перфорация, панкреатит, а так же уменьшить количество повторных эндоскопических вмешательств.
Пример 1. Больная О., 91 год, поступила в клинику 02.11.00 г. с Д-з: ЖКБ. Холедохолитиаз (Холецистэктомия 1998 г.). 02.11.00 г. проведена РХПГ. При этом выявлено, что сосок отечен, увеличен в размерах, в его устье - аденома. Канюляция в данном случае невозможна из-за резкого сужения устья БДС. Больной произведена нетипичная "послойная" ЭПТ на 0,8 см. После визуализации устья холедоха произведена канюляция катетером. Контрастирован расширенный до 2-х см холедох. В его просвете - тени 7 конкрементов. При помощи корзинчатого зонда типа Дормиа произведена их механическая литоэкстракция (МЛЭ). Желчеотток в ДПК восстановлен. После проведения незначительной инфузионной терапии и контроля состояния больной 04.11.00 г. больная в удовлетворительном состоянии выписана из стационара.
Пример 2. Больной Ч., 72 года, поступил в клинику 08.01.2004 г. с диагнозом: ЖКБ, состояние после холецистэктомии с наружным дренированием холедоха из минидоступа, резидуальный холедохолитиаз. При выполнении фистуллографии в н/3 холедоха определяется конкремент в Д до 1,0 см. При выполнении РХПГ выявлено, что БДС располагается на дне дивертикула. Ранее известными методами папиллотомии эндоскопически санировать холедох не представляется возможным: канюляция не удается, а использование нетипичной папиллотомии в классическом исполнении опасно ретродуоденальной перфорацией. Нами была применена техника нетипичной послойной папиллотомии по антеградно проведенному в просвет ДПК проводнику. Операция закончилась успешно. В два этапа конкремент холедоха удалось убрать. 19.01.2004 г. в удовлетворительном состоянии больной выписан.
С 1998 по 2003 гг. в нашей клинике проведено 1904 эндоскопических папиллотомий по поводу различных заболеваний. Из них типичным способом - 32% (609 больных), нетипичным - 42% (800 больных), комбинированным - 26% (495 больных).
Работу в рентгеноперационной осуществляли две бригады хирургов примерно с одинаковым опытом работы. Одна бригада выполняла нетипичную ЭПТ по стандартной, описанной в литературе, методике. Другая бригада - применяла послойную ЭПТ. Количество больных в каждой бригаде было примерно одинаковым.
Мы проанализировали работу каждой бригады по двум показателям: количество одноэтапных папиллотомий (т.е. достижение цели папиллотомии в один этап у конкретного больного) и количество осложнений, полученных при выполнении ЭПТ нетипичным способом.
| Таблица 1.Количество одноэтапных операций (в %). | ||
| Год | 1-я бригада | 2-я бригада |
| 1998 | 63,6 | 71,1 |
| 1999 | 72,6 | 76,1 |
| 2000 | 79 | 84,2 |
| 2001 | 75 | 90,1 |
| 2002 | 64,3 | 90 |
| 2003 | 76,5 | 87,9 |
Из таблицы видно, что применение послойной ЭПТ значительно увеличивает количество одноэтапных операций.
| Таблица 2.Частота осложнений при выполнении ЭПТ нетипичным способом (в %). | ||
| Год | 1-я бригада | 2-я бригада |
| 1998 | 3,8 | 2,2 |
| 1999 | 3,6 | 2,8 |
| 2000 | 10,5 | 7,7 |
| 2001 | 12,5 | 5,5 |
| 2002 | 14,3 | 10 |
| 2003 | 5,3 | 2,8 |
Из таблицы видно, что количество осложнений во 2-й бригаде значительно ниже, чем в первой.
Таким образом, разработанный способ при использовании позволит повысить эффективность оказания специализированной медицинской помощи больным за счет снижения осложнений и сокращения пребывания больных в стационаре.
Способ нетипичной эндоскопической папиллотомии, включающий рассечение ампулы большого дуоденального сосочка (БДС), отличающийся тем, что крышу ампулы БДС рассекают по центру в режиме «резания» на всю длину от переходной складки к его устью послойно: слизистый, подслизистый, мышечный слои.