Способ хирургического лечения закрытоугольной глаукомы
Иллюстрации
Показать всеИзобретение относится к медицине, к области офтальмологии, а именно к способам хирургического лечения закрытоугольной глаукомы. Выкраивают поверхностный склеральный лоскут размером 5·5 мм. Производят удаление средних слоев склеры по периметру незамкнутого квадрата, каждая сторона которого лежит в интервале 3,5-4,5 мм, при этом вскрывают переднюю камеру. Выкраивают из глубоких слоев две параллельные между собой полоски перпендикулярно лимбу основаниями к лимбу. Отношение площади каждой из полосок к площади удаленных средних слоев склеры лежит в интервале от 0,25 до 0,33. Полоски складывают пополам и располагают между глубокими слоями в передней камере на глубине 1 мм. Возвращают поверхностный склеральный лоскут на прежнее место и фиксируют двумя узловыми швами. Способ позволяет исключить кровотечение в переднюю камеру, отрыв корня радужки, перфорацию ресничного тела и отслоение десцеметовой оболочки роговицы. 2 ил.
Реферат
Изобретение относится к области офтальмохирургии.
Известен способ хирургического лечения глаукомы, предложенный М.М.Красновым в монографии: \Микрохирургия глауком\. М.: Медицина, 1980. С.120-124.
Методика операции. Разрез конъюнктивы концентрично лимбу в 7-8 мм от него. Верхнюю прямую мышцу захватывают зажимом Пеана. По обе стороны от мышцы, вплотную к ее краям, в склере намечаются два или три несквозных разреза на 2/3 толщины склеры. Надрезы проводят радиально к лимбу по контуру специального шпателя с миллиметровыми делениями, прижатого к склере. Если операцию предстоит делать где-либо между мышцами, основания язычков должны отстоять друг от друга примерно на 5 мм. Ограниченные таким образом \язычки\ отсепаровывают расслоением от склеры. У основания язычков производят сквозные разрезы через оставшиеся слои склеры (т.е. в 3-4 мм от лимба, параллельно ему). Шпатель проводят через каждый разрез вперед до появления его конца в передней камере. После введения шпателя в переднюю камеру цилиарное тело в зоне между \язычками\ отслаивается от склеры движениями от зрачка. Далее иглой слегка накалывают скеральный \язычок\ у конца и проводят через склерохориоидальное пространство в угол передней камеры.
Однако данный способ, по признанию самого автора, обладает существенными недостатками: кровотечение в переднюю камеру, отрыв корня радужной оболочки, перфорация цилиарного тела и отслоение десцеметовой оболочки роговицы.
Техническая задача, решаемая изобретением, - исключение кровотечения в переднюю камеру, отрыва корня радужной оболочки, перфорации цилиарного тела и отслоения десцеметовой оболочки роговицы.
Указанная техническая задача решается тем, что в способе хирургического лечения закрытоугольной глаукомы, заключающемся в выкраивании из склеры двух полосок и имплантации через разрезы в слоях склеры их концов в переднюю камеру, согласно изобретению первоначально выкраивают поверхностный склеральный лоскут размером 5×5 мм, производят удаление средних слоев склеры по периметру не замкнутого квадрата, каждая сторона которого лежит в интервале 3,5-4,5 мм, образуя П-образную ступеньку между поверхностными и средними слоями склеры, с вскрытием передней камеры, далее выкраивают из глубоких слоев склеры две параллельные между собой полоски перпендикулярно к лимбу длиной 4,0 и шириной 1,0 мм, отношение площади каждой из полосок к площади удаленных средних слоев склеры лежит в интервале от 0,25 до 0,33, при этом основания полосок обращены к лимбу, а сами полоски расположены на одинаковом расстоянии друг от друга, далее полоски складывают пополам и располагают между глубокими слоями склеры и поверхностным склеральным лоскутом, а их дистальные концы располагают в передней камере на глубине 1,0 мм, формируя новые пути оттока внутриглазной жидкости, далее возвращают поверхностный склеральный лоскут на прежнее место и фиксируют двумя узловыми швами.
Предложенная авторами совокупность существенных отличительных признаков изобретения является необходимой и достаточной для однозначного положительного решения заявленной технической задачи.
Предложенный способ поясняется чертежами приведенными на фиг.1-2.
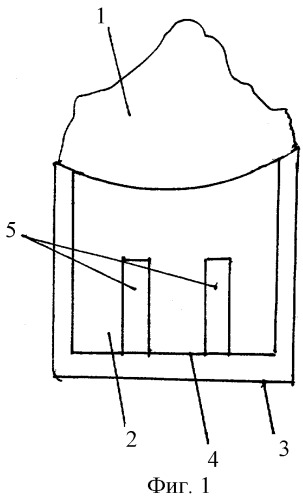
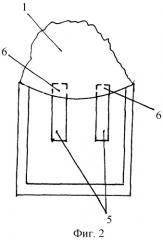
Предложенный способ осуществляется следующим образом. После проведения нейролептоанальгезии, обработки операционного поля и акинезии на верхнюю прямую мышцу накладывают уздечный шов. Первоначально выкраивают поверхностный склеральный лоскут 1 (фиг.1) размером 5×5 мм. Производят удаление средних слоев склеры 2 (фиг.1) по периметру не замкнутого квадрата 3 (фиг.1), каждая сторона которого лежит в интервале 3,5-4,5 мм, образуя П-образную ступеньку 4 (фиг.1) между поверхностными и средними слоями склеры, с вскрытием передней камеры. Выкраивают из глубоких слоев склеры две параллельные между собой полоски 5 (фиг.1), перпендикулярно к лимбу длиной 4,0 и шириной 1,0 мм. Отношение площади каждой из полосок к площади удаленных средних слоев склеры лежит в интервале от 0,25 до 0,33. Основания полосок обращены к лимбу, а сами полоски расположены на одинаковом расстоянии друг от друга. Далее полоски складывают пополам 5 (фиг.2) и располагают между глубокими слоями склеры и поверхностным склеральным лоскутом, а их дистальные концы располагают в передней камере 6 (фиг.2) на глубине 1,0 мм. Таким образом формируются новые пути оттока внутриглазной жидкости. Далее возвращают поверхностный склеральный лоскут на прежнее место и фиксируют двумя узловыми швами.
Предложенный способ иллюстрируется следующими клиническими примерами.
Пример №1. Больная Р. 37 лет. Диагноз: ОД - постравматическая закрытоугольная глаукома, начальная катаракта. ОС - здоров.
Острота зрения: ОД - 0,7 не коррегирует.
OS - 1,0
Внутриглазное давление (ВГД) ОД=36 мм рт.ст., ОС=19 мм рт.ст.
Плотность эндотелиальных клеток ОД - 1100, ОС=2600 кл./мм2
Больной произведена антиглаукоматозная операция по методике, предложенной авторами. Операция и послеоперационный период прошли без особенностей. ВГД в течение всего периода наблюдения: через 1 месяц, 3 и 4 месяца равнялось соответственно 23, 22 и 22 мм рт.ст.
Острота зрения при последнем обследовании на ОД равнялась 0,7 не корр., на ОС=1,0. Плотность эндотелиальных клеток - 1050 кл./мм2 (потеря 4,6%).
Пример №2. Больной В. 47 лет. Диагноз: ОС - увеальная закрытоугольная глаукома, начальная катаракта. ОД - здоров.
Острота зрения: ОД - 1,0.
OS - 0,6 не коррегирует.
Внутриглазное давление (ВГД) ОД=23 мм рт.ст., ОС=38 мм рт.ст.
Плотность эндотелиальных клеток ОД - 2600, ОС=1700 кл./мм2.
Больной произведена антиглаукоматозная операция по методике, предложенной авторами. Операция и послеоперационный период прошли без особенностей. ВГД на ОС в течение всего периода наблюдения: через 2, 3 и 4 месяца равнялось соответственно 25, 23 и 2 мм рт.ст.
Острота зрения при последнем обследовании на ОД равнялась 1,0, на ОС=0,6 не корр. Плотность эндотелиальных клеток ОС - 1600 кл./мм2 (потеря 5,9%).
Пример №3. Больная Г. 43 лет. Диагноз: ОД - постравматическая закрытоугольная глаукома на артифакичном глазу. ОС - здоров. Из анамнеза установлено: два года назад была травма ОД, экстракция катаракты и две антиглаукоматозные операции. Интервал между антиглаукоматозными операциями составил 1,5 месяца.
Острота зрения: ОД - 0,9 не коррегирует.
OS - 1,0.
Внутриглазное давление (ВГД) ОД=41 мм рт.ст., ОС=19 мм рт.ст.
Плотность эндотелиальных клеток ОД - 1550, ОС=2500 кл./мм2.
Больной произведена антиглаукоматозная операция по методике, предложенной авторами. Операция и послеоперационный период прошли без особенностей. ВГД в течение всего периода наблюдения: через 1 месяц, 2, 3 и 4 месяца равнялось соответственно 23, 22, 18 и 22 мм рт.ст.
Острота зрения при последнем обследовании на ОД равнялась 0,9 не корр., на ОС=1,0. Плотность эндотелиальных клеток на ОД - 1500 кл./мм2 (потеря 3,3%).
Использование предложенного изобретения позволяет исключить кровотечение в переднюю камеру, отрыв корня радужной оболочки, перфорацию цилиарного тела и отслоение десцеметовой оболочки роговицы.
Способ хирургического лечения закрытоуголыюй глаукомы, заключающийся в выкраивании из склеры двух полосок и имплантации через разрезы в слоях склеры их концов в переднюю камеру, отличающийся тем, что первоначально выкраивают поверхностный склеральный лоскут размером 5×5 мм, производят удаление средних слоев склеры по периметру незамкнутого квадрата, каждая сторона которого лежит в интервале 3,5-4,5 мм, с вскрытием передней камеры, далее выкраивают из глубоких слоев две параллельные между собой полоски перпендикулярно к лимбу, отношение площади каждой из полосок к площади удаленных средних слоев склеры лежит в интервале от 0,25 до 0,33, при этом основания полосок обращены к лимбу, далее полоски складывают пополам и располагают между глубокими слоями в передней камере на глубине 1,0 мм, далее возвращают поверхностный склеральный лоскут на прежнее место и фиксируют двумя узловыми швами.