Способ хирургического лечения срединных послеоперационных вентральных грыж
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к хирургии, и может быть применимо для лечения срединных послеоперационных вентральных грыж. Рассекают апоневроз вокруг грыжевого дефекта круговым разрезом. Отслаивают через разрез от прямых мышц задние стенки их влагалища. Рассекают рядом со срединной линией живота, где происходит срастание обеих стенок, заднюю стенку влагалища. Производят отслойку выше и ниже грыжевого дефекта, формируя карманы в предбрюшинном пространстве выше и ниже грыжевого дефекта на расстояние 3-4 см. Располагают боковые края имплантата между прямыми мышцами и задними стенками влагалища, а верхний и нижний края - в сформированных карманах в предбрюшинном пространстве. Производят фиксацию имплантата одновременно с ушиванием разреза апоневроза одним рядом узловых швов. В частном случае, выкраивают имплантат по форме разреза вокруг грыжевого дефекта с превышением его размера на 3-4 см во всех направлениях. Способ позволяет уменьшить натяжение тканей в зоне оперативного вмешательства, уменьшить травматичность. 1 з.п. ф-лы, 2 ил.
Реферат
Изобретение относится к области медицины, а именно к хирургии, и может быть использовано при пластике срединных послеоперационных вентральных грыж, при которых образующийся дефект брюшной стенки локализован в месте рассечения последней по белой линии живота при предшествующих операциях.
Грыжи передней брюшной стенки занимают значительное место в хирургической практике, однако исходы оперативного лечения этих заболеваний не могут удовлетворить возросших требований современной хирургии из-за значительного числа рецидивов и других осложнений (25-49%).
Известен аутопластический способ апоневротической пластики при обширных дефектах, которые не удается устранить простой мобилизацией и ушиванием краев апоневроза и мышц живота (В.И.Ороховский. Основные грыжесечения. - Мунцех, КИТИС. Ганновер-Донецк-Коттбус, 2000, с.196-197).
Известный способ хирургического лечения послеоперационных вентральных грыж включает продольный разрез и мобилизацию кожи и подкожной клетчатки над дефектом апоневроза, два продольных разреза передней стенки влагалища прямых мышц живота, мобилизацию выкроенных листков апоневроза по направлению к центру, сшивание листков апоневроза между собой над дефектом и послойное ушивание операционной раны.
Недостатком известного способа является то, что при попытке ограничиться собственными тканями при пластике грыжевых ворот в связи с их дефицитом уменьшается внутрибрюшной объем, повышается внутрибрюшное давление и усиливается натяжение тканей брюшной стенки. Вправление в брюшную полость содержимого грыжевого мешка также увеличивает внутрибрюшное давление, что вызывает нарушение деятельности сердечно-сосудистой и дыхательной систем. Натяжение тканей в зоне оперативного вмешательства приводит к ишемическим расстройствам, снижению механической прочности тканей брюшной стенки и развитию рецидива заболевания.
В последние годы получили широкое распространение способы герниопластики с использованием различных синтетических имплантатов. Закрывающий грыжевые ворота алломатериал вызывает быстрое образование зрелой соединительной ткани, по прочности равной или превосходящей прочность апоневроза. Варианты такой пластики, при которой собственные ткани не сшиваются и наложенные швы не испытывают натяжения, относятся к разряду "ненатяжных".
Известен способ пластики послеоперационных вентральных грыж с применением алломатериалов, получивший название "Inlay" технологии (Ненатяжная герниопластика. Под общей редакцией В.Н.Егиева. - М.: Медпрактика, 2002. - С.112-113). Сущность известного способа заключается в том, что производят разрез кожи и подкожной клетчатки, выделяют грыжевой мешок, под апоневрозом в предбрюшинном пространстве вокруг грыжевых ворот создают карман, грыжевой мешок иссекают или вправляют в брюшную полость, после чего в предбрюшинное пространство укладывают синтетический имплантат, например сетку из политетрафторэтилена (ПТФЭ) с диаметром пор менее 10 мкм. П-образными швами сетку подшивают сзади к прямым мышцам живота. После того как все нити наложены, но не завязаны, дефект апоневроза ушивают непрерывным швом без образования дупликатуры полипропиленовой нитью, а затем завязывают ранее наложенные П-образные швы и производят ушивание операционной раны.
Расположение имплантата в предбрюшинном пространстве требует широкой отслойки брюшины от краев грыжевого дефекта, что значительно усложняет и удлиняет операцию и, кроме того, фиксация имплантата П-образными сквозными швами определяет необходимость достаточно большого обнажения передней поверхности апоневроза от подкожной клетчатки, что также увеличивает опасность осложнений.
При внутриперитонеальной локализации имплантата наблюдаются медленно формирующиеся реакции отторжения чужеродного тела с развитием соответствующих осложнений - гематом, сером, спаек. Кроме того, при контакте аллоимплантата с поверхностью кишок возникает высокий риск кишечных свищей на фоне быстрой интеграции вовлеченных тканей в единый конгломерат, что затрудняет оперативное вмешательство в дальнейшем.
Предложен способ хирургического лечения послеоперационных вентральных грыж, включающий рассечение кожи и подкожной клетчатки, выделение грыжевого мешка и вправление его в брюшную полость, обнажение грыжевого дефекта, формирование синтетического имплантата и закрытие им грыжевого дефекта с последующим ушиванием операционной раны.
Новым в предложенном способе лечения является то, что круговым разрезом рассекают апоневроз вокруг грыжевого дефекта и отслаивают заднюю стенку влагалища от прямых мышц, рассекают заднюю стенку влагалища рядом со срединной линией живота и производят формирование карманов в предбрюшинном пространстве выше и ниже грыжевого дефекта на расстояние 3-4 см, а края имплантата располагают позади прямых мышц и в сформированных карманах в предбрюшинном пространстве, причем фиксацию имплантата производят одновременно с ушиванием разрезов апоневроза одним рядом узловых швов.
Отличием является также то, что имплантат выкраивают по форме разреза вокруг грыжевого дефекта с превышением его размера на 3-4 см во всех направлениях.
Основным преимуществом предложенного способа лечения является значительное уменьшение площади контакта имплантата с подкожно-жировой клетчаткой и брюшиной - она не превышает площади грыжевого дефекта. Это существенно снижает вероятность образования сером, гематом, воспалительных инфильтратов и нагноения операционной раны.
Кроме того, осуществляется более надежная фиксация имплантата за счет единого шва рассеченного апоневроза и сетки, при этом имплантат оказывается зажатым узловыми швами между краями рассеченного апоневроза. Операция предусматривает минимальную отслойку подкожной жировой клетчатки, что значительно снижает ее травматичность.
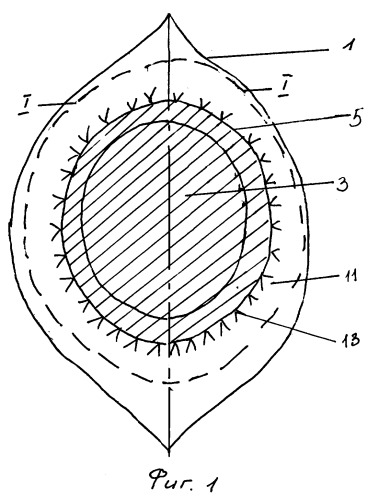
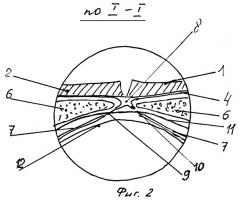
Сущность изобретения поясняется примером выполнения и чертежом, где на фиг.1 показана операционная рана (вид в плане), а на фиг.2 - то же, разрез I-I фиг.1.
Порядок проведения хирургической операции по предлагаемому способу приведен ниже.
После рассечения кожи 1 и подкожной клетчатки 2 выделяют грыжевой мешок, вправляют его в брюшную полость и обнажают грыжевой дефект 3, а затем проводят рассечение передней стенки 4 влагалища прямых мышц.
Рассечение выполняют в виде разреза 5 вокруг грыжевого дефекта на расстоянии 0,5-1 см от него и через разрез отслаивают от прямых мышц 6 задние стенки 7 их влагалища на расстояние 3-4 см. Рядом со срединной линией 8 живота, где происходит срастание обеих стенок на расстоянии 0,5-1 см от нее, разрезами 9,10 рассекают заднюю стенку влагалища и производят дальнейшую отслойку на расстояние 3-4 см выше и ниже грыжевого дефекта, формируя тем самым карманы в предбрюшинном пространстве. Сетчатый синтетический имплантат 11 выкраивают по форме дефекта, например в виде круга или овала, превышающего размеры грыжевого дефекта на 3-4 см во всех направлениях. Грыжевой мешок вправляют в брюшную полость 12 и укладывают имплантат на грыжевой дефект, причем боковые края его располагают между прямыми мышцами и задними стенками влагалища, а верхний и нижний края - в сформированных карманах в предбрюшинном пространстве. Фиксацию имплантата производят с одновременным ушиванием разреза 5 апоневроза одним рядом узловых швов 13.
Заключительный этап операции включает послойное ушивание операционной раны.
Предлагаемый способ лечения послеоперационных вентральных грыж менее травматичен по сравнению с известными способами и существенно снижает вероятность послеоперационных осложнений.
1. Способ хирургического лечения срединных послеоперационных вентральных грыж, включающий рассечение кожи и подкожной клетчатки, выделение грыжевого мешка и вправление его в брюшную полость, обнажение грыжевого дефекта, формирование синтетического имплантата и закрытие им грыжевого дефекта с последующим ушиванием операционной раны, отличающийся тем, что рассекают апоневроз вокруг грыжевого дефекта круговым разрезом, через разрез отслаивают от прямых мышц задние стенки их влагалища, рассекают рядом со срединной линией живота, где происходит срастание обеих стенок, заднюю стенку влагалища и производят отслойку выше и ниже грыжевого дефекта, формируя карманы в предбрюшинном пространстве выше и ниже грыжевого дефекта на расстояние 3-4 см, боковые края имплантата располагают между прямыми мышцами и задними стенками влагалища, а верхний и нижний края - в сформированных карманах в предбрюшинном пространстве, причем фиксацию имплантата производят одновременно с ушиванием разреза апоневроза одним рядом узловых швов.
2. Способ по п.1, отличающийся тем, что имплантат выкраивают по форме разреза вокруг грыжевого дефекта с превышением его размера на 3-4 см во всех направлениях.