Способ обтурации наружных трубчатых свищей пищеварительного тракта и остаточных полостей абдоминальной области
Иллюстрации
Показать всеИзобретение относится к медицине, к хирургии в частности, и касается обтурации наружных трубчатых свищей пищеварительного тракта и остаточных полостей абдоминальной области. Для этого проводят санацию свищевого канала антисептическим раствором и вводят в него лекарственную композицию следующего состава: гомогенизированная ткань плаценты - 30-35 мл; 5% ε-аминокапроновая кислота - 6-10 мл; канамицина сульфат - 1,2-2,0 г; коллаген - 400-600 мг; омнипак-350 - 10-35 мл; нативная плазма пациента - до 100 мл. Способ обеспечивает быстрое заживление свищей за счет создания по всему свищевому ходу сетчатой структуры, содержащей компоненты, комплексно воздействующие на процесс заживления свища. 3 табл., 3 ил.
Реферат
Изобретение относится к медицине, в частности к абдоминальной хирургии, и предназначено для лечения наружных свищей пищеварительного тракта и остаточных полостей брюшной полости и забрюшинного пространства.
Число больных с наружными свищами пищеварительного тракта, особенно послеоперационными, в хирургических стационарах остается значительным, и летальность в данной группе достигает 62% и выше, а летальность при оперативном лечении кишечных свищей составляет 3-31% [1, 2, 3]. Наружные свищи ведут к физиологическим и морфологическим изменениям, захватывающим, в различной степени, все органы и системы. Ведущими звеньями этих нарушений являются потеря белка, электролитов, ферментов в составе биологических жидкостей, а вокруг наружного отверстия происходит инфицирование тканей. Остаточные полости живота, особенно длительно существующие, таят в себе опасность нагноения, увеличивают сроки нетрудоспособности и вызывают дискомфорт у пациентов. Оперативные пособия травматичны, нередко осложняются повторными свищами (8,1%), нагноением (7,6%), перитонитом (5,9%) и др. [2]. Для некоторых больных консервативное лечение является единственно приемлемым методом. Таким образом, поиск эффективных обтурационных способов лечения свищей оправдан.
Для обтурации различных свищей и остаточных полостей в настоящее время применяют разнообразные лекарственные вещества и композиции, которые обладают прижигающим, склерозирующим действием, вызывая облитерацию свищевого канала, или, в виде пробки, герметично или близко к этому закрывают соустья между сообщающимися областями. Многообразие способов обтурации свидетельствует об отсутствии эффективного и абсолютно надежного способа и обязывает применять индивидуальный подход в каждом случае.
Известен способ обтурации ректоцервикального свища (Ю.В.Синев, Я.В.Гавриленко, В.В.Керин, Н.И.Мосин, Москва) [3] с помощью полимера через эндоскоп, введенный в просвет кишечника. Авторы смешивали 4 мл биологического клея МК-8 и 2 мл хлорэтила (для более быстрого затвердевания) и через катетер, введенный по рабочему каналу эндоскопа в устье свища, заполняли весь просвет свища, достигая разобщенности органов. Однако сама по себе эндоскопия несет опасность дополнительных осложнений из-за чрезмерного расправления органа вследствие инсуфляции воздуха, что может привести к увеличению дефекта по линии сформированного анастомоза, а полимерные клеевые материалы, проникая в стенки свищевого канала, разрушают его внутренний слой [4], вызывают активную воспалительную реакцию [5].
Известен способ ликвидации свищей (В.И.Чиссов, В.В.Кешелава, И.Г.Русаков, Москва) [4] с использованием полимерных материалов и обтурационной пломбы. С помощью безыгольного инъектора БИ-1 "Пчелка" в стенки свищевого канала вводится медицинский клей МК-7, с помощью которого фиксируется сухая пломба, сконструированная соответственно свищевому каналу с утолщением снаружи (в виде шляпки гриба) и введенная в просвет свища. Пломба представляет собой быстрополимеризующуюся композицию, содержащую 40 капель медицинского клея МК-7, 0,15 г оротовой кислоты, 0,15 г диоксидина. Дополнительно к наружному отверстию свища фиксируют полимерную рассасывающуюся пленку (ПРП-21) клеем МК-7. По мере рассасывания полимерных материалов происходит полная облитерация свищевого канала. Однако данный способ применим для лечения только линейных свищей небольших размеров с хорошо сформированными и эластичными стенками и поверхностном их расположении.
Известен способ устранения перфораций и стойких соустий дна гайморовой пазухи (А.с. РФ №1792654 А1, С.Пинелис, М.В.Козлов, А.Г.Сумбаев. Заявлено 24.04.90. Опубл. 07.02.93. Бюл. №5) [6], заключающийся в том, что после анестезии производят деэпителизацию всего свищевого хода, на костной основе делают насечки и с помощью двух шприцев раневой канал заполняется лекарственными растворами: 100-500 ME тромбина, разведенного в 5 мл 5% аминокапроновой кислоты и 200-400 мг фибриногена, разведенного в 5 мл физиологического раствора. Сразу после манипуляции свищ обтурируется плотным фибриновым сгустком, который закрывается защитной пластиной. Однако применение данного метода предполагает наличие короткого свищевого канала, доступного на всем протяжении для непосредственного введения лекарственных растворов из двух шприцев, а использование способа для обтурации достаточно протяженных свищевых ходов не гарантирует полного его заполнения растворами из-за быстрого образования сгустка в проксимальной части.
Известен способ закрытия перфорации дна гайморовой пазухи и замещение послеоперационных полостных дефектов челюстей (А.с. №1050682, 1113124, Н.А.Плотников, Г.Г.Мингазов, А.Г.Гизатуллин) [7], заключающийся в приготовлении и использовании аллогенной плацентарной ткани. Сущность заключается в том, что после анестезии, обработки кюретажной ложечкой и промывания антисептическими растворами свищевого канала или полости, из плацентарной ткани выкраивается трансплантат и фиксируется к краю свища кетгутовыми швами, или полость заполняется кусочками ткани размерами до 1,5 см. На 5-7 день пациент приступает к обычному ритму жизни, а трансплантат впоследствии замещается соединительной тканью. Однако этот способ требует непосредственного доступа к свищу и полости, имеет ограниченное применение при свищах, открывающихся наружу по ходу дренажной трубки. В данном методе используется только плацентарная ткань как источник пластического материала, не применяются препараты, ускоряющие регенерацию, подавляющие рост микроорганизмов.
Наиболее близким по технологической сущности является способ лечения бронхоплевральных свищей при острых эмпиемах плевры (А.с. №97117128, Сиянов B.C., Дамбаев Г.Ц., Якименко Ю.В. Заявлено 16.10.97. Опубл. 10.07.99) [8], взятый в качестве прототипа. Сущность способа заключается в том, что после санации полости эмпиемы плевры антисептическим раствором в нее вводят измельченную ткань плаценты человека и через 4-6 суток постепенно механически удаляют содержимое полости эмпиемы в течение 6-10 дней до ликвидации полости и свища. Ткань плаценты человека готовят следующим образом. Сосудистое русло ткани плаценты человека отмывают, стерилизуют и ткань измельчают до гомогенной массы с размерами фрагментов 2-5 мм. Однако при использовании этого способа место применения должно быть достаточно широким и доступным для работы инструментами, и поэтому имеет ограниченное применение для обтурации длинных трубчатых свищей с узким каналом и глубоко расположенных остаточных полостей области живота из-за недоступности всего свищевого хода, а кюретаж содержимого полости таит в себе возможность повреждения прилежащих органов, сосудисто-нервных образований и др. В данном способе плацентарная ткань кратковременно воздействует на зону свища, и ее биологические свойства не используются в полном объеме.
Для повышения эффективности курации за счет уменьшения сроков лечения и снижения частоты осложнений трубчатые свищи обтурируют лекарственной композицией, состоящей из следующих ингредиентов:
гомогенизированная ткань плаценты - 30-35 мл,
5% ε-аминокапроновая кислота - 6-10 мл,
антибактериальное средство (например,
канамицина сульфат) - 1,0-2,0 г,
коллаген - 400-600 мг,
рентгеноконтрастное водорастворимое средство (например,
омнипак-350) - 30-35 мл,
нативная плазма пациента - до 100 мл.
Данный способ применяют следующим образом.
Готовят лекарственную композицию. У рожениц берут плацентарную ткань. Стерильным физиологическим раствором с гепарином плаценту отмывают от слизи и крови через артерию и вены пуповины. Через стерильное сито с диаметром отверстий 2-5 мм протирают плацентарную ткань до образования гомогенной массы с размерами фрагментов 2-5 мм [6, 7]. В стерильном флаконе перед применением смешивают 30-35 мл гомогенизированной ткани плаценты с 6-10 мл 5% ε-аминокапроновой кислоты, антибактериальным средством (например, антибиотиком канамицина сульфат) - 1,0-2,0 г, коллагеном - 400-600 мг, рентгеноконтрастным водорастворимым средством (например, омнипак-350) - 30-35 мл, общий объем доводят нативной плазмой пациента до 100 мл. Свищевой канал санируют растворами антисептиков. Просвет свищевого хода через дренажную трубку заполняют приготовленной лекарственной композицией объемом, соответствующим объему полости свища. На наружнее отверстие накладывают асептическую салфетку.
Оптимальная концентрация ингредиентов определена в результате клинико-лабораторных исследований. В данных пропорциях лекарственная композиция приобретает свойства коллоидного раствора, в котором частицы равномерно распределены и находятся во взвешенном состоянии, а консистенция позволяет вводить ее через дренажные трубки шприцем в свищ и задерживаться по ходу свища и в полостях, при этом коэффициент пропускания (τ) композиции в аппарате СФ-46 при длине волны 540 нм и длиной кювета 1.0 см относительно воды определяется в границах 0.022-0.053, а оптическая плотность при тех же условиях - в пределах 2.23-2.43. Третью часть композиции занимает гомогенизированная плацента, как основной пластический материал. Коллаген в дозе 400-600 мг, растворенный в 34-20 мл плазмы и 6-10 мл ε-аминокапроновой кислоты, образует коллоидный раствор, однородный со взвесью плаценты. При увеличении дозы коллагена консистенция раствора становится менее пластичной, что препятствует равномерному заполнению свищевого хода, а при меньшей концентрации снижается адгезия композиции в свище. 6-10 мл ε-аминокапроновой кислоты предохраняет растворение фибрина, образующегося в 34-20 мл плазмы, и не влияет на фибринолитическую активность общего кровотока. В качестве антибактериального средства взят антибиотик канамицин группы аминогликозидов, являющийся антибиотиком широкого спектра действия, оказывающий бактерицидное действие на грамположительные и особенно грамотрицательные микроорганизмы, такие как кишечная палочка, синегнойная палочка, стафилококк, которые являются ведущими в патогенезе гнойных осложнений кишечных свищей. Дозировка достаточна для угнетения патогенных микроорганизмов, а увеличение ее ведет к превышению допустимых высших доз для организма [9]. Разведенный омнипак до концентрации 105-120 мг йода/мл практически изотоничен крови и межклеточной жидкости и сохраняет рентгеноконтрастные свойства.
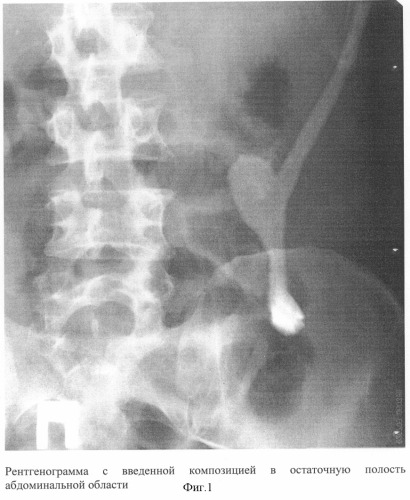
Все ингредиенты водорастворимы, биологические компоненты при смешивании взаимодействуют, образуя фибриновую сеть с элементами плацентарной ткани. Под влиянием биологически активных веществ плаценты в плазме образуется фибрин, который фиксируется на коллагеновом каркасе, образуя сетчатую структуру, равномерно распределенную по всему свищевому ходу. ε-Аминокапроновая кислота блокирует активаторы плазминогена и замедляет переход нерастворимого фибрина в фибриноген в пломбе до нескольких суток. Коллаген и вещества, находящиеся в плаценте, привлекают к себе клеточные элементы, улучшают функционирование стволовых клеток, нейтрализуя действие протеолитических ферментов в отделяемом из свища, тем самым ускоряя фибропластические и регенераторные процессы. Пломба-регенерат, созданная на всем протяжении свищевого хода, замещается в течение 7-10 дней соединительной тканью (таблица 1). Антибактериальные свойства плаценты усиливаются антибиотиком, находящимся в композиции, угнетая присутствующие в свище микроорганизмы (таблица 2). Рентгеноконтрастное вещество позволяет контролировать введение пломбировочной композиции в нужном объеме (фиг.1 - введенная композиция в остаточную полость абдоминальной области).
| Таблица 1.Цитологическая картина в области свища после использования композиции | |
| Срок после введения | Цитологическое исследование |
| Через 3 дня | Разрушенные нейтрофильные лейкоциты, фибробласты и гистиоциты, располагаются по одиночке. Скудная смешанная микрофлора. |
| Через 6 дней | Количество нейтрофильных лейкоцитов уменьшилось, Количество гистиоцитов и фибробластов увеличилось, расположение их сгруппировано. |
| Через 10 дней | Свищевой ход облитерирован, Наружное отверстие покрыто плоским эпителием. |
| Таблица 2.Бактериологические свойства плазмы, плацентарной массы и лекарственной композиции 1 | ||||||
| Сроки высевов | Плазма | Плацентарная ткань | Композиция | |||
| Ps. aerug.2 | St. aureus3 | Ps. aerug. | St. aureus | Ps. aerug. | St. aureus | |
| 30 мин | Единичные колонии | Нет роста | 100 колоний | Нет роста | Нет роста | Нет роста |
| 60 мин | Единичные колонии | Около 100 колоний | Нет роста | Около 10 колоний | Нет роста | Нет роста |
| 2 ч | 100 колоний | Около 1000 колоний | Единичные | Нет роста | Нет роста | Нет роста |
| 3 ч | Не сосчитывается | Около 1000 колоний | Нет роста | Единичные | Нет роста | Нет роста |
| 24 ч | Сливной рост | Сплошной рост | Нет роста | Около 10 колоний | Нет роста | Нет роста |
| 1 - к 2 мл каждого раствора добавляли 1 каплю микробной взвеси, через определенный срок высевали и подсчитывали колонии2 - pseudomonas aeruginosa3 - staphylococcus aureus | ||||||
| Таблица 3.Сравнительная характеристика эффективности предлагаемого способа и традиционных методов | ||||||
| Способ лечения | Количество больных, абс | Средние сроки лечения, дни | Летальность, % | |||
| Предлагаемый | 26 | 17,4±2,2 | - | |||
| Традиционный | 28 | 32±3,1 | 14,3 |
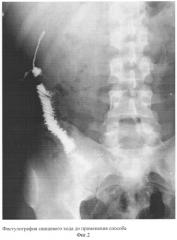
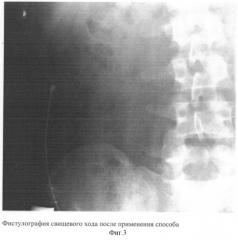
Способ позволяет избежать травматичного оперативного вмешательства, не требует специальных средств и приспособлений, не зависит от сроков функционирования, размеров свища, уменьшает частоту развития инфекционно-септических осложнений в зоне свища, сокращает сроки нетрудоспособности. Клинические наблюдения выявили положительный эффект и позволяют метод рекомендовать к использованию в хирургической практике (фиг.2 - фистулография свищевого хода до применения метода; фиг.3 - фистулография после применения метода).
Достоинством метода является то, что в пломбировочной композиции одновременно используются как аллогенная плацентарная ткань, являющаяся источником биологически активных веществ, стимулятором регенераторного процесса и основой формирования рубцовой соединительной ткани, так и компоненты плазмы (фибриноген, протромбин, факторы свертывания крови и другие биологически активные вещества), участвующие в формировании сгустка, который на фоне плацентарной ткани скорее заполняет пространство свищевого хода и (или) остаточной полости. Препарат крови (нативная плазма) не требует лабораторного обследования, поскольку является собственной тканью пациента или он уже протестирован на определение маркеров инфекционных заболеваний, передающихся парентеральным путем.
Лекарственная композиция содержит ε-аминокапроновую кислоту, в качестве водорастворимого ингибитора фибринолиза, который помимо основной функции по замедлению процесса фибринолиза до нескольких суток в пломбе, нейтрализует действие протеолитических ферментов в отделяемом свища, кининов, угнетает местное образование антител. Входящий в состав композиции коллаген стимулирует ангиогенез, ускоряет регенерацию, а антибиотик усиливает противомикробное действие плацентарной массы.
Процедура пломбировки не требует ни специального оборудования, ни эндоскопического пособия, не представляет непосредственной угрозы для жизни больного, не происходит деформации свищевого канала, он не расширяется и не распрямляется, поскольку способ не содержит плотных конструкций.
Пломбировка осуществляется под рентгенологическим контролем, позволяя вводить композицию в нужном объеме и заполняя весь свищевой ход, для чего в состав вводят водорастворимое неионное рентгенконтрастное вещество (омнипак), совместимое с препаратами крови и другими компонентами композиции, которое не вступает в химические связи и практически не связывается с белками.
Технология пломбировки предусматривает повторение процедуры, если предыдущие не оказались радикальными и окончательными.
Больному не грозит передозировка лекарственных средств, введение лекарственной композиции в полость или свищевой канал, как правило, не вызывает аллергических и других побочных реакций.
Лекарственная композиция не вызывает стремительного загустевания и затвердевания, она имеет консистенцию коллоидного раствора, что позволяет проникнуть до самого начала свища и заполнить весь объем полости вне зависимости от величины наружного отверстия.
В случае попадания лекарственной смеси в свободную брюшную полость, в кровеносное русло, в просвет полого органа, композиция не вызывает нагноения, повреждения и других нежелательных действий.
Препараты, составляющие лекарственную смесь, доступны в широкой практике, они могут храниться в условиях обычного хирургического отделения, для их приготовления и хранения не требуется специальных устройств. Они не требуют в процессе использования тестирования на пригодность.
Биологическая композиция в лечении трубчатых свищей наиболее близка по своей природе к тканям организма, метод более физиологичен и наименее травматичен по сравнению с электрокоагуляцией, лазерной, термической, химической и другой обработкой свищей, и тем более в сравнении с открытым оперативным вмешательством. Композиция не вызывает воспалительную реакцию в тканях, прилежащих к зоне свищевого канала, не обладает прижигающим, раздражающим и другими нежелательными эффектами.
По сравнению с прототипом, способ универсален, он может быть использован как для обтурации свищей, сформировавшихся вследствие несостоятельности межорганных анастомозов, так и облитерации полостей, например, полости таза после экстирпации прямой кишки, печени после эхинококкэктомии или кистэктомии, после костной секвестрэктомии и других.
Цель достигается путем создания на протяжении всего свищевого хода пломбы-регенерата, которая в течение 5-7 дней замещается соединительной тканью.
Пломбировка полостей и трубчатых свищей, сформировавшихся чаще всего вследствие несостоятельности швов анастомоза, осуществлена у 26 больных. Двоим больным пломбировка произведена 4 раза, пяти - трижды, остальным по 1-2 раза.
Клинический пример 1. Больной Ананьев О.А., 32 лет, история болезни №6229, поступил в стационар 11.10.03 с клиникой трубчатого тонкокишечного свища. Из анамнеза: в 1998 году перенес лапаротомию по поводу проникающего колото-резаного ранения брюшной полости. 01.08.02 повторно оперировался по поводу спаечной кишечной непроходимости. Послеоперационный период осложнился нагноением раны и формированием тонкокишечного свища. Через 2,5 месяца поступил для планового лечения. Объективно: состояние удовлетворительное, t тела в пределах нормы, в области срединного послеоперационного рубца инфильтрат 5х6 см без воспалительной реакции кожных покровов, в правом мезогастрии наружное отверстие 0,5х0,5 см сформированного трубчатого свища с умеренным тонкокишечным отделяемым. Из анализа крови - умеренная воспалительная реакция, при фистулографии выполнился свищевой канал, связанный с петлей тонкой кишки (фиг.2). В свищ с помощью катетера введена лекарственная композиция объемом 7 мл из приготовленного состава:
гомогенизированная ткань плаценты - 30 мл,
5% ε-аминокапроновая кислота - 10 мл,
канамицина сульфата - 1,0 г,
коллаген - 500 мг,
омнипак - 30 мл,
нативная плазма больного - до 100 мл.
На наружное отверстие наложена асептическая наклейка. При наблюдении более из свища отделяемого не было, отверстие полностью закрылось через 5-6 дней (фиг.3). На область инфильтрата назначены физиотерапевтические процедуры, через неделю при признаках абсцедирования произведено вскрытие гнойной полости, которая располагалась в пределах брюшной стенки, ни с чем не сообщалась, на дне лигатура. После очищения полости на рану наложены вторичные швы, рана зажила первичным натяжением. Показатели крови нормализовались. Выписан в удовлетворительном состоянии.
Клинический пример 2. Больной Кудинов О.В., 40 лет, история болезни №6249, переведен из линейной больницы 15.10.02 после лапаротомии по поводу острой спаечной тонкокишечной непроходимости, осложненной некрозом подвздошной кишки. Выполнялась резекция кишки с формированием анастомоза. Поступил с клиникой несформированного тонкокишечного свища на фоне эвентрации кишечника. Проводилась интенсивная консервативная терапия, несформированный тонкокишечный свищ ввелся с помощью устройства для обтурации и лечения кишечного свища с применением цеолита (заявка на изобретение №2002115691 с приоритетом от 11.06.02 г.). При ревизии лапаротомной раны выявлена отграниченная полость, идущая в левый боковой канал брюшной полости, в которой поддерживался воспалительный процесс с наличием обильного гнойного отделяемого. При ведении полости традиционным способом (промывание, дренирование) в течение 16 дней объем ее не уменьшался. После промывания полости антисептиками, под рентгенологическим контролем (фиг.1) выполнена пломбировка полости композицией в объеме около 22 мл, по примеру 1. На наружное отверстие - асептическая наклейка. Отделяемого из полости более не наблюдалось. Через 3 дня полость доступна зондированию, через 6 дней свищевой канал не проходим, к 10-му дню наружное отверстие покрыто плоским эпителием. Осложнений вследствие пломбировки не было. После улучшения основного заболевания выписался на амбулаторное долечивание.
Клинический пример 3. Больной Угольников, 51 год, история болезни №8476, поступил в стационар в плановом порядке с диагнозом: Рак кардиального отдела желудка. После подготовки под наркозом выполнена лапароторакотомия с резекцией желудка и абдоминальной части пищевода, сформирован эзофогогастроанастомоз аппаратом АКА-2. Во время прошивания аппаратом пищевод над кольцами разорвался. Выполнено ушивание дефекта пищевода, к месту анастомоза через правое подреберье подведена двухпросветная трубка ТММК, лапаротомная рана ушита наглухо, левая плевральная полость дренирована, введен назогастральный зонд. В послеоперационном периоде, начиная с 8-х суток, скудное слизисто-гнойное отделяемое по дренажу из зоны анастомоза, затем установлена частичная несостоятельность (рентгенологически, проба с краской). Дважды выполнена пломбировка композицией, по примеру 1, свищ закрылся. По фистулографии сообщения пищевода с внешней средой нет. Однако в послеоперационном периоде развилась кишечная непроходимость, вызванная миграцией и фиксированием долихисигмы к зоне пищеводножелудочного анастомоза. Произведена мезосигмопликация, интубация кишечника. Послеоперационный период протекал тяжело. Гистологическое заключение - высокодифференцированная аденокарцинома. Выписан в удовлетворительном состоянии. Обследован через 8 месяцев: при эндоскопии - умеренно выраженный рефлюкс-эзофагит.
Клинический пример 4. Больной Спесивцев, 39 лет, история болезни №1441, поступил с клиникой кишечной непроходимости, перитонитом. Из анамнеза установлено, что 3 месяца назад в одной из больниц города выполнена резекция желудка по поводу язвенной болезни. После предоперационной подготовки лапаротомия, в брюшной полости гной, кишечное содержимое, под брыжейкой поперечно-ободочной кишки полость абсцесса, на дне которого салфетка, дефект в стенке тонкой кишки, рыхлый инфильтрат. Петля тонкой кишки с дефектом резецирована, сформирован межкишечный анастомоз по типу Майдля (конец в бок), сформирован одноствольный губовидный тонкокишечный свищ. Брюшная полость ушита наглухо. Дренажи из брюшной полости удалены на 6-7 сутки, зонды на 8-ые сутки. На 10-е сутки признаки нагноения послеоперационного шва, после снятия лигатур вскрыт гнойник с тонкокишечным отделяемым. Вставлен полосчатый резиновый дренаж, повязка. Принятый через рот барий с метиленовым синим появился в ране примерно через 1 час. Признаков разлитого перитонита нет. Констатирована частичная несостоятельность межкишечного шва. Решено больного вести консервативно. На 14 сутки - фистулография: раневой канал длиной 8-10 см, сообщается с просветом кишки, затеков нет. Трижды вводилась предложенная пломбировочная композиция через катетер, по примеру 1. Свищ закрылся на 8 сутки. Больной выписан со сформированным губовидным свищом, который через 3 месяца в плановом порядке внебрюшинно был закрыт.
Клинический пример 5. Больной Налетов, 34 года, №2946, переведен из линейной больницы, где дважды оперирован по поводу панкреонекроза. В клинике после подготовки, через 3 суток с момента поступления - ререлапаротомия, некросеквестрэктомия, санация, дренирование брюшной полости, холецистостомия. Послеоперационный период протекал крайне тяжело, нарастала эндогенная интоксикация, появились признаки прогрессирования перитонита и панкреонекроза, органная недостаточность. Через 8 суток после ререлапаротомии по трубчатому дренажу в левом подреберье каловое отделяемое. На протяжении 20 дней выполнено 8 программированных санационных релапаротомий с перитонеальной сорбцией по способу лечения перитонита (патент №2123361). Через трубчатый дренаж в левом подреберье 3 раза вводилась пломбировочная композиция, по примеру 1. Удалось добиться облитерации свища, сальниковая сумка очистилась от некротканей. Через 1 месяц после поступления все дренажи удалены. Выписан на 64 день с момента поступления в удовлетворительном состоянии. Обследован через 1 год и 3 года: имеется гигантская вентральная инцизионная грыжа. Однако от операции больной отказался, вернулся к прежней работе.
Таким образом, лечение наружных кишечных трубчатых свищей и остаточных полостей с помощью биологической лекарственной композиции является довольно эффективным и безопасным способом. Осложнений при применении данного способа авторы не наблюдали, а сроки закрытия свищей сократились в определенных случаях до 6-10 дней.
Литература.
1. Вицын Б.А., Благитко Е.М. Сформированные и несформированные наружные кишечные свищи. - Новосибирск: Наука, 1983. - 142 с.
2. Дешкевич B.C. Кишечные свищи: Этиология, патогенез, диагностика и лечение. - Мн.: Беларусь, 1985. - 126 с.
3. Синев Ю.В., Гавриленко Я.В., Керин В.В., Мосин Н.И. Пломбирование толстокишечного свища через эндоскоп. - Клиническая медицина, 1984, №5, с.106-107.
4. Чиссов В.И., Кешелава В.В., Русаков И.Г. Применение полимерных материалов для лечения свищей. - Хирургия, 1984, №6, с.94-95.
5. Смирнов А.Н., Арнаудов Д., Иванчев И., Индрокова С.Б. и др. Применение цианакрилатных медицинских клеев и полимерной пленки в абдоминальной хирургии у детей. Сб. науч. трудов: Хирургическая коррекция и интенсивная терапия тяжелых патологических состояний у детей. - М., 1987. - с.35-39.
6. А.с. РФ №1792654 А1. Способ устранения перфораций и стойких соустий дна гайморовой пазухи /Пинелис И.С., Козлов М.В., Сумбаев А.Г. Заявлено 24.04.90. Кл. А 61. Опубл. 07.02.93. Бюл.№5).
7. Плотников Н.А., Мингазов Г.Г., Гизатуллин А.Г. Заготовка, консервация и клиническое применение аллогенной плацентарной ткани в хирургической стоматологии: Методические рекомендации. - М., 1988. - 8 с.
8. А.с. РФ №97117128. Способ лечения острых эмпием плевры с бронхоплевральным свищем и способ приготовления ткани плаценты человека /Сиянов B.C., Дамбаев Г.Ц., Якименко Ю.В. Заявлено 16.10.97. Кл. А 61 В 17/00. Опубл. 10.07.99.
9. Машковский М.Д. Лекарственные средства. Ч.II. - М.: Медицина, 1993. - 688 с.
Способ обтурации наружных трубчатых свищей пищеварительного тракта и остаточных полостей абдоминальной области, заключающийся в санации свищевого канала антисептическим раствором и введении в него лекарственной композиции, включающей гомогенизированную ткань плаценты человека, отличающийся тем, что в состав лекарственной композиции входят плазма, 5% ε-аминокапроновая кислота, антибактериальное средство - канамицина сульфат, коллаген, рентгеноконтрастное водорастворимое средство - омнипак-350 в следующих соотношениях: гомогенизированная ткань плаценты 30-35 мл; 5% ε-аминокапроновая кислота 6-10 мл; канамицина сульфат - 1,0-2,0 г; коллаген 400-600 мг; омнипак-350 30-35 мл; нативная плазма пациента - до 100 мл.