Способ хирургического лечения буллезной кератопатии
Иллюстрации
Показать всеИзобретение относится к медицине, к области офтальмологии, а именно к способам хирургического лечения буллезной кератопатии. Производят удаление пораженного эпителия со всей поверхности роговицы "больного" глаза. Далее в нижнем секторе роговицы "здорового" глаза осуществляют забор эпителия, для этого делают две насечки: одну по хорде от 4.30 до 7.30 часов и вторую вдоль лимба. В случае невозможности забора большого участка "здорового" эпителия производят забор 3-4 небольших островков размером 2×1 мм. Укладывают взятый эпителий в центре сухой деэпителизированной роговицы "больного" глаза и накрывают его сверху аллоплантом для пластики роговицы округлой формы диаметром 14-16 мм. Аллоплант фиксируют к роговице 4-мя узловыми швами. Через 3 дня швы снимают. Способ обеспечивает ускорение эпителизации роговицы и повышение остроты зрения. 2 ил.
Реферат
Предлагаемое изобретение относится к медицине, а именно к офтальмологии, и может быть использовано для хирургического лечения буллезной кератопатии.
Известен способ лечения буллезной кератопатии с использованием капсулы хрусталика (М.М.Краснов, А.А.Каспаров, Н.Н.Пивоваров. Интраламеллярная кератопластика с использованием капсулы хрусталика у больных с буллезной кератопатией // Вестник офтальмологии. - 1981. - №2. - С.32-36). Недостатком данной методики является сложность самой операции и необходимость забора капсулы хрусталика.
Известен также способ лечения буллезной кератопатии послойно-сквозной кератопластикой (Л.Т.Горгиладзе. Лечение кератопатии методом послойно-сквозной кератопластики // М. - 1986. - Зс. (рукопись деп.во ВНИИМИ МЗ СССР №10969-86). Метод довольно сложный и требует наличия у хирургов определенных навыков. Процент прозрачного приживления роговицы после кератопластики при буллезной кератопатии ниже, чем при других видах патологии роговой оболочки (А.А.Каспаров, Л.Т.Горгиладзе. Новый способ хирургического лечения буллезной кератопатии // Офтальм. журн. - 1987. - №2. - С.93.).
Известен метод применения фетальных клеток роговицы человека для лечения буллезной кератопатии (Е.В.Ченцова, Г.Г.Петриашвили, И.Р.Арутюнова, И.А.Фомина, Р.А.Полтавцева, Г.Т.Сухих. Применение фетальных клеток роговицы человека для лечения различных патологий роговицы. // Офтальмохирургия. - 1999.- 4.- С.3-9.), но получение культуральных клеток требует определенных затрат и условий.
Прототипом предлагаемого изобретения является способ лечения трофических нарушений роговицы (Э.Р.Мулдашев, Р.Т.Нигматуллин, авторское свидетельство №959778; А 61 F, 9/00; от 17.03.1978 г.). Данный способ предусматривает использование гомотрансплантата сухожилия для кератопластики, который является непрозрачным в течение первых нескольких месяцев после операции и может повлиять на остроту зрения. Кроме того, предусматривается использование кусочков эпителия конъюнктивы, который по строению близок к эпителию роговицы, но не является прозрачным и длительно может сохраняться в виде белых "островков". В связи с этим конъюнктивальный эпителий можно укладывать лишь на периферии роговой оболочки. Полная эпителизация роговицы завершается в более длительные сроки до 7 суток. При использовании яичной пленки может быть нарушена стерильность, что тоже является отрицательным фактором.
Техническим результатом предлагаемого изобретения является ускорение эпителизации роговицы, повышение остроты зрения.
Технический результат достигается следующим образом.
Удаляют пораженный эпителий со всей поверхности "больной" роговицы, в нижнем секторе с периферии роговицы "здорового" глаза осуществляют забор эпителия, для чего производят одну насечку по хорде с 4.30 до 7.30 часов и вторую насечку вдоль лимба или берут 3-4 островка размером 2×1 мм. После чего укладывают взятый эпителий в центре сухой деэпителизированной роговицы "больного" глаза, сверху накрывают аллоплантом для пластики конъюнктивы округлой формы, диаметром 14-16 мм, который фиксируют 4-мя узловыми швами в области лимба и снимают через 3 дня.
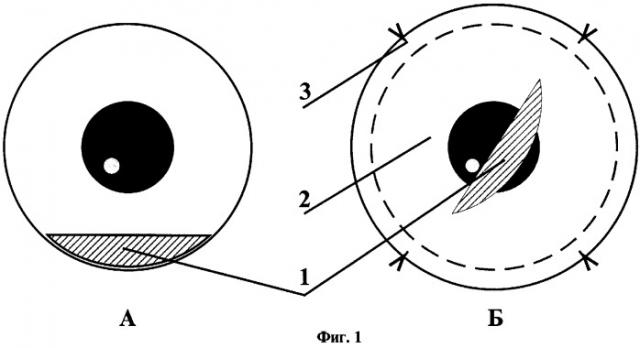
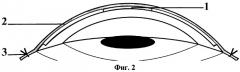
Способ хирургического лечения буллезной кератопатии схематично изображен на фиг.1 и 2. На фиг.1 (во фронтальном) и на фиг.2 (в сагиттальном) срезе изображены "здоровый" - А и "больной" - Б глаза, снимаемая эпителиальная полоска - 1, аллоплант для пластики конъюнктивы - 2, которым накрывают эпителиальную полоску, узловые швы - 3, которыми фиксируют аллоплант для пластики конъюнктивы.
Способ хирургического лечения буллезной кератопатии осуществляется следующим образом. Обработку операционного поля производят 70-градусным спиртом и 2% спиртовым раствором йода "здорового" А (Фиг.1) и "больного" Б (Фиг.1) глаза. Под операционным микроскопом, под большим увеличением (×12) с помощью микропинцета и микрохирургического лезвия легко удаляют пораженный эпителий со всех поверхности "больной" роговицы. На периферии роговицы здорового глаза производят одну насечку по хорде с 4.30 до 7.30. часов и вторую насечку вдоль лимба 1 (Фиг.1, 2). Пинцетом удерживают глазное яблоко и с помощью микрохирургического лезвия, под углом 70 градусов собирают эпителиальную полоску на лезвие. Не меняя положения лезвия, эпителиальную полоску переносят на роговицу "больного" глаза. При невозможности забора большой эпителиальной полоски, с периферии роговицы "здорового" глаза берут 3-4 маленьких "островка" размером 2×1 мм, которые также переносят в центр роговицы "больного" глаза. Для того чтобы пересаженный эпителий был зафиксирован на поверхности роговицы, сверху его накрывают защитной пленкой - аллоплантом для пластики конъюнктивы глазного яблока округлой формы 2 (Фиг.1,2), диаметром 14-16 мм, с фиксацией узловыми швами 7/0 в области лимба 3 (Фиг.1,2). В тех случаях, когда аллоплант для пластики конъюнктивы взят диаметром меньше 14 мм, то моргательные движения век могут привести к ослаблению швов и аллоплант может выпасть ранее чем через 3 дня.
Аллоплант для пластики конъюнктивы описан в авторском свидетельстве №940770; А 61 F 9/00, от 12.04.79, авт.: Мулдашев Э.Р., Нигматуллин Р.Т., Галимова В.У., Захваткина К.А., Муслимов С.А. и в зарегистрированных ТУ-42-2-537-2002. В послеоперационном периоде в "больной" глаз закапывают антибиотики, а в здоровый - антибиотики и 20% актовегин глазное желе. Аллоплант для пластики конъюнктивы удаляется через 3 дня. За это время роговица покрывается прозрачным роговичным эпителием. Полная эпителизация роговицы завершается на 4-5 сутки после операции, в отличие от прототипа, где полная эпителизация заканчивается на 4-7 день. Ускорение эпителизации связано с биогенным действием аллопланта для пластики конъюнктивы. Через 7-10 дней пациент выписывается из клиники. К моменту выписки у пациентов улучшается острота зрения в отличие от прототипа, где зрение ниже, что связано с проведением кератопластики с непрозрачным гомотрансплантатом сухожилия и с использованием непрозрачных конъюнктивальных "островков" эпителия.
По данной методике прооперировано 15 пациентов. Прослежены отдаленные результаты в сроки от 2 месяцев до 3-х лет. У всех больных купировался болевой синдром и уровень остроты зрения достоверно повышался (р<0,05) в сравнении с предоперационным. Ни в одном случае не наблюдалось воспаление роговицы "здорового" глаза.
Пример 1. Больная К., 55 лет, с диагнозом: буллезная кератопатия, артифакия левого глаза. Через 4 года после экстракции катаракты с имплантацией интраокулярной линзы (ИОЛ), произошла дислокация ИОЛ, была произведена корректировка положения ИОЛ. Через 9 лет развилась буллезная кератопатия, появился роговичный синдром с выраженным болевым компонентом.
При обследовании в нашей клинике наблюдается блефароспазм, светобоязнь, слезотечение. Смешанная инъецированность глазного яблока, роговица отечная, утолщена, полупрозрачная, буллезно изменена в центре, по периферии более прозрачная. Артифакия. Глазное дно в тумане. Острота зрения - Движение руки у лица. ВГД - 26 мм рт.ст.
Прооперирован левый глаз. С помощью микропинцета и микрохирургического лезвия удален пораженный эпителий со всей поверхности "больной" роговицы. На периферии роговицы здорового глаза в нижнем секторе произведена насечка по хорде с 4.30 до 7.30 часов, вторая насечка произведена вдоль лимба 1 (Фиг.1, 2). Пинцетом, удерживая глазное яблоко и с помощью микрохирургического лезвия, под углом 70 градусов собрана эпителиальная полоска на лезвие. Не меняя положения лезвия, эпителиальная полоска перенесена на роговицу "больного" глаза и, придерживая микрошпателем, уложена в центре роговой оболочки. Для того чтобы эпителиальная полоска была зафиксирована на поверхности роговицы, сверху она накрыта аллоплантом для пластики конъюнктивы глазного яблока 2 (Фиг.1, 2) округлой формы, диаметром 14 мм и зафиксирована узловыми швами 3 (Фиг.1, 2) в области лимба.
В послеоперационном периоде произведено закапывание капель левомицетина 0,25% - 3 раза в день, в течение 20 дней. Аллоплант для пластики конъюнктивы удален на 3-й день. Пациент выписан на 7-й день после операции. При выписке острота зрения - 0,01. ВГД - 18 мм рт.ст.
В момент осмотра через 8 месяцев после операции - глаз спокоен. Болевой синдром, светобоязнь, слезотечение - отсутствуют. Роговица полупрозрачная, отека и буллезных изменений нет. Артифакия.
Острота зрения - 0,03 не корр. ВГД - 20 мм рт.ст.
Пример 2.
Больная Е., 76 л., с диагнозом: буллезная кератопатия. В 2000 году была проведена операция - экстракция катаракты с имплантацией ИОЛ, через 2 месяца появилась светобоязнь, слезотечение, болевой синдром. Неоднократно лечилась консервативно, но улучшения не наблюдалось.
При обследовании в нашей клинике выраженный роговичный синдром с болевым компонентом. Левый глаз инъецированный, роговица отечная, мутная, в толще роговицы просматриваются буллы. Артифакия. Острота зрения - движение руки у лица. ВГД - 19 мм рт.ст.
Проведено оперативное лечение левого глаза. Под операционным микроскопом с помощью микропинцета и микрохирургического лезвия удален пораженный эпителий со всей поверхности "больной" роговицы. С периферии роговицы в нижнем секторе здорового глаза произведен забор эпителиальных островков размером 2×1 мм. Для этого пинцетом удерживая глазное яблоко и с помощью микрохирургического лезвия, под углом 70 градусов срезаны 4 "островка" эпителия на лезвие. Не меняя положения лезвия, каждый "островок" эпителия перенесен на роговицу "больного" глаза и, придерживая микрошпателем, уложен в центре роговой оболочки. Для того чтобы "островки" эпителия были зафиксированы на поверхности роговицы, сверху они накрыты защитной пленкой - аллоплантом для пластики конъюнктивы глазного яблока округлой формы, диаметром 16 мм, который зафиксирован узловыми швами 7/0 в области лимба.
В послеоперационном периоде произведено закапывание капель левомицетина 0,25% - 3 раза в день в течение 20 дней. Аллоплант для пластики конъюнктивы глазного яблока удален на 3-й день. Пациент выписан на 7-й день после операции. При выписке острота зрения - 0,03. ВГД - 18 мм рт.ст.
При осмотре через 1 год 4 месяца после операции болевой синдром купировался. В роговице булл не наблюдается, роговица полупрозрачная, отека нет. Артифакия. Над ИОЛ формируется плотная фиброзная пленка. Острота зрения 0,03 не корр. ВГД - 16 мм рт.ст.
Способ хирургического лечения буллезной кератопатии, включающий удаление пораженного эпителия со всей поверхности "больной" роговицы, отличающийся тем, что в нижнем секторе с периферии роговицы "здорового" глаза осуществляют забор эпителия, для чего производят одну насечку по хорде с 4.30 до 7.30 часов и вторую насечку вдоль лимба, или берут 3-4 островка размером 2×1 мм, после чего укладывают взятый эпителий в центре сухой деэпителизированной "больной" роговицы, сверху накрывают аллоплантом для пластики конъюнктивы глазного яблока округлой формы диаметром 14-16 мм, который фиксируют четырьмя узловыми швами, и снимают швы через 3 дня.