Способ лечения остеоартроза
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к ортопедии и травматологии, и может быть применимо для лечения остеоартроза. Производят эпиметафизарную туннелизацию суставных концов во фронтальной плоскости с двух сторон на уровне перехода губчатой кости в трубчатую, направляя каналы веерно в виде конуса в сторону мыщелков, числом не менее пяти с каждой стороны до субходрального слоя. Производят в плоскости поперечного сечения фронтально и перпендикулярно продольной оси кости сквозную туннелизацию с образованием не менее десяти параллельных между собой туннелей на равноудаленном расстоянии в проекции костно-мозговой полости большеберцовой кости. Измеряют внутрикостное давление ежедневно в течение не менее пяти дней. Способ позволяет улучшить микроциркуляцию, усилить гипотензивный эффект. 1 табл., 2 ил.
Реферат
Изобретение относится к области медицины, в частности к ортопедии, а именно к способам лечения остеоартроза, сопровождающимся внутрикостной гипертензией, у лиц пожилого возраста, и может быть использовано в клинических отделениях, специализирующихся на лечении суставных заболеваний.
Известен способ оперативного лечения артроза коленного сустава, заключающийся в эпиметафизарной туннелизации суставных концов (М.Х.Хаддадин. Оперативное лечение деформирующего артроза коленного сустава // Ортопедия, травматология и протезирование. - 1981. - №3. - С.27-29).
Однако при данном способе в большинстве случаев боли в коленном суставе полностью не исчезают, что снижает эффект реабилитационного лечения. Кроме того, способ не предусматривает декомпрессии костно-мозговой полости и контроля анальгетической эффективности по величинам снижения внутрикостного давления.
Известен способ лечения деформирующего артроза коленного сустава с помощью тубусных скальпелей (Хирургическое лечение деформирующих остеоартрозов / Ю.М.Юшенин, М.М.Федоров, И.С.Валитов и др. // Синграальная хирургия. - 2000. - №1. - С.25-30).
Однако после этапного туннелирования мягких тканей в области сустава и сверления полыми сверлами костнообразующих элементов коленного сустава в 44% наблюдений болевой синдром остается выраженным и снижает функцию сустава. В 16,9% случаев в результате лечения болевой синдром усиливается и приводит к неудовлетворительному результату операции. Методика также не предусматривает декомпрессии костномозговой полости.
Характерным симптомом внутрикостной гипертензии при остеоартрозе являются постоянные ноющие боли в покое и ночью, что обусловлено нарушением внутрикостной микроциркуляции. Внутрикостное давление является интегральным показателем гемодинамики, поэтому имеются предложения по его снижению для снятия болей (О.А.Ушакова. Диагностическая ценность внутрикостного давления при деформирующем гонартрозе. (отв. редактор А.Ж.Абрахманов). - Алма-Ата: Повреждения суставов. - 1982. - С.72-75).
Однако при монолокальной декомпрессии сохраняется низкая анальгетическая эффективность оперативной процедуры и отсутствует пролонгированное воздействие на ангио-, баррорецепторы и остеорецепторы костномозговой полости.
Известен способ стимуляции периферического кровообращения и устройство для его осуществления при окклюзии артериального русла конечности, заключающийся в формировании каналов через поперечник на протяжении кости с промежутками между ними не более 6 см, с помещением в эти каналы штифтов в виде спиц, которые при помощи резьбовых стержней и кронштейнов крепятся на плоскости опоры устройства, с последующим дозированием штифтов для повреждения костного регенерата после его появления (патент 2102025 РФ, МКИ6 А 61 В 17/56, В 17/60. Способ стимуляции периферического кровообращения и устройство для его осуществления / В.И.Шевцов, В.С.Бунов, Н.В.Петровская (РФ), №95115002/14; Заявлено 22.08.1995. Опубликовано 20.01.1998. Бюл. №2).
Однако данный способ не предусматривает применения декомпрессионной туннелизации субхондральных отделов костей, образующих суставы, и не вызывает патогенетически обоснованного при остеоартрозе улучшения микроциркуляции субхондральной кости. Кроме того, дозированное выведение штифтов из кости способствует блокированию, на период их выведения, образованных каналов, что не вызывает быстрого снижения давления в костномозговой полости и уменьшает декомпрессионный (гипотензивный) эффект.
Известен способ лечения деформирующего артроза коленного сустава, в котором с одной стороны формируют в эпиметафизах суставных концов веерообразные туннели и снижают внутрикостное давление (патент 2193363 РФ, МКИ7 А 61 В 17/56. Способ лечения деформирующего артроза коленного сустава /В.Д.Макушин, O.K.Чегуров, В.И.Казанцев, Б.В.Камшилов (РФ), №2000126047/14; Заявлено 16.10.2000. Опубликовано 27.11.2002. Бюл. №33).
Однако применение известного способа в меньшей степени оказывает воздействие на гипертензию костномозговой полости, что снижает анальгетический эффект лечения.
Задачей настоящего изобретения является разработка способа лечения остеоартроза, позволяющего усилить гипотензивный эффект.
Поставленная задача решается тем, что в способе лечения остеоартроза, включающем декомпрессионную туннелизацию суставных концов, надколенника, введение канюлированного винта-фиксатора в костномозговую полость большеберцовой кости с измерением внутрикостного давления ежедневно в течение не менее пяти дней, нагнетание в полость сустава жидкости с пассивной редрессацией сустава, производят эпиметафизарную туннелизацию суставных концов во фронтальной плоскости с двух сторон на уровне перехода губчатой кости в трубчатую, направляя каналы веерно в виде конуса в сторону мыщелков, числом не менее пяти с каждой стороны до субхондрального слоя, после чего в плоскости поперечного сечения фронтально и перпендикулярно продольной оси кости производят сквозную туннелизацию с образованием не менее десяти параллельных между собой туннелей на равноудаленном расстоянии в проекции костномозговой полости большеберцовой кости.
Настоящее изобретение поясняется подробным описанием со ссылкой на схему и конкретный клинический пример выполнения способа, на фотокопии рентгенограмм, на которых:
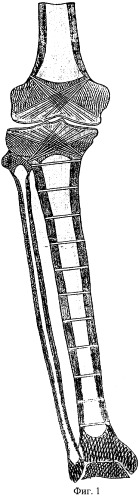
фиг.1 изображает схему выполнения способа;
фиг.2 - рентгенограмма правой голени пациента А., 51 года, в прямой и боковой проекциях после выполнения способа;
фиг.3 - карта динамики ВКД и характера болей в суставе пациента А., 51 год.
Способ осуществляется следующим образом.
Оперативное лечение проводят под эпидуральной анестезией. После обработки нижней конечности антисептиком в плоскости, перпендикулярной площадке большеберцовой кости центрально, отступя дистальнее на 1,5-2 см от бугристости, устанавливают болт-фиксатор, канюлированный для остеосинтеза М 16.10.004.000 с мандреном. Мандрен удаляют, полость болта-фиксатора заполняют изотоническим раствором хлорида натрия и подключают через гидравлическую систему к датчику давления. Запись ВКД проводят на «Минографе-4» фирмы «Siemens-Elema». ВКД регистрируют в мм рт.ст. Затем на канюлированный болт-фиксатор ставят резиновую заглушку и выполняют планируемое оперативное вмешательство.
В проекции медиального эпиметафиза бедренной кости (фиг.1), в месте перехода губчатой костной ткани в трубчатую, во фронтальной плоскости выполняют в виде конуса веерную туннелизацию с образованием не менее пяти спицевых каналов, направляя их до субхондрального отдела латерального мыщелка бедренной кости и располагая равномерно вдоль его суставной поверхности.
В проекции медиального эпиметафиза большеберцовой кости, в месте перехода губчатой костной ткани в трубчатую, во фронтальной плоскости производят в виде конуса веерную туннелизацию с образованием не менее пяти спицевых каналов, направляя их до субхондрального отдела латерального мыщелка большеберцовой кости и располагая равномерно вдоль его суставной поверхности.
В проекции латерального мыщелка бедренной кости, в месте перехода губчатой костной ткани в трубчатую, во фронтальной плоскости выполняют в виде конуса веерную туннелизацию с образованием не менее пяти спицевых каналов, направляя их до субхондрального отдела медиального мыщелка бедренной кости и располагая равномерно вдоль его суставной поверхности субхондрального отдела медиального мыщелка бедренной кости и располагая равномерно вдоль его суставной поверхности.
В проекции латерального эпиметафиза большеберцовой кости, в месте перехода губчатой костной ткани в трубчатую, во фронтальной плоскости производят в виде конуса веерную туннелизацию с образованием не менее пяти спицевых каналов, направляя их до субхондрального отдела медиального мыщелка большеберцовой кости и располагая равномерно вдоль его суставной поверхности.
Фронтально во взаимокосых направлениях субхондрально спицей в надколеннике формируют 3-4 канала.
В проекции костномозговой полости большеберцовой кости, во фронтальной плоскости с наружной поверхности голени и перпендикулярно ее продольной оси, выполняют сквозную туннелизацию с образованием не менее десяти параллельных между собой спицевых каналов на равноудаленном расстоянии.
ВКД измеряют непосредственно на операции до выполнения декомпрессионной туннелизации, после оперативного вмешательства, в дальнейшем - ежедневно.
В случаях нарушения биомеханической оси конечности способ дополняется выполнением корригирующей остеотомии с помощью чрескостного устройства, при хронической артериальной недостаточности - туннелизацией костей стопы.
Пример осуществления способа.
Больной А., 51 год. Правосторонний гонартроз II ст. с выраженным болевым синдромом. Давность заболевания 10 лет. Лечился консервативно, принимая анальгетики, физиопроцедуры. Эффект лечения был кратковременным и слабо выраженным. Беспокоят постоянные ноющие боли в коленном суставе при ходьбе и в покое. Особенно беспокоят мучительные ночные боли, нарушающие сон.
При клиническом обследовании: варусное отклонение голени при стоянии на 10°, сгибательная контрактура 170°. При пальпации по внутренней поверхности правого коленного сустава отмечала болезненность. На рентгенограммах правого коленного сустава - признаки гонартроза, характеризующие II стадию процесса, суставная щель в медиальном отделе сустава умеренно сужена (фиг.2).
После обработки операционного поля антисептиком под эпидуральной анестезией центрально в плоскости, перпендикулярной площадке большеберцовой кости, отступя 2 см от бугристости кости центрально, через кортикальный слой установлен канюлированный винт-фиксатор для остеосинтеза М 16.10.004.000. Мандрен удален и произведено измерение ВКД, которое составило 20 мм рт.ст. (100%) (гипертензия, превышающая нормальные цифры ВКД в 4 раза при норме 4-5 мм рт.ст.). На фиксатор надели резиновую заглушку. Затем спицей диаметром 1,8 мм в проекции медиальных эпиметафизов бедренной и большеберцовой костей, в месте перехода губчатой костной ткани в трубчатую, во фронтальной плоскости были выполнены в виде конуса веерные туннелизации с образованием пяти спицевых каналов, направляя их до субхондрального отдела латеральных мыщелков бедренной и большеберцовой костей и располагая равномерно вдоль их суставных поверхностей. После чего в проекции латеральных эпиметафизов бедренной и большеберцовой костей, в месте перехода губчатой костной ткани в трубчатую, во фронтальной плоскости были выполнены в виде конуса веерные туннелизации с образованием пяти спицевых каналов, направляя их до субхондрального отдела медиальных мыщелков бедренной и большеберцовой костей и располагая равномерно вдоль их суставных поверхностей. Затем фронтально во взаимокосых направлениях субхондрально спицей в надколеннике были сформированы три канала. После чего в проекции костномозговой полости большеберцовой кости, во фронтальной плоскости с наружной поверхности голени и перпендикулярно ее продольной оси, была проведена сквозная туннелизация с формированием 10 параллельных между собой спицевых каналов на равноудаленном расстоянии.
На следующий день после операции (первые сутки) в перевязочной отделения вновь замерено ВКД, которое снизилось до 17,5 мм рт.ст. (87,5%). Больной отмечал уменьшение интенсивности болей в покое и ночью.
2-е сутки после операции: ВКД - 10,5 мм рт.ст. (52,5%). Субъективно исчезли боли в покое и ночью. Больной ходил, опираясь на ногу, возникали легкие, проходящие в покое боли.
3-и сутки после операции: ВКД - 5 мм рт.ст. (25,5%), что соответствует норме. Полностью и стабильно был ликвидирован болевой синдром независимо от функции (таблица).
Больной выписан из клиники с отсутствием болевого синдрома. На рентгенограммах не установлено прогрессирования дегенеративно-дистрофических признаков в тканях коленного сустава. Сгибательная контрактура коленного сустава отсутствует.
Предлагаемый способ позволяет получить положительный клинический эффект, который заключается в купировании болевого синдрома, улучшении микроциркуляции субхондральных отделов костей, образующих сустав, посредством выполнения рациональной их туннелизации в сочетании с эффективной декомпрессией костномозговой полости кости путем формирования параллельных между собой каналов при сквозной туннелизации, что позволяет проводить патогенетически обоснованное лечение остеоартроза.
Предлагаемый способ используется в клинических отделениях РНЦ «ВТО» имени академика Г.А.Илизарова.
| Сутки | До операции | 1 сутки | 2 сутки | 3 сутки |
| ВКД мм рт.ст. | 20 | 17,5 | 10,5 | 5 |
| % | 100 | 87,5 | 52,5 | 25 |
| Наличие болей | Мучительные, ноющие боли в покое и ночью. Боль при ходьбе | Резкое ослабление всех видов болей | Нет болей в покое. Легкие боли при ходьбе | Полное исчезновение болей в покое и при ходьбе |
Способ лечения остеоартроза, включающий декомпрессионную туннелизацию суставных концов, надколенника, введение канюлированного болта-фиксатора в костномозговую полость большеберцовой кости с измерением внутрикостного давления ежедневно в течение не менее пяти дней, нагнетание в полость сустава жидкости с пассивной редрессацией сустава, отличающийся тем, что эпиметафизарную туннелизацию суставных концов производят во фронтальной плоскости с двух сторон на уровне перехода губчатой кости в трубчатую, направляя каналы веерно в виде конуса в сторону мыщелков, числом не менее пяти с каждой стороны до субходрального слоя, после чего в плоскости поперечного сечения фронтально и перпендикулярно продольной оси кости производят сквозную туннелизацию с образованием не менее десяти параллельных между собой туннелей на равноудаленном расстоянии в проекции костномозговой полости большеберцовой кости.