Способ односторонней портализации надпочечниковой и почечной крови
Иллюстрации
Показать всеИзобретение относится к области медицины, а именно к хирургии, и может быть использовано при портализации надпочечниковой и почечной крови. Для этого формируют сплено-ренальный венозный анастомоз по типу «конец в конец» без лигирования селезеночной артерии. Затем формируют рено-портальный анастомоз путем вшивания в зону устья селезеночной вены конца аутотрансплантата, другой конец которого соединяют с концом почечной вены по типу «конец в конец». Способ позволяет сохранить беспрепятственный кровоток от поджелудочной железы и селезенки и избежать послеоперационных осложнений. 1 табл., 4 ил.
Реферат
Изобретение относится к области медицины, а именно хирургии.
Прототипом является способ односторонней портализации надпочечниковой и почечной крови (А.С. 673271) путем создания анастомоза между почечной веной и притоком воротной вены, лигирования притоков почечной вены, селезеночных артерии и вены и адреналэктомии справа (фиг.1). Способ используется для лечения артериальной гипертонии (2), хронического гепатита (3, 5), сахарного диабета (4).
К недостаткам прототипа относятся создаваемое лигированием селезеночных сосудов препятствие кровооттоку от поджелудочной железы и селезенки, тромбоз селезеночной вены и риск развития послеоперационного панкреатита.
Целью настоящего изобретения является сохранение беспрепятственного кровооттока от поджелудочной железы и селезенки и уменьшение послеоперационных осложнений.
Эта цель достигается тем, что проксимальный конец селезеночной вены соединяют с дистальным концом почечной вены "конец в конец" без лигирования селезеночной артерии.
Способ осуществляют следующим образом.
Брюшную полость вскрывают верхним срединным доступом (или поперечным доступом над пупком), рассекают париетальную брюшину задней стенки брюшной полости над аортой в проекции почечных сосудов с продолжением к нижнему краю поджелудочной железы. Последнюю смещают кверху, а тонкий кишечник вправо, рассекают связку Трейтца. Выделяют устья нижней и верхней брыжеечных, селезеночной и начало воротной вен. Затем выделяют левую почечную вену с ее притоками. Подводят турникеты под левую почечную и, через окно в желудочно-ободочной связке, под селезеночную артерии.
В паховой области обнажают устье большой подкожной вены, ее пересекают на расстоянии 4 см от устья, мобилизуют на протяжении 20 см путем туннелирования и отсекают для создания аутотрансплантата - вставки. Внутривенно вводят 5 тыс. ЕД гепарина. Пересекают селезеночную вену у устья, а почечную дистальнее надпочечниковой вены. Соединяют проксимальный конец селезеночной вены с дистальным концом почечной "конец в конец", при этом избыток ширины почечной вены, при необходимости, устраняют путем усечения нижнего края ее "на конус" и сшивания. На период создания анастомоза кровоотток от почки шунтируют в устье большой подкожной вены.
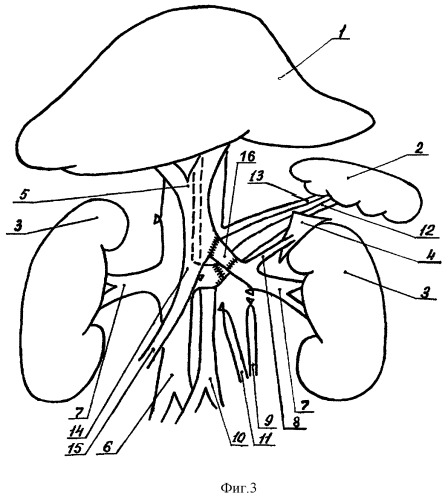
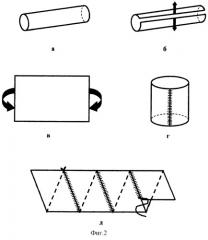
Определяют длину необходимого аутовенозного трансплантата, формируют его путем продольного рассечения вены (фиг.2б) и сшиванием между собой краев поперечных разрезов (А.С. 627823, фиг.2г) или краев продольных разрезов вены спиралеобразно (А.С. 860750, фиг.2д). Один конец аутотрансплантата вшивают в зону устья селезеночной вены, а другой конец его соединяют с проксимальным концом почечной вены "конец в конец" (фиг.3).
При формировании анастомозов используют непрерывный обвивной шов синтетическими нитями. После завершения анастомозов брюшину задней стенки брюшной полости и отверстие в желудочно-ободочной связке ушивают редкими узловыми швами; производят, по показаниям, адреналэктомию справа; брюшную полость послойно зашивают наглухо. Дистальный конец большой подкожной вены бедра, после перевязки у устья, отсекают и рану в паховой области зашивают.
В предлагаемом способе достигается беспрепятственный кровоотток от поджелудочной железы и селезенки и исключается неизбежность тромбоза селезеночной вены и других осложнений. Операция применима при заболеваниях с нарушением функции печени, поджелудочной железы, надпочечников и почек.
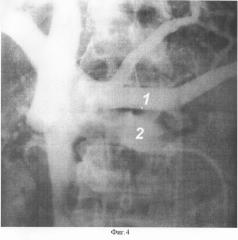
Возможность осуществления изобретения показана авторами в анатомо-хирургических исследованиях. На 111 трупах взрослых людей обоего пола проводилась анатомическая препаровка сосудов (корневые притоки воротной вены и почечная вена с ее притоками), измерение их ширины и зарисовка в натуральную величину и практическое осуществление спленоренального и ренопортального венозных анастомозов. В 26 исследованиях выполнены рентгеновазограммы, показывающие взаиморасположение селезеночной и почечной вен (фиг.4). Операция оказалась выполнимой в 52,1% случаев. Очень низкое или очень высокое расположение ствола почечной вены относительно селезеночной вены, несоответствие ширины селезеночной и почечной вен более 0,5 см, ожирение, ряд аномалий вен были препятствием для выполнения операции. На частоту выполнимости анастомозов влияли тип телосложения и варианты формирования воротной вены. Так, чаще анастомозы были выполнимы при мезоморфном типе телосложения (59,3%), чем при долихоморфном (52,6%, р<0,01) и брахиморфном (50%, р<0,02). Еще большая зависимость выполнимости анастомозов установлена от вариантов формирования воротной вены: в случаях впадения нижней брыжеечной вены в селезеночную выполнимость операций составила 68,6%, если она впадала в верхнюю брыжеечную рядом с селезеночной, анастомозы были выполнимы в 41,2% (р<0,001) и ниже селезеночной, образуя общебрыжеечный ствол, - в 26,1% (р<0,001).
Выполнимость спленоренального анастомоза по типу "конец в конец" напрямую зависит от сопоставимости ширины соединяемых вен. Изучив и сопоставив ширину вен в каждом случае, получили реальную частоту выполнимости спленоренального венозного анастомоза "конец в конец" (таблица 1) только по этому параметру.
| Таблица 1 | ||||||||
| Сопоставимость левой почечной вены с притоками воротной по ширине | ||||||||
| Вены | Показатель | Различие ширины вен в мм | ||||||
| 0 | 1 | 2 | 3 | 4 | 5 | более | ||
| Общий ствол сел. и ниж. брыж. вен | абс. | 78,4 | 1416,9 | 1922,9 | 910,8 | 67,2 | 44,8 | 2429 |
| % | ||||||||
| Селезеночная | абс. | 10,8 | 21,7 | 54,1 | 54,1 | 108,3 | 2016,5 | 7864,5 |
| % |
Из таблицы следует, что спленоренальный венозный анастомоз "конец в конец" выполним в 71% случаев, если селезеночная и нижняя брыжеечная вены образуют общий ствол, и в 35,5% случаев, если соединению с почечной веной подлежит ствол селезеночной (оба варианта приемлемы, если ширина почечной вены превосходит ширину соединяемой с ней вены не более чем на 0,5 см).
Источники информации
1. Торгунаков А.П. A.C. №673271.
2. Торгунаков А.П. Отведение венозной крови от надпочечника и почки в воротную систему при лечении злокачественной артериальной гипертензии // Вестник хирургии. - 1979. - №2. - с.8-11.
3. Торгунаков А.П., Кривов Ю.И., Пономарев В.Н. Новая возможность хирургического лечения хронического гепатита // Вестник хирургии. - 1984. - №12. - с.45-47.
4. Торгунаков А.П., Торгунаков С.А., Орловская С.И. Новые подходы к хирургическому лечению сахарного диабета // Вестник хирургии. - 1990. - №4. - с.27-30.
5. Торгунаков А.П., Кривов Ю.И., Кузнецова Н.Н. и др. Опыт односторонней портализации надпочечниковой и почечной крови при хроническом гепатите // Вестник хирургии. - 1992. - №1. - с.9-12.
1. Способ односторонней портализации надпочечниковой и почечной крови, отличающийся тем, что формируют спленоренальный венозный анастомоз по типу «конец в конец» без лигирования селезеночной артерии, а затем формируют рено-портальный анастомоз путем вшивания в зону устья селезеночной вены конца аутотрансплантата, другой конец которого соединяют с концом почечной вены по типу «конец в конец».