Способ сегментарной гастропластики при хирургическом лечении язвенной болезни желудка
Иллюстрации
Показать всеИзобретение относится к медицине, хирургии, может быть использовано при лечении язвенной болезни желудка. Мобилизуют малую кривизну по типу селективной проксимальной ваготомии и большую кривизну желудка в зоне резекции. Выполняют медиальную сегментарную углообразную субтотальную резекцию тела желудка. Сохраняют иннервацию антрального отдела и сфинктера привратника. Ликвидируют кратер язвы оментопластикой. Восстанавливают арефлюксную функцию кардии. При этом на проксимальную культю желудка накидывают первую петлю тощей кишки, проведенную через "окно" в брыжейке толстой кишки. Накладывают швы на края брыжеечного "окна" этой петли тощей кишки. При затягивании швов проводят желудочную трубку через это "окно". Стенки петли тощей кишки фиксируют вокруг желудочной трубки двумя рядами узловых серо-серозных швов. После наложения гастро-гастрального анастомоза формируют межкишечный анастомоз. Способ позволяет сохранить депонирующую функцию фундального отдела. Обеспечить функцию преантрального сфинктера. 5 ил.
Реферат
Предлагаемое изобретение относится к медицине, а именно к хирургии, и может быть использовано преимущественно для лечения язвенной болезни желудка.
В хирургическом лечении язвенной болезни желудка основным методом остается резекция желудка по способу Бильрот-I и Бильрот-II в различных модификациях. Данные операции сопровождаются высокой частотой развития функциональных и органических пострезекционных растройств: рефлюкс-эзофагита, демпинг-синдрома, рефлюкс-гастрита, атрофического гастрита, эпителиальной дисплазии и метаплазии культи желудка, рецидива язвы, развития пептической язвы гастроэнтероанастомоза, нарушениями переваривания и всасывания пищи и других растройств, что приводит к значительному снижению качества жизни. Наибольшее число отрицательных сторон имеет резекция желудка по Гофмейстеру-Финстереру. Половину оперированных переводят на временную инвалидность, многие больные не могут вернуться к прежней профессии (Кузин М.И. Актуальные вопросы хирургии язвенной болезни желудка и двенадцатиперстной кишки. - Хирургия. - 2001. - №1. - С.27-32). Учитывая тот факт, что 30-50% больных язвенной болезнью желудка нуждаются в хирургическом лечении, разработка новых, функционально обоснованных способов хирургического лечения, сохраняет свою высокую актуальность.
При хирургическом лечении язвенной болезни желудка известен способ пилоруссохраняющей поперечной резекции желудка с сохранением магистральных сосудов и нервов (А.И.Горбашко Способы пилоруссохраняющей резекции желудка. - СПб.: Изд-во СПбМАПО, 1994. - 176 с., с.56-60). Пилоруссохраняющая поперечная резекция желудка является операцией, при которой удаляют в поперечном направлении пилороантральный отдел и часть тела желудка, сохраняя функционирующий замыкательный аппарат и гастродуоденальный пассаж. Мобилизацию желудка начинают с большой кривизны, лигируя последнюю желудочную ветвь левой желудочно-сальниковой артерии и сохраняют основной ствол правой желудочно-сальниковой артерии и ее ветви, идущие к пилорическому жому и луковице двенадцатиперстной кишки. Мобилизацию малой кривизны начинают с лигирования передних ветвей второго порядка левой и правой желудочной артерии, которые входят в желудочную стенку на 2 см выше пилорического жома, для удаления не менее 2/3 желудка по малой кривизне. Выполняя пристеночную деоментизацию малой кривизны сохраняют и главные нервы Латарже. После мобилизации желудка накладывают зажимы и желудок пересекают между ними. Культю желудка со стороны малой кривизны ушивают двухрядными швами и формируют супрапилорический анастомоз на 1 см выше пилорического жома.
Способ имеет существенные недостатки. После поперечных пилоросохраняющих резекций желудка возникают: демпинг-синдром, дуоденогастральный рефлюкс, гастрит и язва культи желудка, атония культи желудка, стойкий спазм привратника (Лубянский В.Г. и соавт. Лечение осложнений резекций желудка с сохранением привратника. Хирургия, 2002. - №4. - С.40-43). При данном способе восстановления непрерывности пищеварительного тракта анастомоз накладывают во весь просвет культи желудка, при этом утрачивается депонирующая функция фундального отдела, корпоро-антральный сфинктер, что ведет к нарушению моторной активности культи желудка, усилению дуодено-гастрального рефлюкса. Создаются предпосылки для развития рефлюкс-эзофагита, грыжи пищеводного отверстия диафрагмы. Нарушается желудочное пищеварение вследствие утраты антрального отдела.
Известен способ сегментарной гастропластики при хирургическом лечении язв малой кривизны тела желудка (патент RU 2121306 С1 от 10.11.1998 г., авторы В.И.Оноприев, А.В.Виниченко, П.В.Марков), принятый за ближайший аналог.
Способ предусматривает селективную проксимальную ваготомию, сегментарную резекцию желудки и формирование желудочно-желудочного анастомоза, при этом селективную проксимальную ваготомию по малой кривизне желудка производят вне зоны язвенной инфильтрации малого сальника, затем выполняют медиальную углообразную субтотальную резекцию тела желудка с условием сохранения иннервируемого антрального отдела и оставлением кратера язвы на малом сальнике, восстанавливают арефлюксность кардии созданием инвагинационного эзофаго-кардио-фундального клапана и создают двухкамерный желудок путем формирования инвагинационного арефлюксного трубчатого корпоро-антрального анастомоза.
Способ является наиболее функционально обоснованным для лечения язвенной болезни желудка, однако характеризуется некоторыми недостатками. Применяемая конструкция сегментарной гастропластики с формированием инвагинационного корпоро-антрального анастомоза в отдаленном послеоперационном периоде может приводить к прогрессирующему расширению желудочной трубки и дезинвагинации корпоро-антрального анастомоза, утрате способности порционной эвакуации пищевых масс в антральный отдел и снижению арефлюксных свойств. В последующем утрачивается резервуарная функция проксимальной камеры, антральный отдел увеличивается в размерах и развиваются признаки его перегрузки. Происходит регургитация пищевых масс, компонентов желчи и кишечного содержимого, забрасываемых в оперированный желудок при дуоденогастральном рефлюксе, развивается рефлюкс-гастрит проксимальной камеры, прогрессируют атрофические, метапластические и диспластические изменения слизистой оболочки желудка и моторно-эвакуаторные расстройства.
Задачами предлагаемого способа являются:
1. Улучшение непосредственных и отдаленных результатов сегментарной гастропластики.
2. Улучшение качества жизни больных после сегментарной гастропластики.
Техническим результатом изобретения являются уменьшения частоты и тяжести постгастрорезекционных патологических синдромов, снижение частоты расширения желудочной трубки и сохранение депонирующей функции фундального отдела, обеспечение функции преантрального сфинктера, порционности эвакуации пищевых масс в антральный отдел.
Сущность предлагаемого способа заключается в выполнении мобилизации малой кривизны желудка по типу селективной проксимальной ваготомии и большой кривизны тела желудка в зоне его резекции, медиальной сегментарной, углообразной субтотальной резекции тела желудка с сохранением иннервации антрального отдела и сфинктера привратника, ликвидации кратера язвы оментопластикой, восстановлении арефлюксной функции кардии путем создания инвагинационного эзофаго-кардио-фундального клапана, накидывании на проксимальную культю желудка перед наложением гастро-гастрального анастомоза проведенной через сформированное "окно" в брыжейке толстой кишки первой петли тощей кишки, создании "окна" между прямыми сосудами брыжейки этой петли тощей кишки, накладывании в области основания желудочной трубки четырех восьмиобразных лавсановых швов, прошивании концами их нитей края брыжеечного "окна" петли тощей кишки, проведении желудочной трубки через брыжеечное "окно" петли тощей кишки при затягивании этих швов, фиксации стенки петли тощей кишки вокруг желудочной трубки двумя рядами узловых серо-серозных швов с промежутком между рядами 1,5 см, наложении однорядных серозно-мышечно-подслизистых швов при создании трубчатого гастро-гастрального анастомоза, формировании межкишечного анастомоза "бок в бок" под брыжейкой толстой кишки для снижения функциональной нагрузки на петлю тощей кишки.
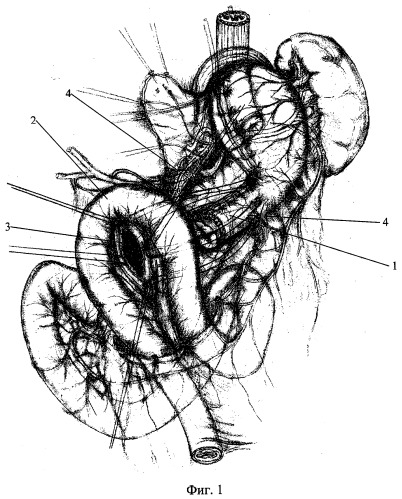
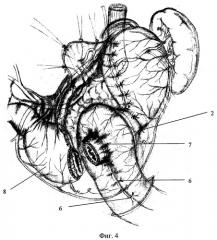
Для наглядности осуществление способа иллюстрировано на фиг.1-5, где
1 - желудочная трубка проксимальной культи,
2 - петля тощей кишки,
3 - "окно" в брыжейке петли тощей кишки,
4 - восьмиобразные лавсановые швы,
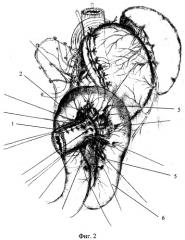
5 - первый ряд серо-серозных швов,
6 - шов, сшивающий между собой оба колена петли кишки,
7 - второй ряд серо-серозных швов,
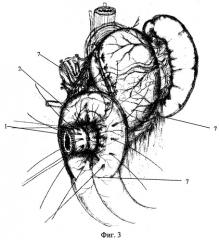
8 - дистальная культя желудка,
9 - корпоро-антральный анастомоз,
10 - межкишечный анастомоз "бок в бок".
Способ осуществляют следующим образом.
Выполняют расширенную верхнюю срединную лапаротомию с пересечением и вывихиванием левой реберной дуги и коррекцией раневой апертуры ранорасширителями Сигала-Кабанова. При интраоперационном исследовании определяют объем операции. Выполняют мобилизацию малой кривизны по типу селективной проксимальной ваготомии вне зоны язвенной инфильтрации малого сальника, большой кривизны тела желудка в зоне его резекции, после чего производят медиальную сегментарную, углообразную субтотальную резекцию тела желудка с сохранением иннервации антрального отдела желудка и сфинктера привратника. При этом уносится проксимальная часть малой кривизны от кардии до угла желудка с таким расчетом, чтобы из сохраняемого участка большой кривизны тела сформировать строго цилиндрическую трубку длиной 6-8 см и диаметром 2-2,5 см. Следующим этапом восстанавливают все компоненты арефлюксной кардии созданием инвагинационного эзофаго-кардио-фундального клапана и связочного аппарата пищеводного отверстия диафрагмы.
Выбирают петлю тощей кишки в месте наибольшей мобильности брыжейки, обычно на расстоянии 15-25 см от связки Трейтца, на уровне 2-3 мезентериальных артерий. В бессосудистом участке брыжейки поперечной ободочной кишки создают "окно" и в верхний этаж брюшной полости проводят выбранную петлю тощей кишки 2 (фиг.1). Между прямыми сосудами брыжейки этой петли создают "окно" 3 (фиг.1) размером около 2,0-2,5 см. В области основания желудочной трубки 1 (фиг.1) накладывают четыре восьмиобразных лавсановых шва 4 (фиг.1), концами нитей прошивают края брыжеечного "окна" петли тощей кишки. Затягивая эти швы, желудочную трубку проводят через брыжеечное "окно", в результате чего петля кишки оказывается надетой на желудочную трубку проксимальной культи желудка. После этого стенка кишки свободно и равномерно прилегает к стенкам желудочной трубки, охватывая ее своей внутренней стороной на протяжении приблизительно 3,0 см.
Накладывают первый ряд швов, состоящий из 8 узловых серозно-серозных швов 5 (фиг.2). Эти швы вовлекают серозу желудочной трубки 1 (фиг.2) и серозу надетой на нее петли кишку 2 (фиг.2) по периметру, с захватом брыжейки кишки. Стенку кишки и брюшину брыжейки захватывают одним вколом со стороны брыжейки, при этом в шов вовлекается по 0,5 см кишки и брыжейки по границе перехода ее брюшины в брюшину кишки. Несколькими аналогичными швами 6 (фиг.2) сшивают между собой оба колена петли кишки.
Второй ряд серозно-серозных швов 7 (фиг.3) между серозными оболочками желудочной трубки и петли тощей кишки накладывают на 1,5 см дистальнее предыдущего. Таким образом, из петли тощей кишки 2 (фиг.4) создают манжету вокруг желудочной трубки, функциональным предназначением которой является препятствие расширению трубки и обеспечение функции преантрального сфинктера. Затем однорядными узловыми серозно-мышечно-подслизистыми швами формируют трубчатый желудочно-желудочный (корпоро-антральный) анастомоз 9 (фиг.5), соединяющий желудочную трубку и дистальную культю желудка 8 (фиг.5).
Под толстокишечной брыжейкой отводящее колено петли тощей кишки укладывают параллельно приводящему, фиксируют между собой отдельными швами за брыжеечные края и формируют межкишечный анастомоз "бок в бок" 10 (фиг.5) однорядным серозно-мышечно-подслизистым узловым швом для снижения функциональной нагрузки на петлю тощей кишки.
Способ апробирован на 35 больных.
Пример. Больной П., 61 год поступил в отделение хирургии желудка РЦФХГ 10.11.2002 г. с жалобами на периодические боли в эпигастральной области, появляющиеся через 1,5-2 часа после приема пищи и ночью, общую слабость. Из анамнеза известно, что страдает ЯБЖ с 1982 г. Длительность язвенного анамнеза около 20 лет. Неоднократно проходил курсы консервативной противоязвенной терапии, лечение приносило кратковременное улучшение. Последнее обострение 14.10.2002. При обследовании в клинике: эндоскопически диагностирована язва средней трети тела по малой кривизне в диаметре 2 см, дно покрыто фибрином. По результатам контрастной рентгеноскопии кадия смыкается неплотно, расположена выше пищеводного отверстия диафрагмы на 2 см. В средней трети тела желудка по малой кривизне определяется ниша 1,5 см глубиной, 2 см шириной. 16.11.02 г. больной в плановом порядке оперирован. Выполнена расширенная верхнесрединная лапаротомия с аппаратной коррекцией раневой апертуры ранорасширителями Сигала-Кабанова. Интраоперационно в области средней трети тела желудка по малой кривизне и задней стенке локализовалась язва больших размеров, пенетрирующая в поджелудочную железу. Учитывая данные интраоперационного исследования решено выполнить сегментарную гастропластику. Произведена мобилизация малой кривизны желудка по типу селективной проксимальной ваготомии вне зоны язвенной инфильтрации малого сальника. Скелетирована большая кривизна тела желудка от антрального отдела в зоне резекции до первых двух ветвей левой желудочно-сальниковой артерии. Далее выполнена медиальная сегментарная субтотальная угловая резекция тела желудка. Восстановлены все компоненты физиологической кардии созданием эзофаго-кардио-фундального клапана.
Дистальнее дуоденоеюнального перехода, в месте наибольшей мобильности брыжейки тощей кишки, на уровне 2 мезентериальной артерии, на расстоянии 15 см от связки Трейтца выбрана петля тощей кишки. В брыжейке ободочной кишки в бессосудистой зоне создано "окно", через которое проведена петля тощей кишки в верхний этаж брюшной полости. Между прямыми сосудами брыжейки этой петли тощей кишки сформировано "окно", соответствующее диаметру желудочной трубки. В области основания желудочной трубки 1 (фиг.1) накладывают четыре восьмиобразных лавсановых шва 4 (фиг.1), концами нитей прошивают края брыжеечного "окна" петли тощей кишки. Затягивая эти швы, желудочную трубку проводят через брыжеечное "окно", в результате чего петля кишки оказывается надетой на желудочную трубку проксимальной культи желудка. После этого стенка кишки свободно и равномерно прилегает к стенкам желудочной трубки, охватывая ее своей внутренней стороной на протяжении приблизительно 3,0 см. Далее наложен ряд серозно-серозных швов. Эти швы вовлекают серозу желудочной трубки и серозу надетой на нее петли кишку по периметру, с захватом брыжейки кишки. Стенку кишки и брюшину брыжейки захватывали одним вколом со стороны брыжейки, при этом в шов вовлекается по 0,5 см кишки и брыжейки по границе перехода ее брюшины в брюшину кишки. Несколькими аналогичными швами сшивали между собой оба колена петли кишки. Второй ряд серозно-серозных швов наложен на 1,5 см выше предыдущего. Таким образом, создается мышечная манжетка вокруг желудочной трубки, препятствующая ее расширению и моделирующая функцию преантрального сфинктера. Затем однорядными узловыми серозно-мышечно-подслизистыми швами сформирован корпоро-антральный анастомоз. Под толстокишечной брыжейкой отводящее колено петли тощей кишки уложено параллельно приводящему и фиксировано между собой отдельными швами за брыжеечные края. Сформирован межкишечный анастомоз "бок в бок" однорядными узловыми швами. Дренирование брюшной полости, послойное ушивание раны брюшной стенки. ПГИ удаленного препарата - хроническая рецидивирующая язва желудка.
Послеоперационный период протекал без осложнений. Дренажи удалены на 4 сутки. На 6 сутки зонд удален, разрешен прием жидкости через рот, с 8 суток разрешено питание жидкой пищей. Заживление раны первичным натяжением. Больной П. выписан в удовлетворительном состоянии на 13-е сутки после операции.
Вызван в РЦФХГ в январе 2005 г. на контрольное обследование. Жалоб не предъявлял, диеты не придерживался, работал по специальности, результат операции оценен как хороший. Эндоскопических признаков рецидива заболевания и рефлюкс-эзофагита нет. Корпоро-антральный анастомоз смыкается, свободно проходим.
При рентгенологическом исследовании пассажа сульфата бария по желудочно-кишечному тракту кардия смыкается. Фундальная и антральная камеры средних размеров соединены трубкой длиной 4,5 см, шириной 1,5 см. Проходимость анастомоза свободная, эвакуация через него порционного характера, регургитации контрастной взвеси в положении Тренделенбурга не отмечается. Эвакуация из желудка свободная. Одна из петель тощей кишки огибает желудочную трубку, свободно проходима.
При исследовании секреторной функции оперированного желудка методом пристеночной рН-метрии в базальном периоде кислотообразование нормальной концентрации, пониженной интенсивности. Компенсированное ощелачивание. На парэнтеральный стимулятор (гистамин) кислотообразование нормальной концентрации и интенсивности.
Морфологическое исследование биоптатов из фундального и антрального отделов желудка: хронический слабой степени активности фундальный гастрит с начальными явлениями атрофии. Хронический неактивный антрум-гастрит с фовеолярной гиперплазией.
Манометрическое исследование гастро-дуоденального комплекса: Базальный период: сократительная активность фундального и антрального отделов представлена волнами средней и высокой амплитуды, частотой 16-27/10 мин. Периодичность не нарушена. Антро-дуоденальная координация сохранена. Моторная активность антрального отдела не нарушена.
Использование способа позволяет добиться улучшения ближайших и отдаленных морфо-функциональных результатов хирургического лечения больных язвенной болезнью желудка.
Способ сегментарной гастропластики при хирургическом лечении язвенной болезни желудка, включающий мобилизацию малой кривизны желудка по типу селективной проксимальной ваготомии и большой кривизны желудка в зоне его резекции, медиальную сегментарную углообразную субтотальную резекцию тела желудка с сохранением иннервации антрального отдела и сфинктера привратника, ликвидацию кратера язвы оментопластикой, восстановление арефлюксной функции кардии путем создания инвагинационного эзофаго-кардио-фундального клапана, наложение однорядных серозно-мышечно-подслизистых швов при создании трубчатого гастро-гастрального анастомоза, отличающийся тем, что на проксимальную культю желудка перед наложением гастро-гастрального анастомоза накидывают проведенную через сформированное "окно" в брыжейке толстой кишки первую петлю тощей кишки, для чего между прямыми сосудами брыжейки этой петли тощей кишки создают окно, в области основания желудочной трубки накладывают четыре восьмиобразных лавсановых шва, концами нитей прошивают края брыжеечного "окна" петли тощей кишки, при затягивании этих швов желудочную трубку проводят через брыжеечное "окно" петли тощей кишки, затем стенку петли тощей кишки фиксируют вокруг желудочной трубки двумя рядами узловых серо-серозных швов с промежутком между рядами 1,5 см, после наложения трубчатого гастро-гастрального анастомоза формируют межкишечный анастомоз "бок в бок" под брыжейкой толстой кишки.