Способ хирургического лечения опухолей позвоночника
Иллюстрации
Показать всеИзобретение относится к области медицины, в частности к нейрохирургии, онкологии и ортопедии, и предназначено для лечения больных с опухолями позвоночника в грудном и поясничном отделах, осложненных спинальными нарушениями. Сущность: осуществляют полное удаление пораженного позвонка с сохранением целостности спинного мозга, фиксируют пораженный сегмент в аппарате наружной транспедикулярной фиксации и замещают образованный дефект имплантатом, способным прорастать костной тканью, с последующей дистракцией до восстановления высоты межтелового пространства, что предупреждает послеоперационные осложнения, исключает развитие вторичной деформации. 4 ил.
Реферат
Изобретение относится к области медицины, в частности к нейрохирургии, онкологии и ортопедии, и предназначено для лечения больных с опухолями позвоночника в грудном и поясничном отделах, осложненными спинальными нарушениями.
Известен способ лечения больных с опухолями позвоночника в грудном и поясничном отделах, осложненными спинальными нарушениями (1). Способ предусматривает выполнение ламинэктомии пораженного позвонка до перехода передних полудужек в тело позвонка с оставлением надостистой связки и верхней части остистого отростка, высверливание двух сходящихся каналов через корни полудуг в тело позвонка, удалении массы позвонка кюретированием через сформированные каналы, с последующим сближением позвонков, смежных к поврежденному с помощью резбового контрактора до контакта суставных отростков. Однако удаление опухоли путем кюретирования не обеспечивает абластичности вмешательства. При укорочении позвоночника спинной мозг сминается в аксиальном направлении в зоне резецированного позвонка, а последующее восстановление функции происходит не в полном объеме. Кроме того, потеря механической прочности позвонка в результате его деструкции затрудняет работу хирурга по выделению позвонка и требует стабилизации позвоночника на ранних этапах операции для предотвращения травмирования спинного мозга.
Известен также способ лечения больных с опухолями позвоночника в грудном и поясничном отделах, осложненными спинальными нарушениями (2), при котором на первом этапе производят удаление пораженной дуги до перехода ножек дуги в тело позвонка и стабилизацию оперируемого отдела позвоночника системой внутренней транспедикулярной фиксации, а на втором - осуществляют тотальное удаление тела позвонка вместе со смежными дисками и осуществление переднего спондилодеза протезом из пористого никелида титана.
Однако использование для постоянной фиксации оперированного отдела позвоночного столба дополнительного внутреннего погружного элемента вызывает реакцию отторжения с явлениями лизиса ткани фиксируемых позвонков, что приводит к их дестабилизации, потере высоты межтелового пространства и, как следствие, - к возникновению неврологических осложнений и вторичной деформации позвоночного столба. Кроме того, резкое ограничение подвижности последнего вызывает раннее развитие дегенеративно-дистрофических процессов в смежных с фиксируемыми позвонках, что, в конечном итоге, также вызывает их дестабилизацию.
Задачей изобретения является разработка способа хирургического лечения опухолей позвоночника, обеспечивающего предупреждение послеоперационных осложнений за счет поддержания стабильности высоты межтелового пространства в оперированном отделе и сохранения естественной подвижности смежных с ним здоровых сегментов позвоночного столба, а также исключение развития его вторичной деформации.
Поставленная задача достигается тем, что в способе хирургического лечения опухолей позвоночника, включающем полное удаление позвонка с сохранением целостности спинного мозга и замещение образованного дефекта имплантатом, способным прорастать костной тканью, после получения первичного сращения иплантата с телами смежных позвонков осуществляют их дозированную дистракцию до получения необходимой высоты межтелового пространства, а затем стабильно фиксируют до органотипической перестройки участков сформированного костного регенерата.
Изобретение иллюстрируется подробным описанием и примером его клинического использования.
Способ осуществляют следующим образом.
После обработки операционного поля, под эндотрахеальным наркозом, через разрез мягких тканей осуществляют доступ к пораженному опухолевым процессом позвонку и на первом этапе при помощи обычных нейрохирургических кусачек и узкого долота выполняют широкую ламинэктомию на уровне компрессии спинного мозга, включающую удаление дужки позвонка до суставных отростков позвонка с обеих сторон. При большой протяженности компремирующего субстрата в длину для расширения операционного доступа к спинному мозгу ламинэктомию позвонка дополняют частичной резекцией смежных дуг. Позвоночный канал вскрывают сзади, справа и слева строго по его боковым стенкам. Выполняют менингорадикулолиз, во время которого выделяют дуральный мешок и корешки конского хвоста из спаек. Производят декомпрессию спинного мозга и корешков «конского хвоста». Мобилизованный дуральный мешок отодвигают, компремирующий фактор методом «кускования» поочередно удаляют с одной и другой стороны, что снижает степень травматизации спинного мозга.
После этого выполняют остеосинтез оперируемого отдела позвоночного столба с помощью аппарата наружной транспедикулярной фиксации. При его выполнении в ножки дуг двух выше и двух нижерасположенных, относительно поврежденного, позвонков попарно, под контролем электронно-оптического преобразователя, вводят стержни-шурупы. В случае поражения LIII-LV позвонков нижнюю пару стержней-шурупов вводят в области задневерхней и задненижней остей подвздошных костей с двух сторон. Подапоневротическое пространство дренируется полихлорвиниловой трубкой. Операционная рана ушивается. Стержни-шурупы крепят на внешних опорах аппарата, которые соединяют между собой с возможностью дозированного перемещения, образуя два опорных блока. Для частичного устранения имеющейся кифотической деформации производят ее коррекцию путем одномоментного разведения фиксируемых блоками позвонков на 2,0-3,0 см. Операцию завершают наложением апсептических повязок.
В послеоперационном периоде до полного восстановления правильной оси позвоночника коррекцию деформации позвоночного столба с темпом по 1 мм в сутки, после чего сроком на 10-12 дней аппарат переводят в режим фиксации. По окончании указанного срока фиксации, который необходим для заживления послеоперационной раны и адаптации тканей позвоночного столба, больному выполняют повторное оперативное вмешательство для полного удаления пораженного позвонка и замещения образующегося при этом дефекта позвоночного столба.
В ходе операции, при расположении пораженного позвонка в грудном или в грудопоясничном отделе из чресплеврального доступа справа, в соответствующем межреберье, выполняют торакотомию. Если же поражены позвонки в поясничном отделе, то их удаление производят из правостороннего внебрюшинного доступа, а при поражении LV позвонка - из чрезбрюшинного доступа. При этом во всех случаях после осуществления доступа мобилизуют переднебоковую поверхность тел прилежащих к пораженному позвонков и производят дискотомию, в ходе которой краниально расположенный диск отсекают от каудальной замыкательной пластинки позвонка, расположенного выше, а каудальный диск - от краниальной замыкательной пластинки позвонка, расположенного ниже поврежденного. После этого, вместе со смежными дисками, единым блоком, осуществляют тотальное удаление тела пораженного позвонка. В образовавшийся дефект между телами смежных позвонков устанавливают соответствующий по размерам имплантат, выполненный из материала, способного прорастать костной тканью, например - из пористого никелида титана. Смещением опор аппарата относительно друг друга создают условия компрессии между установленным имплантатом и телами прилежащих к нему с обеих сторон позвонков. Восстанавливают целостность передней продольной связки и после контрольной рентгенографии послойно ушивают рану.
В послеоперационном периоде до получения первичного сращения между торцевыми поверхностями имплантата и замыкательными пластинками тел позвонков (прорастания костной ткани в имплантат) на их стыке с помощью аппарата внешней фиксации поддерживают условия стабилизирующей компрессии. Получение такого сращения контролируется рентгенологически или методом компьютерной томографии. После этого между фиксируемыми аппаратом позвонками и сращенным с ними имплантатом создают условия дистракции, которую, с темпом 0,5-1,0 мм в сутки, производят до восстановления необходимой высоты межтелового пространства в зоне дефекта с учетом анатомических размеров тела удаленного позвонка и смежных дисков. По завершении дистракции аппарат переводят в режим стабильной фиксации, поддерживаемую до органотипической перестройки сформированных участков костного регенерата в зрелую костную ткань, способную выдерживать условия статико-динамической нагрузки позвоночного столба. В этих условиях сращенный с участками костного регенерата имплантат представляет собой единый блок, который в последующем обеспечит стабильное сохранение требуемой высоты межтелового пространства и соответственно анатомически правильного положения реконструируемого отдела позвоночного столба. Причем на участках выше и нижележащих сегментов сохраняется имевшаяся до операции функциональная свобода движений, что исключает развитие в них дегенеративно-дистрофических процессов. После демонтажа аппарата рекомендуют дополнительную иммобилизацию позвоночника корсетом, сроком, как правило, на 3-4 месяца. Больному назначают курс ЛФК.
Практическое использование способа иллюстрируется следующим клиническим наблюдением.
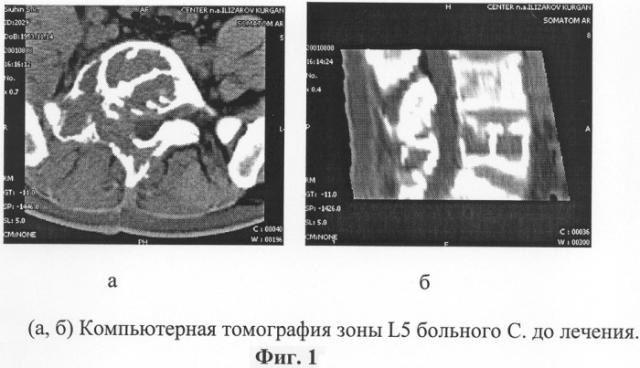
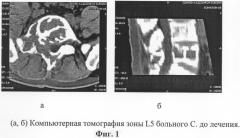
Больной С., 48 лет, поступил в клинику с жалобами на боли в поясничном отделе позвоночника, слабость в ногах. Болен около 6 месяцев. Движения в грудном и поясничном отделе в полном объеме, болезненны. Походка паретическая, спастика умеренно выражена. Гипальгезия в L5 дерматомах с 2-х сторон. На компьютерных миелотомограммах с омнипаком определяется резкое вздутие тела, суставных отростков, дужки, остистого отростка L5 позвонка справа. В структуре костные перегородки. Кортикальный слой на большей поверхности прерывается. Контрастированный дуральный мешок смещен влево. Компрессия мягкотканными компонентами дурального мешка, корешка L5 слева до 0,6 см. Больному произведена биопсия опухоли из остистого отростка L5 позвонка с изучением гистологического материала. После обследования поставлен диагноз: Злокачественная гемангиоэндотелиома L5 позвонка. Компрессия корешков конского хвоста. Нижний грубый спастический парапарез.
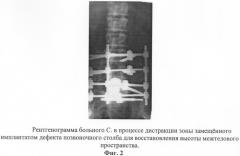
Первым этапом произведена расширенная ламинэктомия L5 позвонка, частичная резекция дуг L4 и S1 позвонков. Передняя декомпрессия корешков "конского хвоста". Менингорадикулолиз, с ревизией корешков и опорожнением ликворной кисты. Наложение аппарата наружной транспедикулярной фиксации. Через 1 месяц после первого этапа выполнен второй этап оперативного лечения: нижнесрединная лапаротомия, тотальное удаление тела L5 позвонка со смежными дисками, передний спондилодез L4-S1 позвонков имплантатом из пористого никелида титана, который установлен с опорой на сохраненные после удаления дисков и остатков тела L5 замыкательные пластинки тел LIV и SI позвонков. Послеоперационный период протекал без осложнений.
В послеоперационном периоде до получения первичного сращения между торцевыми поверхностями имплантата и замыкательными пластинками тел позвонков на их стыке с помощью аппарата внешней фиксации поддерживали условия компрессии в течение 10 дней. После этого между фиксируемыми аппаратом позвонками и сращенным с ними имплантатом осуществляли дистракцию с темпом 0,5-1,0 мм в сутки до восстановления необходимой высоты межтелового пространства в зоне дефекта с учетом анатомических размеров тела удаленного позвонка и смежных дисков. По завершении дистракции аппарат был переведен в режим стабильной фиксации, поддерживаемой в течение 2 месяцев до перестройки участков сформированного регенерата в зрелую костную ткань.
В результате лечения возмещен дефект позвоночного столба. По данным компьютерной томографии компрессии спинного мозга нет. В неврологическом статусе на момент выписки отмечается положительная динамика восстановления двигательной и чувствительной функции корешков "конского хвоста".
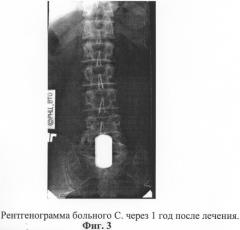
На контрольном осмотре через 1 год достигнутый результат лечения сохраняется; положение спондилодезированных сегментов стабильно, высота межтелового промежутка в зоне спондилодеза прежняя. В неврологическом статусе выраженный регресс двигательных и чувствительных нарушений.
Использование способа при хирургическом лечении опухолей позвоночника обеспечивает предупреждение послеоперационных осложнений за счет поддержания стабильности высоты реконструируемого межтелового пространства и сохранения естественной подвижности смежных с ним здоровых сегментов позвоночного столба, а также исключение развития его вторичной деформации.
Источники информации
1. Костная и металлическая фиксация позвоночника при заболеваниях травмах и их последствия: Г.Д. Никитин и соавт. - СПб.: ЗАО ИКФ Русская графика, 1998. - с.287-294.
2. Ардашев И.П. и др. Стабилизация позвоночника при двухэтапной спондилэктомии при опухолях // Хирургия позвоночника и спинного мозга. - Новокузнецк, 1995 г. - с.19.
Способ хирургического лечения опухолей позвоночника в грудном и поясничном отделах, включающий полное удаление позвонка с сохранением целостности спинного мозга и замещение образованного дефекта имплантатом, способным прорастать костной тканью, отличающийся тем, что после получения первичного сращения иплантата с телами смежных позвонков осуществляют их дозированную дистракцию до получения необходимой высоты межтелового пространства, а затем стабильно фиксируют до органотипической перестройки участков сформированного костного регенерата в зрелую костную ткань, способную выдерживать статико-динамические нагрузки.