Способ хирургического лечения ректоцеле
Иллюстрации
Показать всеИзобретение относится к медицине, проктологии, может быть использовано при лечении ректоцеле. Иссекают заднюю стенку влагалища. Выкраивают лоскут овальной формы из аллогенного биотрансплантата твердой мозговой оболочки. Накладывают на переднюю стенку прямой кишки гофрирующие в поперечном направлении швы. Мобилизуют леваторы. Укладывают лоскут на переднюю стенку прямой кишки ретролеваторно. Фиксируют лоскут отдельными швами к кишке. Накладывают П-образные швы через леватор с фиксацией трансплантата по 2-3 шва справа и слева. Сшивают между собой правый и левый леваторы. Завязывают нити двойным-тройным узлом. Затем двойным-тройным узлом завязывают П-образные швы. Концы нитей срезают на уровне узла. Рану задней стенки влагалища ушивают редкими отдельными швами. Способ обеспечивает надежное укрепление ректовагинальной перегородки, смещаемость ректовагинальной перегородки. 4 ил.
Реферат
Изобретение относится к медицине, в частности к проктологии, и может быть использовано для хирургического лечения переднего ректоцеле у женщин.
В настоящее время предложено значительное число способов и модификаций хирургического лечения ректоцеле. Все они направлены на ликвидацию дивертикулообразного выпячивания передней стенки прямой кишки во влагалище и укрепление ректовагинальной перегородки. Однако значительное число неудовлетворительных результатов лечения этого заболевания свидетельствует об отсутствии «совершенного» способа коррекции (см. Воробьев Г.И. с соавт. Особенности клинической картины и характер функциональных нарушений у больных ректоцеле. Колопроктология №2(8), 2004, с.8-13).
Классическим методом хирургического лечения ректоцеле является передняя леваторопластика, заключающаяся в выделении в ходе операции передней группы леваторов, и после наложения гофрирующих швов на переднюю стенку прямой кишки производится их ушивание (а.с. СССР №1475607 от 07.08.1987 г., Федоров В.Д., Дульцев Ю.В. Проктология. гл. 16 Ректоцеле. - М.: Медицина, 1984, с.131-6).
Недостатком является то, что в послеоперационном периоде больным необходимо соблюдать строгий постельный режим в течение 9 дней, мочеиспускание путем трансуретральной катетеризации мочевого пузыря, полная зависимость от младшего и среднего медицинского персонала. Анализ отдаленных результатов показал развитие рецидива заболевания у 1 из 43 женщин.
Также известен способ хирургического лечения ректоцеле перианально-анальным доступом, при котором трансперинеально производится передняя леваторопластика, а трансанально ликвидируется избыток слизистой оболочки по передней стенке прямой кишки с низведением ее и подшиванием к верхнему краю анального канала (патент РФ №218725 от 20.08.2003 г.). Несмотря на прогрессивность данной методики сохраняется достаточно высокий послеоперационный койко-день 9,3±4,1. Кроме того, соединение между леваторами обеспечивается только за счет примененного шовного материала и в последующем сформированного соединительно-тканного рубца, что при снижении репаративных свойств организма может привести к рецидиву заболевания.
Также известен способ хирургического лечения ректоцеле путем применения аутодермотрансплантанта и съемных швов на леске (п. РФ №2229852, Савченко Ю.П. с соавт. К вопросу о хирургическом лечении ректоцеле. Актуальные вопросы колопроктологии. Тез. докл. I съезда колопроктологов России. Самара, 2003, с.123-124). Недостатком методики является то, что при выполнении данной операции наносится дополнительная операционная травма - выкраивание дермального лоскута на передней брюшной стенке или на внутренней поверхности бедра, что в последующем может: а) привести к развитию гнойных осложнений; б) создает дополнительные болевые ощущения. Кроме того, методика подразумевает удаление швов на 12-14 день после операции, что также сопровождается дополнительными болевыми ощущениями у больного. Средние сроки стационарного лечения также достаточно продолжительны - 13,5 дней.
Наиболее близким по технической сущности и достигаемому эффекту и выбранный в качестве прототипа является способ хирургического лечения ректоцеле путем проведения задней кольпотомии, заключающейся в иссечении задней стенки влагалища, выделением мышц, поднимающих задний проход, передней леваторопластики и введение трансплантанта в виде лоскута (п. РФ №2212860). Данный способ трансвагинальной пластики ректоцеле осуществляется с использованием синтетической сетки. Полипропиленовая сетка накладывается на ректовагинальную фасцию и подшивается отдельными швами. После чего между собой сшиваются леваторы. Недостатком является то, что синтетическая сетка, являясь чужеродным материалом, может вызвать гнойные осложнения, формирование свищей, что нередко требует повторного хирургического вмешательства и приводит к ухудшению результатов оперативного лечения.
Задачей настоящего изобретения является создание метода хирургического лечения ректоцеле, обеспечивающего при значительном сокращении сроков стационарного лечения снижение количества послеоперационных осложнений и рецидива заболевания.
Способ хирургического лечения ректоцеле путем произведения задней кольпотомии, заключающийся в иссечении задней стенки влагалища, выделением мышц, поднимающих задний проход, и введение трансплантата в виде лоскута, проведение передней леваторопластики, согласно изобретению лоскут овальной формы выкраивают из алогенного биотрансплантата твердой мозговой оболочки, далее на переднюю стенку прямой кишки накладывают гофрирующие в поперечном направлении швы, производят мобилизацию леваторов, лоскут твердой мозговой оболочки укладывают и фиксируют отдельньми швами на переднюю стенку прямой кишки ретролеваторно, накладывают П-образные швы через леватор с фиксацией трансплантата по 2-3 шва справа и слева с последующим наложением на их концы зажимов, сшивают между собой правый и левый леваторы с завязыванием нитей двойным-тройным узлом и концы нитей срезают на уровне узла, затем двойным-тройным узлом завязывают П-образные швы и концы нитей срезают на уровне узла, рана задней стенки влагалища ушивается редкими отдельными швами.
Алогенный биотрансплантат твердой мозговой оболочки (ТМО) не является чужеродным материалом. Главное достоинство данного биотрансплантанта: большая плотность материала и гомогенный характер структуры при толщине, не превышающей 0,5 мм. Данный трансплантат не лизируется под воздействием тканевых ферментов и в результате не происходит феномена отторжения. Овальная форма лоскута биотрансплатата соответствует форме раны после иссечения лоскута из задней стенки влагалища. Наложение П-образных швов обеспечивает дополнительную фиксацию леваторов, позволяющую максимально сблизить их между собой. Последовательность завязывания нитей объясняется тем, что после наложения швов на леваторы и завязывания их на двойной-тройной узел, последующее завязывание П-образных швов обеспечивает более плотное соприкосновение компонентов ректовагинальной перегородки. Если поступить иначе, т.е. вначале завязать П-образные швы, а в последующем швы леваторов, то П-образные швы ослабнут и плотное соприкосновение компонентов ректовагинальной перегородки нарушится.
Приведенные выше отличительные признаки являются новыми по сравнению с прототипом, поэтому изобретение соответствует критерию «новизна».
Патентные исследования показали, что в изученном уровне техники отсутствуют аналогичные технические решения, т.е. заявляемое техническое решение не следует явным образом из изученного уровня техники и таким образом соответствует критерию «изобретательский уровень».
Данный способ лечения может широко использоваться для хирургического лечения ректоцеле у женщин, следовательно, оно соответствует критерию «промышленная применимость».
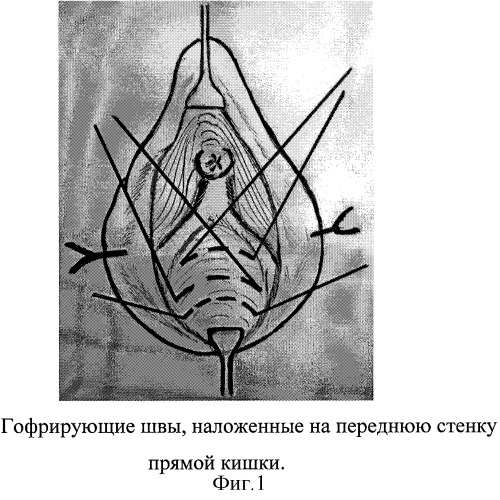
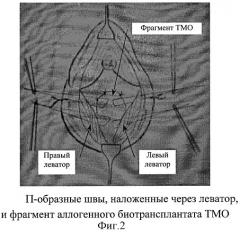
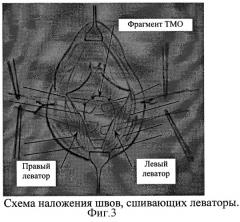
Сущность изобретения поясняется дополнительными материалами, где на фиг.1 представлены гофрирующие швы, наложенные на переднюю стенку прямой кишки; на фиг.2 представлены П-образные швы, наложенные через леватор и фрагмент аллогенного биотрансплантанта ТМО; на фиг.3 представлена схема наложения швов, сшивающих леваторы; на фиг.4 представлен вид раны после завязывания П-образных швов.
Ректоцеле - выпячивание передней стенки прямой кишки во влагалище является одной из частых причин нарушения акта дефекации у женщин. Исследования показали, что ректовагинальная перегородка образована коллагеновыми волокнами, фиброзной тканью и гладкомышечными волокнами. Поперечно-полосатые мышечные волокна, входящие в состав ректовагинальной перегородки (волокна мышцы поднимающей задний проход), обеспечивают поддержание прямой кишки, участвуют в образовании задней стенки родового канала. Очень важная роль отводится мышцам, поднимающим задний проход (леваторам) в акте дефекации. Причиной ректоцеле является расхождение передних порций леваторов, ослабление мышечного каркаса и ткани ректовагинальной перегородки вследствие травм, воспалительных процессов, повышения внутрибрюшного давления, наличие врожденного глубокого Дугласового пространства.
Данный способ осуществляется следующим образом.
При адекватном обезболивании (интубационный наркоз, перидуральная или спинно-мозговая анестезия) проводится гидравлическая рассепаровка ректовагинальной перегородки. С задней стенки влагалища иссекается О-образный лоскут 6,0×4,0 см. Производится тщательный гемостаз. На переднюю стенку прямой кишки накладываются гофрирующие в поперечном направлении швы (фиг.1).
Правый и левый леваторы мобилизуются. Ретролеваторно к передней стенке прямой кишки фиксируется отдельными узловыми швами фрагмент аллогенного биотрансплатата твердой мозговой оболочки (ТМО) размером 4,5×2,5 см.
Далее накладываются П-образные швы через леватор с фиксацией аллогенного биотрансплатата ТМО (по 2-3 шва справа и слева). Нити не завязываются, на концы их накладываются зажимы (фиг.2).
Затем накладываются швы, сшивающие между собой правый и левый леваторы таким образом, чтобы фиксировать стенку прямой кишки и ТМО (фиг.3). Нити завязываются на двойной-тройной узел, срезаются на уровне узла.
В последующем попеременно на двойной-тройной узел завязываются П-образные швы. Концы нитей срезаются на уровне узла (фиг.4).
Редкими узловыми швами ушивается слизистая влагалища.
По данной методике в настоящее время оперировано 21 женщина. Каких-либо осложнений в послеоперационном периоде не было. На следующий день после операции, после перевязки больным разрешалось вставать, ходить, самостоятельно мочиться, проводить гигиенические процедуры. На 3-4 день после расширения диеты у больных был самостоятельный стул. Выписка осуществлялась на 5-7 день. Средний койко-день 4,9±1,3.
Анализ отдаленных (через 6-9 месяцев после операции) результатов показал восстановление эвакуаторной функции прямой кишки. Данных за рецидив заболевания не выявлено.
Пример. Больная К., 49 лет, госпитализирована с диагнозом ректоцеле III степени. Оперирована - передняя леваторопластика с укреплением ректовагинальной перегородки фрагментом аллогенного биотрансплантата ТМО. Течение послеоперационного периода гладкое. Выписана на 5 сутки. Осмотрена через 7 месяцев. Жалоб нет. Стул регулярный. При ректальном пальцевом исследовании тазовое дно сформировано правильно. Ректовагинальная перегородка эластичная. Пролабирования передней стенки прямой кишки нет. Выздоровление. При контрольной дефекографии (рентгенография прямой кишки) значительное уменьшение объема прямой кишки, при этом аноректальный угол, близкий к 100°.
Предлагаемый способ лечения ректоцеле позволяет добиться хороших результатов при лечении больных с недостаточностью ректовагинальной перегородки. Способ обеспечивает надежное укрепление ректовагинальной перегородки, предотвращает возникновение рецидивов, не нарушает функцию смежных органов, сохраняет трудоспособность.
Способ хирургического лечения ректоцеле путем произведения задней кольпотомии, заключающейся в иссечении задней стенки влагалища, выделении мышц, поднимающих задний проход, и введении трансплантата в виде лоскута, проведении передней леваторопластики, отличающийся тем, что лоскут овальной формы выкраивают из алогенного биотрансплантата твердой мозговой оболочки, далее на переднюю стенку прямой кишки накладывают гофрирующие в поперечном направлении швы, производят мобилизацию леваторов, лоскут твердой мозговой оболочки укладывают и фиксируют отдельными швами на переднюю стенку прямой кишки ретролеваторно, накладывают П-образные швы через леватор с фиксацией трансплантата по 2-3 шва справа и слева с последующим наложением на их концы зажимов, сшивают между собой правый и левый леваторы с завязыванием нитей двойным-тройным узлом и концы нитей срезают на уровне узла, затем двойным-тройным узлом завязывают П-образные швы и концы нитей срезают на уровне узла, рана задней стенки влагалища ушивается редкими отдельными швами.