Способ неинвазивной диагностики портальной гипертензии
Иллюстрации
Показать всеИзобретение относится к медицине и может быть использовано для неинвазивного определения степени повышения давления в портальной системе, а также для ведения мониторинга послеоперационного лечения пациентов - спленоренального шунтирования. Измеряют показатели гемодинамики в воротной вене. Измеряют также показатели сердечно-сосудистой системы методом ультразвуковой доплерографии. Для характеристики степени выраженности портальной гипертензии используют коэффициент воротной вены (КВВ), определяемый из выражения: где ЧСС - частота сердечных сокращений, уд/мин; УО - ударный объем сердца, мл; Vл - средняя линейная скорость кровотока в воротной вене, м/с; D - диаметр воротной вены, мм; СД - систолическое артериальное давление, мм рт.ст. При значении КВВ=25,0003±2,28 диагностируют удовлетворительную клинику портальной гипертензии после спленоренального шунтирования, а при КВВ=133,1675±28,8 - ее ухудшение. Способ позволяет повысить точность и достоверность неинвазивной диагностики, а также обеспечить возможность ведения мониторинга послеоперационного лечения пациентов. 2 ил., 4 табл.
Реферат
Изобретение относится к медицине и может быть использовано для неинвазивного определения степени повышения давления в портальной системе, а также для ведения мониторинга послеоперационного лечения пациентов - после спленоренального шунтирования.
В последние годы в нашей стране отмечается увеличение заболеваний вирусными гепатитами В и С, а также заболеваний печени алкогольной этиологии, которые при хроническом течении вызывают в 30% случаев развитие цирроза печени (ЦП), являющегося основной причиной развития синдрома портальной гипертензии (ПГ). Кровотечение из варикозно расширенных вен пищевода (ВРВП), прогрессирующая печеночная недостаточность (как проявление развития порто-системных коллатералий) являются одними из основных причин летальности при этом заболевании. Вследствие этого ранняя неинвазивная диагностика этого синдрома является крайне актуальной. С другой стороны, в настоящее время разработан ряд хирургичеких вмешательств, направленных на создание искусственных порто-системных шунтов с целью снижения давления в системе воротной вены. Оценка состояния пациентов в послеоперационном периоде с применением неинвазивных методик также является весьма важной.
Синдромом ПГ называют ряд клинических проявлений, возникающих вследствие повышения давления в системе воротной вены более 10-12 мм рт.ст. (в норме давление около 7 мм рт.ст.). В формировании ПГ основное значение имеют два фактора: сосудистое сопротивление и поток крови, которые и определяют градиент давления. В большинстве случаев при ПГ изменяются оба этих фактора.
Известны способы неинвазивной диагностики ПГ, основанные на вычислении индексов, отражающих ПГ (См. Камалов Ю.Р. Абдоминальное ультразвуковое исследование при синдроме портальной гипертензии. М.: Московская медицинская академия им. И.М.Сеченова, 2003 г., с.13).
Для оценки ПГ могут использоваться следующие индексы:
- индекс обкрадывания, определяемый отношением разности объемной скорости кровотока главной портальной вены и суммы объемных скоростей верхней брыжеечной и селезеночной артерий к массе тела пациента. В норме этот индекс равен 0,8±2,1 мл/мин/кг, а у больных циррозом печени (ЦП) с синдромом ПГ - 2,2±4,3 мл/мин/кг;
- индекс застоя, определяемый отношением площади поперечного сечения главной портальной вены к средней линейной скорости кровотока в ней. В норме этот индекс равен по данным разных авторов от 0,03±0,01 до 0,07±0,029 см/сек;
- сплено-портальный индекс, определяемый отношением объемной скорости кровотока селезеночной вены к объемной скорости кровотока главной портальной вены, выраженным в %. При ЦП с наличием варикозно расширенных вен пищевода этот индекс равен 43,1±23,7%;
- индекс эффективного портального кровотока, определяемый разностью объемных скоростей кровотока главной портальной вены и околопупочной вены. У больных ЦП без расширения околопупочной вены этот индекс достоверно выше, чем у больных ЦП с проходимой околопупочной веной;
- портальный гипертензионный индекс, определяемый отношением произведения индексов резистентности собственной печеночной и селезеночной артерий к средней линейной скорости кровотока главной портальной вены. Если этот индекс превышает 12 см/с-1, точность диагностики синдрома ПГ составляет 75%;
- печеночно-венозный градиент давления, определяемый произведением индекса резистентности селезеночной артерии и объемной скорости кровотока главной портальной вены.
Недостатком известных способов является низкая точность и достоверность определения ПГ. Числовые величины индексов у разных авторов колеблются в широких пределах и не всегда подтверждаются на практике. Расчет индексов трудоемок и требует сложных математических вычислений. Индексы недостаточно информативны. В большинство индексов заложен параметр "объемная скорость кровотока", который необходимо рассчитать прежде, чем переходить к вычислению самих индексов. Кроме того, и это весьма важно, известными способами у пациентов после спленэктомии нельзя определить индекс резистентности и пульсационный индексы селезеночной артерии, индекс обкрадывания, портальный гипертензионный индекс, печеночно-венозный градиент давления, что не позволяет вести мониторинг послеоперационного лечения пациентов.
Известным и наиболее распространенным способом диагностики портальной гипертензии является ультразвуковая доплерография (УЗДГ) сосудов органов брюшной полости, при которой вывод о наличии синдрома ПГ делают на основании увеличения диаметра воротной вены (ВВ) более 13 мм, увеличения диаметра селезеночной вены (СВ) более 9-10 мм и снижения линейной скорости кровотока в ВВ менее 16 см/с.
Так известен ультразвуковой доплерографический способ диагностики нарушений портального кровотока при хронических диффузных заболеваниях печени, в частности при циррозе печени, являющийся наиболее близким к изобретению и выбранный авторами в качестве прототипа. Оценка нарушений портального кровотока основывается на изучении показателей гемодинамики в воротной вене (площади сечения сосуда, линейной и объемной скоростей кровотока). В зависимости от степени выраженности патологического процесса в паренхиме печени указанные параметры характеризуются возрастанием объемных показателей кровотока в воротной вене при первоначально неизменной линейной скорости в ней, затем их нормализацией в сочетании со снижением линейной скорости и дальнейшим постепенным снижением обоих показателей при развитиии выраженных морфологических изменений (Лелюк В.Г., Лелюк С.Э. Ультразвуковая диагностика. Доплерография. М.: ВИДАР, 1993).
Недостатком данного способа является низкая точность определения ПГ, обусловленная тем, что применение данного способа в диагностике характеризуется противоречивыми данными вследствие того, что указанные изменения достаточно полиморфны, а механизм их формирования не полностью изучен. Кроме того, ряд авторов считает изменение объемной и линейной скоростей кровотока в воротной вене недостаточно надежным критерием при диагностике ПГ. К тому же при диагностике учитывается только венозный кровоток в портальной системе без учета артериального притока.
Задачей, на решение которой направлено изобретение, является повышение точности и достоверности неинвазивной диагностики, а также обеспечение возможности ведения мониторинга послеоперационного лечения пациентов.
Для решения поставленной задачи и достижения указанного результата разработан способ неинвазивной диагностики портальной гипертензии путем измерения показателей гемодинамики в воротной вене методом ультразвуковой доплерографии, в котором согласно изобретению дополнительно измеряют показатели сердечно-сосудистой системы, а в качестве критерия, характеризующего степень выраженности портальной гипертензии, используют коэффициент воротной вены, определяемый из выражения:
где
ЧСС - частота сердечных сокращений, уд./мин,
УО - ударный объем сердца, мл,
Vл - средняя линейная скорость кровотока в воротной вене, м/с,
D - диаметр воротной вены, мм,
СД - систолическое артериальное давление, мм рт.ст.
Сущность предложенного изобретения заключается в том, что неинвазивную диагностику портальной гипертензии осуществляют с помощью введенного авторами для оценки портального давления коэффициента воротной вены (КВВ), отражающего увеличение гидродинамического сопротивления в воротной вене, вычисляемого по ряду показателей гемодинамики в воротное вене и показателей сердечно-сосудистой системы.
Известно (Физиология сердечно-сосудистой системы. Часть I", Доктор Джеймс Роджерс, больница Френчай, Бристоль, Великобритания, 2003 г.), что среднее артериальное давление (САД) определяется как:
СВ - сердечный выброс, мл, определяемый произведением частоты сердечных сокращений (ЧСС), уд./мин, и ударного объема (УО) сердца, мл СВ=ЧСС·УО,
ОПСС - общее периферическое сопротивление сосудистой системы, мм рт.ст·мин/мл.
С другой стороны
ДД - диастолическое артериальное давление,
ПД - пульсовое артериальное давление, равное разнице систолического (СД) и диастолического давлений.
Приравнивая (1) и (3) получим
ЧСС·УО·ОПСС=СД/3
Откуда
Известно также, что объемная скорость кровотока Vоб определяется как объем крови, протекающей через поперечное сечение S сосуда радиуса r в единицу времени (Ультразвуковая диагностика (практическое руководство). Под редакцией Митькова В.В. Глава Основы гемодинамики. М., 1999 г.).
Vл - средняя линейная скорость кровотока, мм/мин,
S=π·r2=π·D2/4, м2, где D - диаметр кровеносного сосуда, мм.
С другой стороны, Vоб можно определить как
Vоб=P/R, где
Р - давление в сосуде, мм рт.ст.,
R - гидродинамическое сопротивление сосуда, мм рт.ст.·мин/мл.
Отсюда R=Р/Vоб, или с учетом (5)
Принимая условно, что давление в воротной вене в норме Р=7 мм рт.ст., получим гидродинамическое сопротивление воротной вены
Vл - средняя линейная скорость кровотока воротной вены, мм/мин;
D - диаметр воротной вены, мм.
Учитывая, что при наличии синдрома портальной гипертензии происходит повышение гидродинамического сопротивления в воротной вене по сравнению с общим периферическим сопротивлением сосудистой системы, авторами экспериментально выведен показатель КВВ, названный коэффициентом воротной вены, который отражает повышение гидродинамического сопротивления воротной вены:
Rвв=ОПСС·КВВ
Отсюда
Подставляя (4) и (6) в (7), получим выражение для КВВ:
Из (8) очевидно, что для определения КВВ необходимо измерить диаметр воротной вены (мм), среднюю линейную скорость кровотока (мм/мин), ударный объем сердца (мл), систолическое артериальное давление (мм рт.ст.), частоту сердечных сокращений (уд./мин), достаточно просто определяемые с помощью ультразвукового метода исследований. Для упрощения вычислений среднюю линейную скорость кровотока удобно представить в м/с.
Введенный авторами коэффициент воротной вены, отражающий увеличение гидродинамического сопротивления при синдроме ПГ, хорошо зарекомендовал себя на практике и позволил повысить точность и достоверность определения портальной гипертензии.
Исследования проводили на аналого-цифровом аппарате "Мегас". Использовали конвексные датчики электронного сканирования с частотой 3,5-5 МГц. Для оптимизации УЗИ изображения предварительно выбирали сосудистую программу визуализации. Обследования проводили в оттенках серой шкалы (В - сканирование, серо-шкальное сканирование), цветное доплеровское картирование (ЦДК) скоростей и энергии кровотока, импульсно-волновое (спектральное) исследование. В случае возникновения трудностей при визуализации использовали режим тканевой гармоники. Так как УЗ исследование во многом является субъективным, все исследования проводили одним оператором и на одной диагностической аппаратуре.
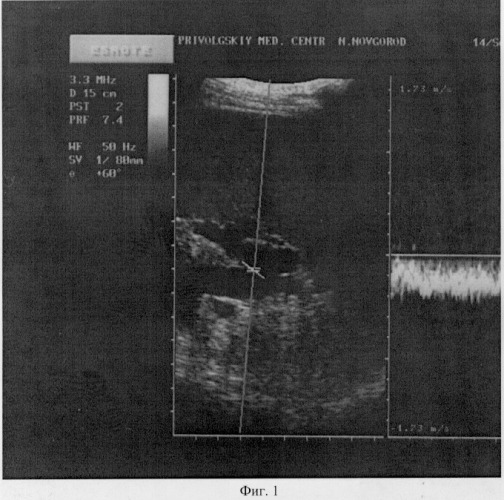
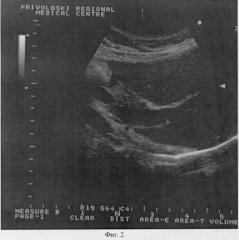
Предлагаемый способ поясняется с помощью иллюстраций, где на фиг.1 представлено измерение диаметра воротной вены, на фиг.2 представлено измерение скорости кровотока в воротной вене.
Заявляемый способ осуществляют следующим образом.
Методом двухмерной ЭХО-доплеркардиографии по стандартной методике с использованием электронного датчика 2,5-3,5 МГц определяют величину ударного объема сердца (УО). Далее определяют систолическое артериальное давление (СД), частоту сердечных сокращений (ЧСС).
Методом ультразвуковой доплерографии предварительно осуществляют визуализацию вен в портальной системе, оценивают качественные показатели кровотока - направление и форму кровотока - и определяют количественные показатели - среднюю линейную скорость кровотока в воротной вене и диаметр воротной вены (см. Фиг.1 и Фиг.2). По полученным данным рассчитывают коэффициент воротной вены и диагностируют степень выраженности портальной гипертензии.
Для подтверждения эффективности предложенного способа диагностики были определены количественные величины КВВ (критерии диагностики) для разных групп больных. Предложенным способом были обследованы 3 группы пациентов. В первую вошли 30 человек практически здоровых лиц - 5 женщин в возрасте от 18 до 40 лет и 25 мужчин в возрасте от 18 до 35 лет. Результаты исследований приведены в таблице 1. Во вторую и третью группы пациентов вошли 14 человек - 4 мужчин в возрасте от 15 до 40 лет и 10 женщин в возрасте от 20 до 40 лет с синдромом ПГ, перенесших различные виды портосистемного шунтирования (наложение спленоренального анастомоза).
Вторая группа - с удовлетворительной клинической картиной заболевания (по данным клинико-лабораторных методов обследования пациентов). В группу вошли 7 человек (3 женщины и 4 мужчин). Результаты обследований приведены в таблице 2;
Третья группа - с ухудшением клиники заболевания, прогрессированием печеночной недостаточности. В подгруппу вошли также 7 человек (7 женщин). Результаты исследований приведены в таблице 3.
По данным таблиц 1, 2, 3 были рассчитаны средние величины КВВ для каждой из групп пациентов. Результаты приведены в таблице 4. Рассчитанные коэффициенты использовались далее для диагностики портальной гипертензии.
Конкретные примеры применения заявляемого способа.
Пример 1. У пациентки М., 18 лет, были измерены предлагаемым способом диаметр воротной вены D=8,0 мм, средняя линейная скорость кровотока воротной вены Vл=0,49 м/с, ударный объем сердца УО=36 мл, частота сердечных сокращений ЧСС=73 уд./мин, систолическое артериальное давление СД=118 мм рт.ст. Коэффициент воротной вены, подсчитанный по формуле (8), КВВ=18,998407. Диагноз пациента - практически здорова, что согласуется с данными клинико-лабораторных исследований.
Пример 2. Больная Наговицина С.В., 41 год, лечилась стационарно с диагнозом: мелконодулярный цирроз печени, портальная гипертензия в стадии субкомпенсации, варрикозное расширение вен пищевода. Госпитализирована с целью проведения оперативного лечения. Операция - дистальный термино-латеральный спленоренальный анастомоз. Выписана домой в удовлетворительном состоянии. При контрольном обследовании предлагаемым способом неинвазивной диагностики ПГ были получены следующие данные D=9,9 мм, Vл=0,23 м/с, УО=56 мл, ЧСС=68 уд./мин, СД=140 мм рт.ст. Коэффициент воротной вены, подсчитанный по формуле (8), - КВВ=32,279327, близок по величине второй группе пациентов (таблица 4) - с удовлетворительной клиникой заболевания, однако превышает величину КВВ практически здоровых лиц.
Пример 3. Больная Диганова Т.И., 45 лет, лечилась стационарно с диагнозом: цирроз печени, портальная гипертензия, спленомегалия с явлениями гиперспленизма. Госпитализирована с целью оперативного лечения. Операция - термино-латеральный спленоренальный анастомоз по типу "конец в бок". Гистологическое исследование биоптата печени: картина портального цирроза печени. У пациентки наблюдается прогрессирование заболевания. При контрольном обследовании предлагаемым способом неинвазивной диагностики ПГ были получены следующие данные D=12,8 мм, Vл=0,07 м/с, УО=70 мл, ЧСС=90 уд./мин, СД=120 мм рт.ст. Коэффициент воротной вены, подсчитанный по формуле (8), КВВ=122,45918, соответствует третьей группе пациентов (таблица 4) - с ухудшением клиники заболевания. Полученное значение значительно выше, чем в группе здоровых пациентов.
Таким образом, предлагаемый способ неинвазивной диагностики ПГ с помощью коэффициента воротной вены, отражающего увеличение сосудистого сопротивления воротной вены и определяемого рядом показателей гемодинамики портальной системы и сердечно-сосудистой системы, позволяет повысить точность и достоверность диагностики, а также обеспечить возможность ведения мониторинга послеоперационного лечения пациентов.
| Таблица 1 | ||||||
| № пп | D мм | Vл м/с | УО мл | СД мм рт.ст. | ЧСС уд./мин | КВВ |
| 1 | 11,3 | 0,73 | 69,8 | 114 | 71 | 12,4761 |
| 2 | 11,0 | 0,39 | 51 | 152 | 61 | 11,6026 |
| 3 | 10,3 | 0,37 | 41 | 124 | 64 | 14,4217 |
| 4 | 9,0 | 0,38 | 45 | 120 | 62 | 20,2071 |
| 5 | 10,9 | 0,32 | 55,9 | 140 | 86 | 24,1618 |
| 6 | 11.1 | 0,47 | 45 | 120 | 82 | 14,2053 |
| 7 | 11,0 | 0,44 | 46,7 | 120 | 84 | 16,4250 |
| 8 | 9,3 | 0,28 | 35,5 | 144 | 68 | 18,5182 |
| 9 | 12,0 | 0,19 | 42 | 130 | 84 | 26,5351 |
| 10 | 13,5, | 0,27 | 47 | 125 | 83 | 16,9662 |
| 11 | 10,0 | 0,29 | 48 | 112 | 60 | 23,7206 |
| 12 | 9,0 | 0,25 | 47,5 | 144 | 64 | 27,7891 |
| 13 | 10,9 | 0,35 | 58,3 | 120 | 93 | 29,0668 |
| 14 | 11,6 | 0,31 | 42,1 | 142 | 78 | 14,8307 |
| 15 | 12,0 | 0,25 | 49 | 122 | 76 | 22,6829 |
| 16 | 10,8 | 0,37 | 50,4 | 126 | 80 | 19,8358 |
| 17 | 12,5 | 0,31 | 53,6 | 138 | 91 | 19,5207 |
| 18 | 9,0 | 0,29 | 23,3 | 129 | 93 | 19,1301 |
| 19 | 10,7 | 0,48 | 83,4 | 132 | 72 | 22,1440 |
| 20 | 9,6 | 0,37 | 38 | 143 | 74 | 15,4271 |
| 21 | 8,0 | 0,49 | 36 | 118 | 73 | 19,9984 |
| 22 | 9,6 | 0,28 | 37 | 119 | 76 | 24,4972 |
| 23 | 10,0 | 0,25 | 28 | 120 | 78 | 19,4751 |
| 24 | 8,0 | 0,45 | 37 | 118 | 73 | 21,2617 |
| 25 | 11,0 | 0,31 | 53 | 140 | 89 | 24,0292 |
| 26 | 9,0 | 0,29 | 25 | 130 | 91 | 19,9298 |
| 27 | 10,6 | 0,41 | 82 | 132 | 72 | 25,9732 |
| 28 | 11,0 | 0,72 | 65 | 120 | 72 | 11,9755 |
| 29 | 9,8 | 0,32 | 45 | 140 | 62 | 17,3469 |
| 30 | 10,8 | 0,38 | 51 | 130 | 82 | 19,4159 |
| Таблица 2 | ||||||
| № пп | D мм | Vл м/с | УО мл | СД мм рт.ст. | ЧСС уд./мин | КВВ |
| 1 | 9,9 | 0,23 | 56 | 140 | 68 | 32,279327 |
| 2 | 14,2 | 0,32 | 65 | 110 | 82 | 20,08902 |
| 3 | 13,8 | 0,29 | 90 | 120 | 66 | 23,97727 |
| 4 | 13,6 | 0,26 | 70 | 120 | 70 | 22,7151 |
| 5 | 12,2 | 0,25 | 45 | 118 | 71 | 19,46616 |
| 6 | 12,3 | 0,18 | 44 | 135 | 68 | 21,771837 |
| 7 | 11,5 | 0,17 | 50 | 120 | 70 | 34,704 |
| Таблица 3 | ||||||
| № пп | D мм | Vл м/с | УО мл | СД мм рт.ст. | ЧСС уд/мин | КВВ |
| 1 | 11,2 | 0,12 | 55 | 120 | 80 | 65,16334 |
| 2 | 11,0 | 0,14 | 65 | 120 | 88 | 75,27612 |
| 3 | 14,2 | 0,16 | 85 | 120 | 78 | 45,8129 |
| 4 | 12,8 | 0,07 | 70 | 120 | 90 | 122,45918 |
| 5 | 6,5 | 0,15 | 90 | 120 | 80 | 253,269513 |
| 6 | 6,0 | 0,13 | 60 | 120 | 80 | 228,646088 |
| 7 | 7,0 | 0,18 | 70 | 120 | 80 | 141,54605 |
| Таблица 4 | ||||||
| Группа пациентов | Средняя величина КВВ | |||||
| Практически здоровые пациенты | 19,4±1,71 | |||||
| Пациенты с удовлетворительной клиникой заболевания | 25,0003±2,28 | |||||
| Пациенты с ухудшением клиники заболевания | 133,1675±28,8 |
Способ оценки клиники портальной гипертензии после спленоренального шунтирования путем измерения показателей гемодинамики в воротной вене методом ультразвуковой допплерографии, отличающийся тем, что дополнительно измеряют показатели сердечно-сосудистой системы и определяют коэффициент гидродинамического сопротивления в воротной вене (КВВ)
где ЧСС - частота сердечных сокращений, уд/мин;
УО - ударный объем сердца, мл;
Vл - средняя линейная скорость кровотока в воротной вене, м/с;
D - диаметр воротной вены, мм;
СД - систолическое артериальное давление, мм рт. ст.,
и при значении КВВ=25,0003±2,28 диагностируют удовлетворительную клинику портальной гипертензии после спленоренального шунтирования, а при КВВ=133,1675±28,8 - ее ухудшение.