Способ замещения посттравматических дефектов тканей опорной поверхности стопы
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к травматологии и ортопедии, и предназначено для лечения посттравматических дефектов тканей опорной поверхности стопы. Замещают мягкотканный дефект опорной поверхности стопы лоскутом. В качестве донорского лоскута используют предварительно сформированный тканевой комплекс на основе лучевого кровоснабжаемого фасциального лоскута, который перемещают под кожу внутреннего свода стопы с наложением анастомозов «конец в конец» на лучевую артерию фасциального лоскута и переднюю большеберцовую артерию, а также на соответствующие комитантные вены. По прошествии трех недель производят закрытие дефекта мягких тканей опорной поверхности стопы перемещенным кожно-фасциальным лоскутом на вновь созданной сосудистой ножке. Способ обеспечивает создание лоскута с осевым типом кровоснабжения в любой благоприятной донорской зоне. 3 ил.
Реферат
Изобретение относится к медицине, в частности к травматологии и ортопедии, и может быть использовано для пластики мягкотканных дефектов опорной поверхности стопы.
Наиболее близким аналогом-прототипом является способ пластики, при котором выкраивается дугообразным разрезом по внутреннему своду стопы кожно-фасциальный лоскут на сосудистой ножке и поворачивается в сторону дефекта, закрывая его, а донорский дефект замещается полнослойным кожным трансплантатом (Serafin D. Atlas of microsurgical Composite Tissue Transplantation. Philadelphia etc., W.B.Saunders Co., 1996).
Недостатком этого способа является невозможность его использования в случаях, когда в результате травмы или другого патологического процесса изменяется топографо-анатомические взаимоотношения в донорской зоне, а также в случае индивидуальных анатомических особенностей - при рассыпном типе кровоснабжения.
Предлагаемый нами способ позволяет повысить качество печения путем применения пластики дефекта "префабрикованным" лоскутом.
Результат изобретения достигается тем, что в качестве донорского лоскута используют предварительно сформированный тканевой комплекс на основе лучевого кровоснабжаемого фасциального лоскута, который перемещают под кожу внутреннего свода стопы с наложением анастомозов "конец в конец" на лучевую артерию фасциального лоскута и переднюю большеберцовую артерию, а также на соответствующие комитантные вены, а по прошествии трех недель производят закрытие дефекта мягких тканей опорной поверхности стопы перемещенным "префабрикованным" кожно-фасциальным лоскутом на созданной сосудистой ножке.
I Этап операции. Формирование сосудистой ножки лоскута.
1. Подготовка стопы. По тыльной поверхности с переходом на внутренний свод стопы фигурным разрезом выкраивают кожно-жировой лоскут, отсепаровывают его и поднимают. Выделяют переднюю большеберцовую артерию с комитантыми венами.
2. Формирование фасциального лоскута. По ладонной поверхности предплечья фигурным разрезом обнажают собственная фасция предплечья. Выкраивают фасциальный лоскут с включенными в него лучевой артерией и кимитантных вен, с кожным "буйковым" лоскутом размером 4×5 см. После поднятия лоскута на проксмальной сосудистой ножке и перфузии его выполняют перевязку и пересечение сосудистой ножки после выделения ее в проксимальном направлении для обеспечения необходимой длины. Длину необходимой сосудистой ножки измеряют на поврежденной стопе от дистального края дефекта до реципиентных сосудов (передняя большеберцовая артерия и вены). Затем лоскут переносят на стопу, а донорскую рану ушивают в линию.
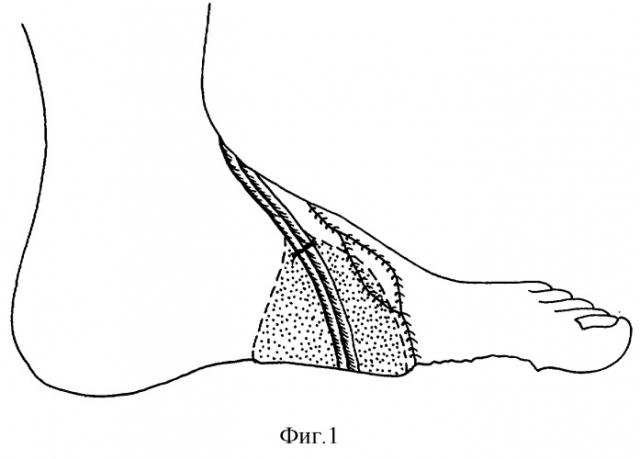
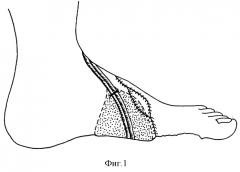
3. Формирование сосудистой ножки лоскута. Фасциальный лоскут укладывают на место отсепарованного на внутреннем своде стопы лоскута в глубину раны и подшивают к краям дефекта, а кожно-подкожный лоскут укладывают раневой поверхностью на фасциальный лоскут. Рану ушивают. Сосудистую ножку выводят к выделенным сосудам и с использованием микрохирургической техники накладывают анастомоз "конец в конец" на лучевую артерию лоскута и переднюю большеберцовую артерию. Анастомозируют комитантные вены "конец в конец" (фиг.1). Выполняют гемостаз, зашивают рану, накладывают асептическую повязку и заднюю гипсовую лонгету от кончиков пальцев до верхней трети голени в функциональном положении на три недели.
II Этап операции. Пластика дефекта перемещенным "префабрикованным" лоскутом.
1. Подготовка реципиентного ложа. Рану обильно промывают растворами антисептиков, края раны и нежизнеспособные на вид ткани иссекают.
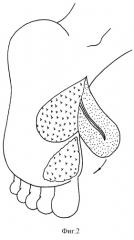
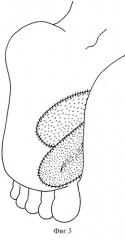
2. Перемещение "префабрикованного" лоскута. Фигурным разрезом с иссечением послеоперационного рубца выкроен и поднят "префабрикованный" кожно-фасциальный лоскут на сосудистой ножке (фиг.2). Лоскут перемещают в дистальном направлении с закрытием дефекта. Края адаптируют, накладывают швы на кожу. Донорский дефект закрывают полнослойным кожным лоскутом, взятым с внутренней поверхности бедра (фиг.3). Накладывают асептическую повязку, заднюю гипсовую лонгетную повязку на одну неделю.
Преимуществами предлагаемого изобретения является возможность создания лоскута с осевым типом кровоснабжения в любой благоприятной донорской зоне, в частности для восстановления опорной поверхности стопы используется идентичная по структуре и опороспособности кожа подошвенной поверхности стопы ненагружаемой области.
Пример. Пациент С., 25 лет, ист. болезни №8200, ДТП, на левую стопу переехал автомобиль. В результате у пациента имелись открытый перелом основной фаланги I пальца, закрытый перелом основной фаланги II, IV пальцев, перелом ногтевой фаланги V пальца левой стопы, травматическая отслойка мягких тканей, сдавление левой стопы. В результате лечения переломы консолидировались, на подошвенной поверхности стопы в проекции первой-третьей плюсневых костей сформировалась гранулирующая рана размером 4×6 см. Первым этапом была выполнена "префабрикация" лоскута по внутреннему своду левой стопы. На передней поверхности левого предплечья выкроен фасциальный лоскут с "буйковым" кожным островком соответствующих размеров на сосудистой ножке (16×8 см). Лоскут поднят. После снятия жгута перевязана лучевая артерия, вены, пересечен медиальный кожный нерв предплечья. Выполнен гемостаз, рана ушита в линию, дренирована. Наложена асептическая повязка. По тыльной поверхности левой стопы фигурным разрезом послойно обнажен передний большеберцовый сосудисто-нервный пучок. Фигурным разрезом выкроен и отсепарован кожно-жировой лоскут в области внутреннего свода стопы. Фасциальная часть лучевого лоскута подшита по краям к отсепарованному лоскуту стопы. С применением микрохирургической техники наложены анастомозы "конец в конец" на лучевую артерию и переднюю большеберцовую артерию нитью 9/0, а также на комитантные вены нитью 9/0, наложен эпиневральный шов медиального кожного нерва предплечья и медиального тыльного нерва стопы. После снятия клипс кровоток в лоскуте восстановлен, лоскут розовый, отток компенсирован. Выполнен гемостаз, рана ушита в линию, дренирована. Наложена асептическая повязка, задняя гипсовая лонгетная повязка от пальцев стопы до верхней трети голени. Послеоперационный период без особенностей. Швы сняты через 12 дней.
Через три недели выполнен следующий этап оперативного пособия - пластика дефекта "префабрикованным" лоскутом. Края раны и нежизнеспособные на вид ткани иссечены. Фигурным разрезом с иссечением послеоперационного рубца по внутренней подошвенной поверхности левой стопы выкроен кожно-фасциальный "префабрикованный" лоскут соответствующего дефекту размера. Лоскут поднят и перемещен с закрытием дефекта. Края лоскута адаптированы, наложены швы на кожу. Сосудистая реакция перемещенного лоскута удовлетворительная. Образовавшийся донорский дефект на внутреннем своде стопы закрыт полнослойным кожным лоскутом, взятым с наружной поверхности верхней трети левого бедра. Выполнен гемостаз, наложены швы на кожу, асептическая повязка, задняя гипсовая лонгета от пальцев до верхней трети голени на пять дней. Послеоперационный период без особенностей. Швы сняты через 12 дней, лоскут прижил полностью.
Литература
1. J.-N.Li - Y.Hu (2001) A review of the experimental study and clinical application of the prefabricatated flap. Eur. J. of Plastic Surgery. 24: 271-274.
2. Abbase EA, Shenaq SM, Spira M, et al. (1995). Prefabricated flaps: experimental and clinical review. Plast Reconstr Surg 96 (5): 1218-1225.
3. Shen Z, Wan NZ, Shen YM, et al. (1996). Free transfer of prefabricated expanded vascularized skin flap Chinese J Reparative and Reconstructive Surgery, 10 (2): 70-71.
4. Ouyang TX, Guo ET, Zhang M, et al. (1996). Experimental study on vascularized area of the prefabricated axial skin flap after implantation of vascular bundles. Chinese J Plast Surg Burns 12: 326-328.
5. Tark КС, Khouri RK, Shin KS, et al. (1991). The fasciovascular pedicle for revascularization of other tissues. Ann Plast Surg 26: 149-155.
6. Serafin D. Atlas of microsurgical Composite Tissue Transplantation. Philadelphia etc., W.B. Saunders Co., 1996.
Способ замещения посттравматических дефектов тканей опорной поверхности стопы, состоящий в замещении мягкотканного дефекта опорной поверхности стопы лоскутом, отличающийся тем, что в качестве донорского лоскута используют предварительно сформированный тканевой комплекс на основе лучевого кровоснабжаемого фасциального лоскута, который перемещают под кожу внутреннего свода стопы с наложением анастомозов «конец в конец» на лучевую артерию фасциального лоскута и переднюю большеберцовую артерию, а также на соответствующие комитантные вены, а по прошествии трех недель производят закрытие дефекта мягких тканей опорной поверхности стопы перемещенным кожно-фасциальным лоскутом на вновь созданной сосудистой ножке.