Способ пластики дефектов головы и шеи
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к хирургии. Производят разметку разрезов. Один из разрезов проходит в проекции ключицы на стороне формирования лоскута. Второй - круговой субмаммарный, окаймляющий будущую кожную площадку. Далее выполняют рассечение большой грудной мышцы соответственно размерам кожно-жировой площадки. После выделения пекторального лоскута выполняют подшивание кожно-жировой части лоскута к мышечной. Затем формируют тоннель, отсепаровывая кожу и подкожную клетчатку на передней грудной стенке. Выходят на нижний край ключицы в средней ее трети. После чего выполняют отделение мягких тканей от нижней и задней части ключицы. На шее у нижнего края дефекта производят отсепаровку кожи и подкожно-жировой клетчатки по направлению к ключице, образуя подкожный тоннель, который соединяют с тоннелем, сформированным под ключицей. Сформированный лоскут с питающей ножкой проводят в подкожном тоннеле и под ключицей в подготовленное ложе дефекта. Способ позволяет улучшить функциональный и эстетический результаты реконструктивно-восстановительной операции. 9 ил.
Реферат
Изобретение относится к медицине, преимущественно к реконструктивно-восстановительным операциям при опухолях головы и шеи.
Известна методика операции при атрезии шейного отдела пищевода (Атлас оперативной оториноларингологии. / Под ред. проф. B.C.Погосова. Москва, "Медицина", 1983 г., аналог). У больных с атрезией шейного отдела пищевода или перенесших тотальную эзофагопластику, при которой искусственный пищевод не удалось дотянуть до глотки и включить в ее просвет, разработана методика операции восстановления шейного отдела пищевода, обеспечивающая более оптимальные условия заживления. В шейно-грудной области выкраивают кожно-подкожный лоскут с питающей ножкой у пищеводной стомы, проводят его биологическую тренировку, а затем сшивают лоскут в трубку, отверстие которой на свободном конце анастомозируют с глоточным по типу пластики встречными лоскутами.
Операцию производят в три этапа: первый - наложение пищеводной (кишечной) стомы, для чего края пищевода, рассеченного ниже места сужения или кишечного трансплантата (при тотальной эзофагопластике), сшивают с кожей. Затем выкраивают кожный лоскут с питающей ножкой у стомы, лоскут отслаивают от материнской почвы, а затем укладывают на место и фиксируют швами к краям раны (биологическая тренировка). Лоскут имеет языкообразную форму. По длине он должен быть немного больше недостающей части пищевода, а ширина его равно 5-6 см, соотношение ширины лоскута к длине равняется 1:2-2,5.
Второй этап - через 14-15 дней по старому рубцу вырезают лоскут, освежают его края и сшивают в трубку эпидермисом внутрь, начиная от свободного конца, где остается отверстие овальной формы. У питающей ножки, сформированной кожной трубки, располагается пищеводная стома. Сбоку от нее расслаивают мышцы снизу вверх по направлению к глотке, которую обнажают косым разрезом кожи и расслаиванием мышц в промежутке между подъязычной костью и перстневидным хрящом. Глотку вскрывают U-образным разрезом, края раны и лоскута берут на лигатуры-держалки. При необходимости резецируют большой рожок подъязычной кости и верхний рожок щитовидного хряща с прилежащей к нему части пластинки. Кожную трубку проводят в тоннель и кожные края отверстия у ее конца сшивают с краями U-образного лоскута и глоткой. Кожную рану над анастомозом ушивают. Через пищеводную стому в кожную трубку и глотку вводят носопищеводный зонд, через который оттекает содержимое глотки. Нижний конец зонда можно погрузить в просвет пищевода. После удаления зонда на 14-15 день после второй операции больной может глотать пищу и жидкость, которые частично выливаются на кожу шеи.
Третий этап операции проводят через 14-15 дней поле второй операции. Послойно соединяют края пищеводной стомы с краем кожной трубки, расположенной над стомой. После снятия швов больной принимает пищу через естественные пути.
Наиболее близким по технической сущности является способ пластики сложным лоскутом с включением большой грудной мышцы (Восстановительная хирургия мягких тканей челюстно-лицевой области. / Под ред. А.И.Неробеева, Н.А.Плотникова. Москва, "Медицина", 1997 год, прототип) Вначале, после соответствующих измерений рисуют на грудной клетке направление сосудистого пучка, который идет по прямой линии от плечегрудной борозды до мечевидного отростка. У нижнего его конца косой линией намечают контуры будущей кожной площадки. Затем по намеченному рисунку последовательно рассекают кожно-жировой слой по передней поверхности мышцы. Широко рассепаровывают ткани в подключичной области в стороны от линии проекции магистральных сосудов, обнажая мышцу. Края раны вдоль кожно-жировой площадки отделяют в стороны, сохраняя единство мышечно-жирового слоя будущего лоскута. Во время рассечения ткани по внутреннему участку лоскута, вдоль грудины, в каждом межреберном промежутке пересекают перфорантные сосуды. Для предотвращения смещения подкожной жировой клетчатки подшивают его к мышечной части лоскута и, отступя в стороны на 1 см, рассекают мышцу.
Приподняв нижний край мышцы, и освободив ее внутреннюю поверхность от малой грудной мышцы, отмечают направление и характер основного сосудистого пучка, в соответствии с которым продолжают иссечение мышечной ткани вдоль сосудов до ключицы.
Затем кожно-мышечный лоскут перебрасывают над ключицей и в зависимости от характера операции подводят его к дефекту в области головы и шеи.
При данном способе пластики возникает необходимость в выполнении широкого косого разреза на передней грудной стенке, от плечегрудной борозды до мечевидного отростка грудины, вызывая тем самым полное выключение из работы большой грудной мышцы. Кроме того, направление разреза идет перпендикулярно силовым линиям. Когда известно, что на передней грудной стенке силовые линии проходят, следуя направлению нервов и сосудов, краниолатерально, несколько изгибаясь медиокаудально (Cicatrix optima Я.Золтан, 1977, стр.20). Выше указанное в конечном итоге приводит к стойким функциональным нарушениям в работе верхней конечности и формированию большого обезображивающего рубца на передней грудной стенке с плохими косметическими результатами. Проведение питающей ножки лоскута над ключицей приводит в последующем к ограничению свободных движений шеи за счет подтягивания соответствующей половины шеи из-за укорочения ножки на 3-5 см и эстетическому дефекту.
Питающая ножка при этом резко выступает на боковой поверхности шеи. Вызывая выраженную деформацию контуров шеи, резко снижая косметические результаты. Кроме того, переразгибание ножки лоскута на ключице уменьшает кровоснабжение и увеличивает частоту развития краевых некрозов лоскута.
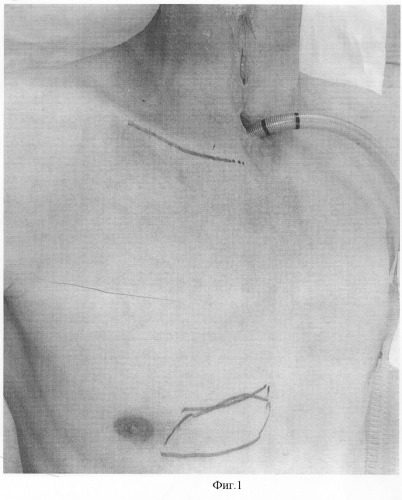
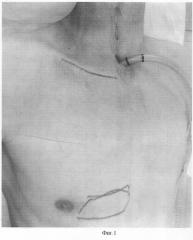
Задачей изобретения является улучшение функциональных и эстетических результатов реконструктивно-восстановительных операций с использованием пекторального лоскута. Данный технический результат достигается следующим образом. Под эндотрахеальным наркозом с искусственной вентиляцией легких в положении больного лежа на спине производят разметку разрезов (фиг.1). Один из них проходит по проекции ключицы на стороне формирования лоскута. Второй - круговой субмаммарный, окаймляющий будущую кожную площадку (фиг.2). Последовательно рассекается кожа, подкожно-жировая клетчатка. Края раны рассепаровывают в стороны, при этом избегают чрезмерного смещения кожно-жирового слоя от мышечного для сохранения осевого кровообращения. Затем выполняют рассечение большой грудной мышцы соответственно размерам кожно-жировой площадки. Однако следует отметить, что мышечная часть лоскута может быть сколько угодно больше его кожно-жировой части, поскольку осевой сосуд (a. horacoacromialis) способен питать достаточно большой массив тканей.
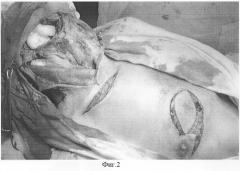
Производят отделение лоскута от малой грудной мышцы. Одновременно определяют направление основного сосудисто-нервного пучка. После выделения лоскута выполняют подшивание кожно-жировой части лоскута к мышечной для предотвращения смещения и травмирования осевых сосудов (фиг.3).
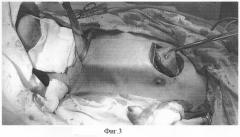
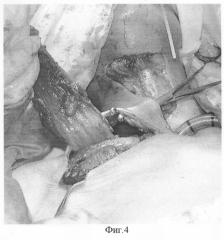
Тупо и остро отсепаровывают кожу и подкожную клетчатку, выходят на нижний край ключицы в средней ее трети. После чего выполняют отделение мягких тканей от нижней и задней части ключицы, таким образом, что формируют тоннель под ключицей (фиг.4). На шее у нижнего края дефекта производят отсепаровку кожи и подкожно-жировой клетчатки по направлению к ключице. Таким образом, образуется подкожный тоннель, который соединяется с таковым, сформированным под ключицей, являясь проводником для питающей ножки созданного на передней грудной клетки лоскута.
После выполнения тоннеля производят ротацию ножки лоскута, при этом угол ротации может приближаться к 180°, что никаким образом не отражается на трофике тканей лоскута. Последний через тоннель проводится в подготовленное ложе дефекта (фиг.5). Под подготовкой понимается иссечение нежизнеспособных, некротизированных, мацерированных тканей до визуально здоровых с выраженной кровоточивостью на разрезе.
Подшивание лоскута к донорскому ложу производится послойно (фиг.6), при этом следует избегать чрезмерного затягивания лигатур, поскольку это вызывает нарушение трофики в области соединения лоскута с ложем. Шов на кожу непрерывный обвивной. Операция заканчивается активным дренированием (фиг.7).
Перечень фигур поясняющих материалов.
Фигура 1.
Иллюстрирует разметку разрезов перед операцией.
Фигура 2.
Иллюстрирует этап выполнения парамаммарного разреза и над ключицей.
Фигура 3.
Иллюстрирует этап обшивания лоскута и проведение его под кожей.
Фигура 4.
Иллюстрирует проведение ножки лоскута под ключицей.
Фигура 5.
Иллюстрирует этап подшивания лоскута в реципиентное ложе.
Фигура 6.
Вид пациента после операции.
Фигура 7.
Внешний вид пациента через 1 мес после операции.
Пример осуществления заявленного способа.
В качестве примера приводим следующее наблюдение. Больной А., 51 года, поступил в отделение 23.10.00 г. с жалобами на распадающуюся опухоль шеи справа. Из анамнеза: в начале 2000 года больной находился на лечении в городском онкологическом отделении, где ему было выполнено 8 курсов полихимиотерапии по поводу гистологически верифицированного бранхиогенного рака шеи справа с хорошим результатом. Пациенту было предложено оперативное лечение, от которого он категорически отказался и не являлся на контрольные осмотры. Через 8 месяцев больной обратился на консультацию в Центр хирургии "Голова-шея". При поступлении общее состояние удовлетворительное, кожные покровы обычной окраски. При наружном осмотре - опухоль на боковой поверхности шеи справа размером 12×13 см с участками флюктуации и изъязвлением, неподвижна, покрыта гиперемированной кожей, своей нижней границей, не доходя 2 см до ключицы и вверху 1 см до горизонтальной ветви нижней челюсти, медиальная граница до срединной линии, латеральная до трапециевидной мышцы [фиг.8]. При доплерографии сосудов головы и шеи - кровоток по правой общей сонной артерии (ОСА) магистральный до места деформации сосуда опухолью. В области бифуркации правой ОСА кровоток не определяется. При УЗИ органов брюшной полости и щитовидной железы без особенностей. На рентгенограмме органов грудной клетки без патологии. При эндоскопическом осмотре уха, горла и носа данных за опухоль нет. Учитывая клиническую картину и данные дополнительных методов исследования пациенту перед оперативным вмешательством по рекомендации сосудистого хирурга проводилась тренировка по блокировке кровотока по ОСА по Матесу. 3.11.2000 г. больному проведено оперативное лечение. Под эндотрахеальным наркозом предварительно выполнено взятие аутотрансплантата. Разрез в типичном месте на внутренней поверхности правого бедра с обнажением v.safena magna. Выделен и взят участок вены длиной 10 см. Комбинированный разрез по Кохеру на шее с окаймлением опухоли. Клетчатка, лимфоузлы, кивательная мышца и внутренняя яремная вена мобилизованы снизу-вверх. Выделен ствол общей сонной артерии справа. При ревизии опухоль проростает в стенку ствола общей сонной артерии (от бифуркации и ниже на 4 см) и правый блуждающий нерв. Выполнена комбинированная операция Крайля с радикальным удалением опухоли и циркулярной резекцией участка общей сонной артерии с бифуркацией, участком блуждающего нерва с предварительной перевязкой ствола наружной сонной артерии (НСА). Затем сделана аутовенозная пластика фрагмента ствола ОСА справа: венозный аутотрансплантат подшит к стволу общей сонной и внутренней сонной артерии. Кровоток восстановлен. Дефект кожи и мягких тканей на шее справа замещен кожно-мышечным трансплантатом с грудной клетки. Взят большой фрагмент m.pectoralis major с участком кожи 12×15 см на питающей ножке с включением ветвей торакоакромиальной артерии развернут на 180 градусов, проведен в подкожном тоннеле под ключицей и уложен на рану шеи по указанной выше методике. Послеоперационный период прошел без осложнений. Заживление первичным натяжением. Швы сняты на 12 сутки (фиг.9). Послеоперационная гистология из 18 срезов: №25163-25181 от 8.11.00. - в препарате: кожа, клетчатка, скелетные мышцы с опухолью - эпидермоидный рак, формирующий кисты, инвазивный рост. В лимфоузлах реактивная гиперплазия. Морфологический диагноз: Бранхиогенный рак. При контрольном осмотре через год - состояние больного удовлетворительное. Данных за рецидив опухоли нет. Больной полностью трудоспособен.
Способ пластики мягких тканей шеи при обширных дефектах головы и шеи, заключающийся в использовании пекторального лоскута с осевым кровоснабжением, отличающийся тем, что производят разметку разрезов, один из разрезов проходит в проекции ключицы на стороне формирования лоскута, второй - круговой субмаммарный, окаймляющий будущую кожную площадку, выполняют рассечение большой грудной мышцы соответственно размерам кожно-жировой площадки, после выделения пекторального лоскута выполняют подшивание кожно-жировой части лоскута к мышечной, далее формируют тоннель, отсепаровывая кожу и подкожную клетчатку на передней грудной стенке, выходят на нижний край ключицы в средней ее трети, после чего выполняют отделение мягких тканей от нижней и задней частей ключицы, на шее, у нижнего края дефекта, производят отсепаровку кожи и подкожно-жировой клетчатки по направлению к ключице, образуя подкожный тоннель, который соединяют с тоннелем, сформированным под ключицей, сформированный лоскут с питающей ножкой проводят в подкожном тоннеле и под ключицей в подготовленное ложе дефекта.