Способ доступа к опухоли ствола головного мозга
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к нейрохирургии, и может быть применимо для доступа к опухоли ствола головного мозга. Производят трепанацию задней черепной ямки и визуализацию дна ромбовидной ямки и дорсальной поверхности продолговатого мозга. Рассекают мягкую мозговую оболочку по ходу задней срединной борозды ниже ядер Голля и Бурдаха. Отодвигают мозговую ткань латерально. Формируют раневой ход с направлением вентрально и рострально к опухоли. Способ позволяет уменьшить травматичность, упростить доступ. 2 ил.
Реферат
Изобретение относится к медицине, а именно к нейрохирургии, и может быть использовано при хирургическом лечении внутристволовой опухоли головного мозга, локализующейся в продолговатом мозге.
Известен способ доступа к опухоли ствола головного мозга через зону: супрафациального треугольника (Kyoshima K., Kobayashi S., Gibo H., Kuroyanagi Т. A study of safe entry zones via the floor of the fourth ventricle for brain-stem lesions. Report of three cases // J.Neurosurg. - 1993. Jun. - Vol 78, №6. - P.988-989).
Известен способ доступа к опухоли ствола головного мозга через зону: инфрафациального треугольника (Kyoshima K., Kobayashi S., Gibo H., Kuroyanagi T. A study of safe entry zones via the floor of the fourth ventricle for brain-stem lesions. Report of three cases // J.Neurosurg. - 1993. Jun. - Vol 78, №6. - P.989-992).
Недостатками этих способов является сложность определения локализации функционально-значимых структур в ромбовидной ямке в условиях бластоматозного процесса.
Наиболее близким к заявляемому способу является способ доступа к опухоли ствола головного мозга через зону Рафе (Konovalov A.N. et al. The surgical treatment of brain stem gliomas // 9th Europ. Congr. Neursurg. - Moscow, 1990. - P.198), принятый за прототип.
При данном доступе проводят срединную субокципитальную краниотомию, затем обнажают дно IV желудочка путем срединной энцефалотомии червя или через отверстие Мажанди и после идентификации функционально-значимых зон дна IV желудочка производят разрез мозговой ткани по средней линии длиной до 4 мм в проекции зоны Рафе (Raphe), к внутристволовой опухоли.
Недостатки прототипа:
- травматичность, так как доступ к внутристволовой опухоли осуществляется вблизи функционально значимых зон, и даже минимальное механическое воздействие на них может привести к нарастанию неврологического дефицита, что в условиях вынужденной тракции или расширения раневого хода, часто возникающих в момент удаления опухоли, неминуемо приводят к стойкому развитию неврологического дефицита (гемодинамические расстройства и др.);
- способ недостаточно эффективен относительно радикальности удаления опухоли, так как манипуляция через узкий раневой ход (менее 4 мм) не всегда обеспечивает адекватного операционного действия на патологическую структуру;
- сложность и малодоступность, так как реализация этой операции требует рассечения червя мозжечка, обнажение дна IV желудочка и точного определения локализации функционально значимых структур в нижнем треугольнике ромбовидной ямки, что в условиях бластоматозного процесса и соответствующей деформации продолговатого мозга нередко становится сложно осуществимым и соответственно возникает необходимость использования дополнительных дорогостоящих диагностических комплексов (высокоразрешающие интраоперационные навигационные системы и электрофизиологические диагностические комплексы).
Изобретение направлено на создание способа доступа к опухоли ствола головного мозга, обеспечивающего снижение травматичности, повышение эффективности способа. Кроме того, способ прост и доступен.
Сущность способа заключается в том, что при локализации интрамедуллярных опухоли продолговатого мозга под треугольниками подъязычного и блуждающего нервов доступ осуществляют внепроекционно, через краниоспинальный стык, ниже ядер Голля (Golli) и Бурдаха (Burdachi), через заднюю срединную борозду, отодвигая пучки нежного и клиновидного канатиков (funiculus gracilis et cuneatus) латерально, образуя раневой ход, расположенный под эпендимой и под ядрами дна нижних отделов IV желудочка, к опухоли с направлением рострально и нейтрально.
Заявляемый способ отличается от прототипа тем, что рассекают мягкую мозговую оболочку по ходу задней срединной борозды ниже ядер Голля и Бурдаха, отодвигают мозговую ткань латерально и формируют раневой ход с направлением вентрально и рострально к опухоли.
Снижение травматичности достигается тем, что манипуляции проводят вне проекции функционально значимых зон дна IV желудочка, что позволяет снизить риск развития стойкого неврологического дефицита. Повышение эффективности достигается тем, что раневой ход в зоне бластоматозного процесса ствола головного мозга позволяет расширить его, тем самым появляется возможность адекватного визуального контроля и соответственно максимального удаления опухоли. Простота и доступность достигается тем, что после трепанации задней черепной ямки и ретракции миндаликов мозжечка обнажается задняя поверхность продолговатого мозга без проведения энцефалотомии червя мозжечка и обнажения ромбовидной ямки, тем самым в условиях деформации ствола интрамедуллярным бластоматозным процессом, отпадает необходимость идентификации функционально-значимых зон дна IV желудочка.
Способ осуществляется следующим образом.
В положении больного сидя или лежа на боку осуществляют срединный вертикальный разрез (по Наффцигер-Тауну) с выкраиванием мышечно-надкостничного лоскута (по И.С.Бабчину). Трепанацию задней черепной ямки производят обычным способом. Вскрывают твердую мозговую оболочку Т-образным разрезом. Отодвигают миндалики мозжечка вверх и латерально ретракторами, таким образом обнажая дорсальную поверхность продолговатого мозга - до задвижки (obex). По ходу задней срединной борозды до нижнего края ядер Голля и Бурдаха рассекают мягкую мозговую оболочку и диссекторами отодвигают мозговое вещество латерально, формируя раневой ход с направлением вентрально и рострально, до нижнезаднего края опухоли. Дистально удаляют внутреннюю часть опухоли, постепенно отделяя ее от окружающей малоизмененной ткани.
Заявляемый способ разработан и прошел клинические испытания в РНХИ имени проф. А.Л.Поленова. Приводим пример - выписку из истории болезни.
Больная Н., 1 года 6 месяцев (история болезни № 1322-2005), поступила в отделение нейрохирургии детского возраста РНХИ им. А.Л.Поленова 06.06.2005.
Диагноз: Фибриллярно-протоплазматическая астроцитома продолговатого мозга. Окклюзионная гидроцефалия. Гидроцефально-гипертензионный синдром.
При поступлении: состояние больной тяжелое. Клинико-неврологическая картина заболевания представлена симптомами дисфункции ствола и гипертензионно-гидроцефальным синдромом.
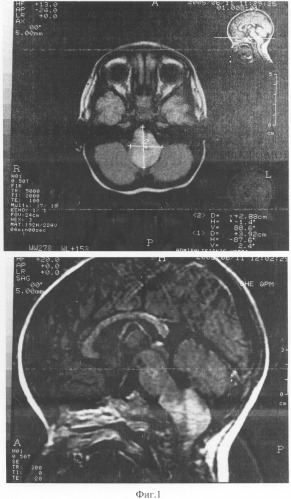
На магнитно-резонансной томограмме головного мозга от 11.06.05 (фиг.1): в проекции продолговатого мозга определяется узловое патологическое образование размерами 2,88-3,92-4,44 см, имеющая неправильную овальную форму, неоднородной структуры, с неравномерным избирательным накоплением контрастного вещества. Объемное образование имеет экзофитный компонент и полностью заполняет пространство большого затылочного отверстия. Опухоль вызывает деформацию дна IV желудочка.
15.06.05. в связи с нарастанием гипертензионно-гидроцефального синдрома I этапом хирургического вмешательства проведена операция: вентрикулоперитонеостомия в правой точке Кохера, системой среднего давления.
В раннем послеоперационном периоде отмечен регресс гипертензионно-гидроцефального синдрома. И II этапом хирургического вмешательства, 30.06.05, проведена субокципитальная краниотомия с резекцией задних полудужек I и II шейных позвонков, удаление опухоли.
На операции: в положении больной сидя согласно заявляемому способу осуществили срединный разрез кожи в затылочно-шейной области. Из У-образного разреза разведены мышцы. Резецирована чешуя затылочной кости и дужки 1 и 2 шейных позвонков. Твердая мозговая оболочка вскрыта Т-образно. После тракции полушарий мозжечка вверх и латерально осуществлен доступ к продолговатому мозгу. Обнаружено, что продолговатый мозг бугрообразно увеличен в размере, полностью тампонирует большую цистерну, ткань мозга бледная, не пульсирует. По задней срединной борозде до нижнего края ядер Голля и Бурдаха на протяжении 10 мм рассечена мягкая мозговая оболочка и диссекторами отодвинуто мозговое вещество латерально. На глубине 2 мм обнаружена опухолевая ткань серовато-фиолетового цвета, плотно-эластичной консистенции. Биопсия - астроцитома. С помощью ультразвукового дезинтегратора удалены медиальные отделы опухолевой ткани, и опухоль уменьшена в размере в 2 раза. Опухоль имела неоднородную структуру (мягкотканевая и плотно-эластичная), с участками некроза и богато васкуляризированная. Опухоль располагалась субэпендимарно. Опухоль удалена субтотально. Появилась пульсация ствола мозга.
Использование заявляемого способа позволило максимально удалить внутристволовую опухоль, не повреждая витально-значимую зону ствола головного мозга.
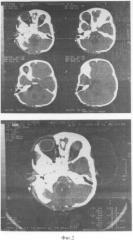
На послеоперационной компьютерной томограмме головного мозга от 31.08.2005. (фиг.2): выявляется полость на месте прежнего расположения внутристволовой опухоли.
Способ доступа к опухоли ствола головного мозга, включающий трепанацию задней черепной ямки и визуализацию дна ромбовидной ямки и дорсальной поверхности продолговатого мозга, отличающийся тем, что рассекают мягкую мозговую оболочку по ходу задней срединной борозды ниже ядер Голля и Бурдаха, отодвигают мозговую ткань латерально и формируют раневой ход с направлением вентрально и рострально к опухоли.