Способ лечения атеросклероза
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к методам циклической экстракорпоральной очистки лимфы от холестерин-липопротеидов низкой плотности, и может быть использовано при лечении больных с атеросклеротическим поражением сосудов. Для этого из грудного лимфатического протока пациента самотеком во внешний резервуар отводят первую порцию лимфы, которую направляют на иммуносорбент, при этом параллельно производят отбор очередной порции. Затем очищенную первую порцию капельно возвращают в одну из магистральных вен пациента, а вторая поступает на иммуносорбент с параллельным накоплением в резервуаре третьей порции. Цикл заканчивается после возвращения очищенной третьей порции в одну из магистральных вен. При этом отрезок времени, отведенный на каждый этап очистки лимфы на иммуносорбенте, удлиняют на 20-40%. После этого через иммуносорбент прокачивают следующие растворы: глицин-HCL буфер с рН 2,5, фофатный буфер с рН 7,4 и физиологический раствор. Процедуру проводят в течение 7-10 дней на фоне диеты с суточным калоражем до 1500 ккал и резким ограничением жиров и углеводов. Способ позволяет повысить эффективность лечения атеросклероза за счет обеспечения удаления ЛПНП из лимфы до поступления их в кровеносное русло, что предотвращает контакт ЛПНП с гепатоцитами и гидролиз белков с образованием свободного холестерина и соответственно снижает повреждающее действие ЛПНП на сосудистый эндотелий. 2 з.п. ф-лы, 3 ил.
Реферат
1. Область техники
Изобретение относится к медицине, а именно к лечению атеросклеротического поражения сосудов, конкретно - к лечению атеросклероза методом экстракорпоральной очистки сосудов от липидов.
2. Уровень техники
Атеросклероз - хроническое заболевание, характеризующееся утолщением и уплотнением стенок артерий. При атеросклерозе поражаются преимущественно артерии средних и крупных размеров. На ранних стадиях заболевания на внутренней оболочке артерии появляются видимые липидные отложения, так называемые «жировые полоски». На следующей стадии происходит дальнейшее отложение липидов (жиров и холестерина) и возникают округлые плотные образования - атеромы или атеросклеротические бляшки, выступающие в просвет сосуда и тем самым суживающие его. Наконец, в толще отдельных либо слившихся бляшек начинается некроз. Прогрессирование этого процесса приводит к разрушению бляшки, что сопровождается кровоизлияниями в ее толщу и образованием тромбов в участках изъязвления. Изъязвления представляют опасность и потому, что снижают прочность сосудистых стенок, предрасполагая к образованию аневризмы, особенно в аорте. Кроме того, на месте изъязвлений постепенно формируются плотные рубцы, вследствие чего стенки артерий теряют эластичность, необходимую для поддержания нормального кровяного давления.
Чаще всего поражаются коронарные артерии и крупные артерии головы, грудной и брюшной полости, а также нижних конечностей. Развитие атеросклероза обусловлено рядом факторов, важнейшим из которых является повышение содержания в крови холестерина в целом и в составе липопротеинов низкой плотности (ЛПНП) и снижение его в составе липопротеинов высокой плотности (ЛПВП). Можно замедлить прогрессирование атеросклероза, а в некоторых случаях вызвать обратное развитие атеросклеротических изменений, используя средства, снижающие содержание холестерина в составе ЛПНП и повышающие уровень связанного с ЛПВП холестерина в крови. [Кардиология в СССР /Под редакцией Чазова Е.И., М., 1982; Струков А.И., Серов В.В. Патологическая анатомия. М., 1985].
Повышенное содержание ЛПНП в крови в течение длительного времени и приводит к тем изменениям стенки артерии, которые называются атеросклеротическим поражением. Помимо этого при длительной гиперлипидемии липидные комплексы в значительных количествах накапливаются в естественных депо организма - коже, подкожной клетчатке, большом сальнике, забрюшинной клетчатке, межклеточных пространствах внутренних органов, откуда могут поступать снова в кровеносное русло через грудной проток (ГП), поддерживая высокое содержание липидов в крови даже при ограничении питания.
Известны способы профилактики и лечения атеросклероза с помощью специальных диет (патент RU №2060012), а также лекарственной терапии [патенты RU №2071768, RU №2127113, RU №2148399, заявка №2004112556]. Однако зачастую эти меры недостаточны, особенно при семейной гиперхолестеринемии, когда липостатики неэффективны, поэтому лечебные мероприятия дополняются применением других интенсивных методов, в частности плазмафереза.
Плазмаферез - это современный метод, состоящий в удалении жидкой части крови - плазмы, в которой содержатся токсические и метаболические компоненты, липиды. Процедура очищения крови включает в себя забор определенного количества крови из вены и разделение ее на плазму и клеточные элементы. После разделения клеточные элементы возвращают обратно в кровяное русло, а плазму замещают внутривенным введением какого-либо стерильного раствора, уменьшая, таким образом, концентрацию липопротеидов в циркулирующей крови.
Так, например, известен способ лечения атеросклероза по патенту РФ №2243767, который предусматривает наряду с медикаментозной терапией препаратами группы статинов, теветена, полиоксидония проведение сеансов плазмафереза с удалением 800 мл плазмы 2 раза в неделю, причем больному дополнительно назначают иммунофан 0,005% -1,0 внутримышечно через день и флуимуцил 300 мг внутривенно ежедневно, а общий курс лечения составляет 2 месяца.
Существуют способы, предусматривающие частичный возврат собственной очищенной плазмы в кровяное русло пациента,
Например, известен способ лечения церебрального атеросклероза по патенту РФ №2195321. Из описания к этому изобретению следует, что больным с рядом конкретных сосудистых заболеваний головного мозга назначают проведение экстракорпоральной криоплазмосорбции. При проведении плазмафереза методом непрерывно-поточного центрифугирования на сепараторе крови ПФ-0,5 в качестве антикоагулянта в контур аппарата используют раствор двузамещенного цитрата натрия «глюгицир» в объемном соотношении с кровью 1:8. Кроме того, внутривенно вводят гепарин из расчета 150 единиц на килограмм массы больного. Курс состоит из 4-х сеансов плазмафереза, проводимых через двое суток. При этом во время первого сеанса удаляют 800 мл плазмы с восполнением объема циркулирующей плазмы. Плазма собирается в стерильные флаконы по 400 мл, в которые через толстую иглу вводят 20 мл гемосорбента СУМС-1, затем плазма замораживается во флаконах при минус 24°С и хранится до следующего сеанса. Непосредственно перед сеансом ее размораживают, центрифугируют для осаждения криоприцепитата вместе с сорбентом, затем надосадочную плазму переливают в стерильный флакон. Во время второго, третьего, четвертого сеансов удаляют соответственно 1200, 1600 и 2000 мл плазмы и восполняют объем циркулирующей плазмы термически модифицированной аутоплазмой и определенным количеством кристаллоидного раствора. Всего за курс лечения проводится удаление, термическая обработка и реинфузия до 1,5 объемов циркулирующей плазмы.
Известны технологии селективного, высокоспецифичного удаления холестерина ЛПНП из плазмы крови с помощью иммуносорбентов. В этом случае плазму, полученную при плазмаферезе, пропускают через иммуносорбционные фильтры, на которых осаждаются ЛПНП. Очищенную плазму возвращают пациенту. Причем методика проведения плазмафереза постоянно совершенствуется с целью повышения эффективности лечения, повышения степени безопасности и удешевления лечения.
Наиболее распространенным в настоящее время является способ элиминации ЛПНП из плазмы крови с помощью иммуносорбентов путем регулярно (обычно 1 раз в 10-14 дней) проводимых сеансов очищения плазмы крови. В России наибольшее применение получил иммуносорбент «ЛНП Липопак», который разработан в НИИ экспериментальной кардиологии РКНПК МЗ РФ и производится научно-производственной фирмой «ПОКАРД».
Этот способ, взятый авторами за прототип, получил название ЛНП афереза из плазмы крови и широко применяется в различных модификациях в странах Евразии и Америки [Сусеков А.В. и др.. Кардиология, 1993, т.32, №11-12, С.52-56; http://cleanblood.ru/immunosorbtion.html].
Для лечения одного больного необходимо иметь две персональные иммуносорбентные колонки, которые могут быть использованы многократно (более 50 раз) в течение длительного времени. Процедура иммуносорбции состоит из непрерывно осуществляющегося плазмафереза с помощью плазмосепаратора центрифужного типа или плазмофильтров и пропускания в определенной последовательности полученной плазмы через иммуносорбционные колонки. Так как в процессе процедуры ЛНП афереза колонки насыщаются атерогенными липидами, и эффективность их работы снижается, они нуждаются в регенерации. Для регенерации колонок объемом 400 мл используются растворы, которые пропускают через колонку в следующем порядке: функциональный раствор (1 л), глицин - HCL-буфер (1 л; рН 2,5), фосфатный буфер (1 л; рН 7,4), физиологический раствор (1 л). Для регенерации колонок объемом 200 мл используют по 0,5 л указанных растворов. Регенерация колонок осуществляется поочередно, что позволяет сохранять непрерывность процесса очищения плазмы. Очищенная от ЛПНП плазма вместе с форменными элементами крови возвращается в кровяное русло. Для снижения уровня холестерина ЛПНП в плазме на 50-80% обычно требуется проведение трех сорбционных циклов. По окончании процедуры иммуносорбции через колонки пропускают 1 л консервирующего р-ра и в перерыве между процедурами хранят в холодильнике при температуре +2°-+8°С.
Срок проведения очередной процедуры очищение крови от ЛПНП определяется путем ежедневного мониторирования уровня холестерина (в течение 7-12 дней) после первой процедуры. Когда уровень холестерина будет составлять 90% от исходных показателей, проводится очередная процедура ЛНП афереза.
Показаниями к проведению ЛНП афереза являются устойчивые к медикаментозному лечению гиперлипидемии (гомозиготная и гетерозиготная формы семейной гиперхолестеринемии), непереносимость гиперлипидемических препаратов, нарушения липидного обмена у больных, перенесшие ангиопластику или АКШ, ишемическая болезнь сердца с высоким уровнем липопротеида (а).
Недостатками подобных методов лечения являются, прежде всего, неизбежные минусы самой процедуры плазмафереза: травмирование форменных элементов крови, использование значительных доз гепарина, большие материальные затраты, а также значительное число противопоказаний к ее проведению: непереносимость экстракорпорального кровообращения, малая масса тела, тяжелые сердечно-сосудистые заболевания, эндокринные заболевания, почечная или печеночная недостаточность, склонность к кровотечениям, аллергия на иммуноглобулины барана [http://cleanblood.ru/immunosorbtion.html]. Кроме того, существенным недостатком ЛНП афереза из плазмы является довольно быстрое (в течение 7-14 дней) восстановление гиперлипидемии до исходного уровня не только в связи с нарушением липидного обмена в организме больного, но и усиленной миграцией атерогенных липидов из естественных депо в кровяное русло, что обуславливает необходимость достаточно частого проведения этих процедур.
Поэтому целесообразно использовать принципиально новый способ лечения гиперхолестеринемии, который исключает процедуру плазмафереза, но сохраняет высокую эффективность лечения за счет предупреждения загрязнения сосудов крови излишним количеством холестерина ЛПНП.
3. Раскрытие изобретения
Сущность предложенного изобретения заключается в том, что способ лечения атеросклероза основывается на удалении холестерина ЛПНП методом продолжительной циклической экстракорпоральной очистки от липидов не плазмы крови, а центральной лимфы, причем каждый цикл включает в себя четыре этапа: последовательную очистку трех порций лимфы на иммуносорбенте и процесс регенерации самого иммуносорбента. Процедура проводится на фоне неполного голодания пациента непрерывно в течение 7-10 дней, а объем обработанной лимфы за это время составляет 25-30 литров.
Благодаря тому, что удаление липидов осуществляют не из плазмы крови, а из центральной лимфы, в значительной степени увеличивается эффект извлечения ЛПНП из организма.
Известно, что первоначальное накопление липидных комплексов, в том числе их патологических фракций и радикалов, происходит в лимфатической системе, так как при нарушении условий нормального пищеварения происходит нарушение мембранного всасывания жиров ворсинками тонкой кишки. Липопротеиновые комплексы, являясь крупномолекулярными соединениями, поступают преимущественно в русло лимфокапилляров (а не в кровеносные капилляры), затем в более крупные лимфатические сосуды и в ГП, из которого вместе с лимфой изливаются в кровеносную систему [Ойноткинова О.Ш., Немытин Ю.В. Атеросклероз и абдоминальная ишемическая болезнь, с.196-197].
Поэтому извлечение ЛПНП из лимфы до поступления их в кровеносное русло, т.е. на начальном этапе сложного звена нарушения липидного обмена в организме, предотвращает контакт ЛПНП с гепатоцитами и гидролиз липидов с образованием свободного холестерина, белка и жирных кислот, что приводит к стабильному снижению уровня холестерина ЛПНП в крови и соответственно к уменьшению его повреждающего действия на сосудистый эндотелий.
Обязательным условием предлагаемого способа лечения атеросклероза является проведение длительного (в течение 7-10 дней) непрерывного ЛНП афереза из лимфы на фоне неполного голодания пациента (суточный калораж диеты до 1500 ккал с резким ограничением жиров и углеводов). При этих условиях снижение уровня липидов в крови и лимфе влечет усиленную миграцию жиров из естественных депо через лимфатическую систему в кровяное русло. Освобождение естественных депо от излишних запасов ЛПНП и их постоянная длительная элиминация путем ЛНП афереза из центральной лимфы приводит к стойкому снижению содержания ЛПНП в крови до нормальных цифр на 3-6 месяцев в зависимости от исходных показателей.
Предложенный способ лечения не имеет противопоказаний к применению из-за других побочных заболеваний (эндокринных, сердечно-сосудистых, почечных и т.д.), так как работа производится с малыми количествами лимфы и не требует вмешательств на кровеносных сосудах, а значит, исключает травмирование форменных элементов крови. Кроме того, способ не требует использования значительных доз гепарина и сложной аппаратуры (как при плазмаферезе), что является существенным моментом для снижения стоимости лечения. При этом эффективность удаления из организма ненужного холестерина в составе липопротеидов низкой плотности соответствует эффективности удаления его из организма другими способами (в частности, плазмаферезом). А эффективность лечения в целом значительно выше, так как обеспечивается длительное (в течение 3-6 месяцев) нормальное количество содержания холестерина ЛПНП в крови в отличие от других известных способов, улучшающих этот показатель лишь на 1 -2 недели.
Непрерывное накопление центральной лимфы по порциям осуществляется с предварительной канюляцией ГП, обеспечивающей наиболее удобный и комфортный для пациента отбор лимфы.
Циклическая очистка этих порций производится в следующем порядке: накапливают первую порцию лимфы, которую направляют в иммуносорбционную колонку, где происходит осаждение из этой порции липидных комплексов на активные поверхности иммуносорбента в течение определенного отрезка времени, в это же время производится накопление второй порции лимфы, после чего первая очищенная порция медленно, капельным путем, возвращается пациенту в одну из центральных вен, а вторая направляется на очистку в иммуносорбционную колонку, и начинает накапливаться третья порция, затем вторая (очищенная) возвращается пациенту, а в иммуносорбционную колонку поступает третья порция, после очистки которой в иммуносорбционную колонку подают раствор для начала процесса регенерации иммуносорбента, а третью очищенную порцию лимфы возвращают пациенту.
Непрерывное накопление порций центральной лимфы сопровождается строгим контролем за объемами ее поступления и автоматической минимальной гепаринизацией. Это обеспечивает соблюдение объемного баланса циркулирующей лимфы и предотвращает возникновение тромбов. Объем одной порции лимфы составляет 200 мл. Адекватный среднесуточный объем лимфы у взрослого человека составляет 2-4 л.
Регенерация иммуносорбента производится прокачиванием через иммуносорбционную колонку растворов в следующей последовательности: физиологический раствор - глицин-HCL буфер с рН 2,5 - фосфатный буфер с рН 7,4 - физиологический раствор.
В каждом цикле время очистки лимфы на иммуносорбенте удлиняют от этапа к этапу на 20-40% программой аппарата. Это обусловлено снижением эффективности работы иммуносорбента из-за насыщения его ЛПНП, холестерином и другими осадками.
4. Краткое описание чертежей
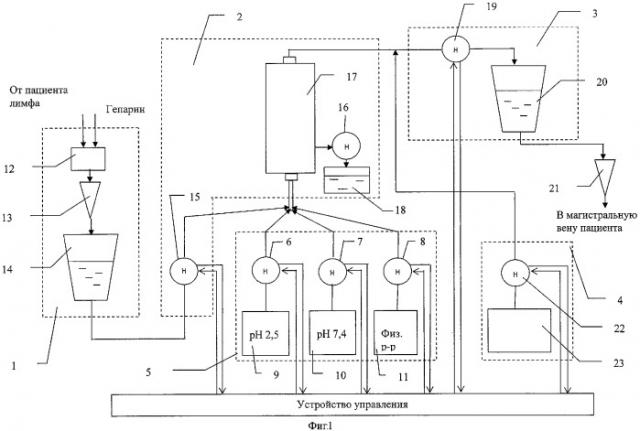
На фигуре 1 представлена функциональная схема аппарата, предназначенного для осуществления способа лечения атеросклероза, основанного на экстракорпоральной очистке лимфы.
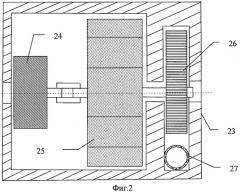
На фигуре 2 представлена конструктивная схема узла регулировки лимфореи.
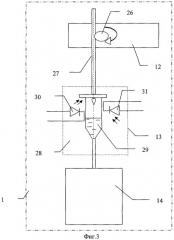
На фигуре 3 представлена функциональная схема блока забора и накопления лимфы.
5. Осуществление изобретения
Предварительно производят канюляцию ГП одним из известных хирургических способов. В частности, в описании к патенту РФ №2174412 изложено несколько методик проведения такого рода операций. Канюляция обеспечивает стабильное получение центральной лимфы. Пациент переводится на неполное голодание с исключением жиров и углеводов.
Функциональная схема аппарата, предназначенного для осуществления способа лечения атеросклероза, основанного на экстракорпоральной очистке лимфы, представлена на фиг.1. Для проведения процедуры накопления, очистки и возврата лимфы можно использовать аппарат ультрафильтрации и сорбции лимфы АЛУС-02 «Новатор» (изготавливаемый в ЗАО «Новатор», в г.Истре Московской области), представляющий собой гидротракт с несколькими перфузионньми насосами, накопительными емкостями, фильтрами. Укрупненная блок-схема этого аппарата включает в себя блок забора и накопления лимфы 1, блок очистки лимфы 2, блок возврата очищенной лимфы 3, блок возмещения объема 4. Добавление в этот аппарат еще одного блока, а именно блока регенерации сорбента 5, позволяет в полной мере реализовать предложенный способ. Блок регенерации сорбента 5 включает в себя три роликовых насоса 6, 7, 8, каждый из которых соединен соответственно с контейнером 9, содержащим глицин-HCL буфер с рН 2,5; контейнером 10 - с фосфатным буфером с рН 7,4 и с контейнером 11, содержащим физиологический раствор.
Управление процессом очистки осуществляется с помощью аппарата, управляемого компьютерным устройством управления.
Лимфа от пациента самотеком поступает в узел регулировки лимфореи 12 и через датчик капель 13 - в контейнер сбора лимфы 14.
Один полный цикл очистки лимфы состоит из четырех этапов.
На первом этапе после накопления заданного объема лимфы (200 мл) одновременно включаются роликовые насосы 15, 16, и лимфа медленно перемещается из контейнера 14 в иммуносорбционную колонку 17, являющуюся главным элементом блока очистки лимфы 2. Можно использовать, например, иммуносорбционную колонку «ЛНП Липопак» фирмы ПОКАРД. При этом процессе из иммуносорбционной колонки вытесняется предварительно закаченный туда физиологический раствор, который перемещается в емкость сбора отработанной жидкости 18 до полного вытеснения. Затем насосы 15, 16 отключаются, и в течение 50 минут происходит осаждение холестерина ЛПНП и триглицеридов на активные поверхности иммуносорбента. За этот период происходит накопление очередной порции лимфы в контейнер сбора лимфы 14.
На втором этапе одновременно включаются насос 15 блока очистки лимфы 2 и насос 19 блока возврата очищенной лимфы 3. Вторая порция лимфы перемещается в иммуносорбционную колонку 17, а первая порция очищенной лимфы одновременно перемещается в контейнер возврата 20, из которого медленно, через капельницу 21 вводится в одну из магистральных вен больного. Насосы 15 и 19 останавливаются, и в течение уже 60 минут в иммуносорбционной колонке 17 происходит осаждение холестерина ЛПНП и триглицеридов из второй порции лимфы на иммуносорбент.
На третьем этапе снова включаются насосы 15 и 19. Третья порция лимфы поступает в иммуносорбционную колонку 17, а вытесненная, очищенная вторая порция перемещается в контейнер возврата 20. Насосы 15 и 19 останавливаются уже на 70 минут, и за этот период происходит очищение третьей порции лимфы на иммуносорбенте.
На четвертом этапе осуществляется восстановление активности иммуносорбента путем его регенерации. Для этого сначала включаются одновременно насосы 8 и 19. Физиологический раствор из контейнера 11 в объеме 200 мл медленно перемещается в иммуносорбционную колонку 17, а третья порция очищенной лимфы насосом 19 перемещается в контейнер возврата 20 и далее - к пациенту. Затем включаются насосы 8 и 16. Через иммуносорбционную колонку 17 из контейнера 11 в емкость сбора отработанной жидкости 18 прокачивается 400 мл физиологического раствора. После этого насос 8 отключается и сразу включается насос 6. Через иммуносорбционную колонку 17 прокачивается 500 мл глицин-HCL буфера с рН 2,5 из контейнера 9 в емкость сбора отработанной жидкости 18. Затем насос 6 отключается, и включается насос 7. Через иммуносорбционную колонку 17 прокачивается 500 мл фосфатного буфера с рН 7,4 из контейнера 10 в емкость сбора отработанной жидкости 18. Этим завершается этап регенерации иммуносорбента и полный цикл очистки лимфы.
Аппарат обеспечивает измерение объема отбираемой лимфы и измерение объема очищенной лимфы, предназначенной для возврата, с тем, чтобы обеспечить сохранение общего объема циркулирующей жидкости в организме.
Узел регулировки лимфореи 12 (фиг.2) состоит из корпуса 23, датчика 24, шагового двигателя 25, эксцентрика 26. Эксцентрик 26 при вращении шагового двигателя 25 оказывает давление на катетер 27, изменяя его просвет, а значит и пропускную способность, т.е. регулирует скорость лимфореи (истечения лимфы из ГП).
На функциональной схеме блока забора и накопления лимфы (фиг.3) показаны:
узел регулировки лимфореи 12; катетер 27; датчик капель 28, состоящий из капельницы 29, светодиода 30 и фотодиода 31; контейнер сбора лимфы 14.
Технический эффект изобретения заключается в том, что предложенный способ лечения, предусматривающий извлечение ЛПНП из лимфы до поступления их в кровеносное русло, т.е. на начальном этапе сложного звена нарушения липидного обмена в организме, предотвращает контакт ЛПНП с гепатоцитами и гидролиз липидов с образованием свободного холестерина, белка и жирных кислот, что приводит к стабильному снижению уровня холестерина ЛПНП в крови и соответственно к уменьшению его повреждающего действия на сосудистый эндотелий. При условии проведения процедуры в течение длительного времени и при условии ограниченной диеты до 1500 ккал/сутки с резким ограничением жиров и углеводов снижение уровня липидов в крови и лимфе влечет усиленную миграцию жиров из естественных депо через лимфатическую систему в кровяное русло. А освобождение естественных депо от излишних запасов ЛПНП и их постоянная длительная элиминация путем ЛНП афереза из центральной лимфы приводит к стойкому снижению содержания ЛПНП в крови до нормальных цифр на 3-6 месяцев в зависимости от исходных показателей.
Таким образом, предлагаемый способ эффективен за счет того, что
- исключает необходимость проведения плазмафереза, имеющего большое количество противопоказаний и высокую стоимость процедуры (то есть расширяет круг пациентов, которых возможно эффективно лечить, и снижает стоимость самого лечения);
- не вызывает гемодинамических нарушений в организме, так как работа производится с малыми количествами биологической жидкости (лимфы);
- имеет фактический конечный результат значительно лучший, чем при плазмаферезе, т.к. обеспечивает стойкое снижение содержания ЛПНП в крови до нормальных цифр на 3-6 месяцев.
1. Способ снижения уровня холестерин-липопротеидов низкой плотности для лечения атеросклероза, заключающийся в циклической экстракорпоральной очистке на иммуносорбенте биологической жидкости, отбираемой из организма, с последующим возвратом ее после очистки, при этом каждый цикл включает поочередную очистку трех порций биологической жидкости на иммуносорбенте и последующую прокачку через иммуносорбент следующих растворов: глицина-HCL буфер с рН 2,5, фосфатного буфера с рН 7,4 и физиологического раствора, отличающийсятем, что отбираемой биологической жидкостью является лимфа, которую отводят самотеком из грудного лимфатического протока пациента во внешний резервуар, образуя запас, из которого отбирают порции для очистки, а очистку этих порций от холестерин-липопротеидов низкой плотности и возврат очищенной лимфы капельно в одну из магистральных вен пациента производят параллельно с отбором очередной порции, причем процедуру проводят в течение 7-10 дней на фоне неполного голодания.
2. Способ лечения атеросклероза по п.1, отличающийся тем, что отрезок времени, отведенный на каждый этап очистки лимфы на иммуносорбенте, удлиняют на 20-40%.
3. Способ лечения атеросклероза по п.1, отличающийся тем, что неполное голодание пациента предусматривает суточный калораж диеты до 1500 ккал с резким ограничением жиров и углеводов.