Способ замещения сочетанного мягкотканного и костного дефекта бедра
Иллюстрации
Показать всеИзобретение относится к травматологии и ортопедии, в лечении огнестрельных дефектов мягких тканей и бедренной кости. Сущность: на первом этапе в подвздошной области вычленяют фрагмент гребня подвздошной кости - неваскуляризованный костный трансплантат - требуемого объема в зависимости от размера дефекта. Затем пересаживают этот фрагмент под торакодорсальную мышцу на любом из участков ее распространения, для формирования кожно-мышечно-костного трансплантата. После заживления ран в подвздошной области и в области формирования кожно-мышечно-костного трансплантата приступают ко второму этапу проведения операции. На этом этапе выполняют взятие васкуляризированного торакодорсального кожно-мышечно-костного трансплантата с вросшим в него костным фрагментом гребня подвздошной кости и осуществляют его одномоментную пересадку в зону дефекта бедра, что обеспечивает повышение эффективности лечения раненых с обширными огнестрельными дефектами мягких тканей и бедренной кости, осложненными нагноением раны бедра, и позволяет уменьшить травматичность и количество этапов операции и сократить сроки лечения и реабилитации. 21 ил.
Реферат
Изобретение относится к медицине, а именно к травматологии и ортопедии, и может быть использовано преимущественно в лечении огнестрельных дефектов мягких тканей и бедренной кости, после минно-взрывных, пулевых и осколочных ранений.
Замещение обширных дефектов бедренной кости является одной из наиболее сложных и актуальных проблем в травматологии и ортопедии, которые занимают второе место после дефектов голени и отличаются тяжестью патологических изменений и высокой инвалидностью (С.Ф.Васильев, Э.В.Нор, В.П.Косенко. Анализ временной нетрудоспособности и выхода на инвалидность вследствие травм при дорожно-транспортных происшествиях. Врачебно-трудовая экспертиза и реабилитация инвалидов. Киев: Здоровья, 1983, Вып.15, с.45-48; Блинов Б.В. Восстановление проксимального отдела бедренной кости трансплантатом на мышечной ножке при деструктивных вывихах бедра. Ортопедия, травматология. 1974, №4, с.72-73; Волна А.А., Калашников В.В., Стаценко О.А. Современные технологии в травматологии и ортопедии: Тезисы докладов научно-практической конференции. М., 1999, с.61-62; Макушин В.Д., Куфтырев Л.М. Лечебно-реабилитационные преимущества метода Илизарова при псевдоартрозах и дефектах бедра. Чрескостный компрессионный и дистракционный остеосинтез в ортопедии и травматологии. Тематический сборник научных трудов. Курган, 1980, Вып.6, с.12-18; Новаченко Н.П. Формирование костного регенерата для замещения проксимального конца бедра, разрушенного огнестрельным повреждением. Ортопедия, травматология. 1955, №5, с.15-21; Ходосевич Н.И., Попова Л.А. Становление и развитие чрескостного остеосинтеза в СССР. Экспериментально-теоретические и клинические аспекты разрабатываемого в КНИИЭКОТ метода чрескостного остеосинтеза. Тезисы докладов Всесоюзного симпозиума с участием иностранных специалистов (Курган, 20-22 сентября 1983 г.). Курган. 1983, с.229-231; Чаклин В.Д. Псевдоартрозы и костные дефекты. Ортопедия, травматология. 1973, №3, с.1-9; Шумада И.В., Рыбачук О.И. VIII Международный симпозиум «Псевдоартрозы и их лечение». Люцерн (Швейцария), январь 1978. Ортопедия, травматология. 1979, №1, с.74-76).
Различные виды костной пластики, применяемые самостоятельно или в сочетании с замещением дефектов мягких тканей бедренной кости, являются многоэтапными длительными вмешательствами, которые не всегда обеспечивают адекватную медицинскую и социально-трудовую реабилитацию, что проявляется неудовлетворительными анатомическими и функциональными исходами лечения (Гудушаури О.Н. Внеочаговый компрессионный остеосинтез при несросшихся переломах и ложных суставах. М., 1965. - 27 с. Автореферат диссертации доктора медицинских наук; Зацепин С.Т., Махсон Н.Е., Бурдыгин В.Н. Эндопротезирование у больных с патологическими процессами проксимального конца бедренной кости. Ортопедия, травматология. 1978, №6, с.14-20; Имамалиев А.С., Дадашев X.Д. Резекция опухоли проксимального отдела бедренной кости с сохранением головки аллопластикой. Ортопедия, травматология. 1985, №2, с.51-52; Кулиш Н.И. Реконструктивно-восстановительная хирургия тазобедренного сустава. Ортопедия, травматология. 1982, №8, с.23-28).
Сложности хирургического лечения раненых с огнестрельными дефектами тканей бедра связаны с наличием у них комплекса сопутствующих анатомо-функциональных нарушений конечности в виде недостаточности кровообращения, рубцов мягких тканей, стойких контрактур суставов, деформаций и анатомического укорочения бедренной кости, образовавшихся после предшествующих оперативных вмешательств. Кроме того, неполноценный кожный покров и мягкие ткани не позволяют выполнить одномоментную костную пластику, в то же время существует не так много видов свободных костно-мышечных лоскутов, позволяющих адекватно выполнить пластику мягких тканей и бедренной кости (Михельман М.Д. Опыт оперативного лечения ложных суставов длинных трубчатых костей. Труды XVIII научной конференции института ортопедии и травматологии им. проф. М.И.Ситенко. Харьков, 1962, с.105-109).
С внедрением в клиническую практику новых оригинальных разработок Г.А.Илизарова с использованием его аппарата ортопедия и травматология получили принципиально новое направление в реконструктивно-восстановительной хирургии последствий травм длинных трубчатых костей нижних конечностей, но восстановление мягких тканей и кожи осталось недостаточно решенной проблемой (Илизаров Г.А. Некоторые теоретические и клинические аспекты чрескостного остеосинтеза с позиций открытых нами общебиологических закономерностей. Экспериментально-теоретические и клинические аспекты чрескостного остеосинтеза, разрабатываемого в КНИИЭКОТ. Тезисы докладов Международной конференции. Курган, 1986, с.7-12; Илизаров Г.А., Ирьянов Ю.М., Петровская Н.В. Ультраструктурные особенности остеогенеза в дистракционном диастазе удлиняемой кости. Экспериментально-теоретические и клинические аспекты чрескостного остеосинтеза, разрабатываемого в КНИИЭКОТ: Тезисы докладов международной конференции. Курган, 1986, с.24-25; Илизаров Г.А. Возможности лечения ложных суставов и дефектов длинных трубчатых костей по нашему методу. V Всесоюзный съезд травматологов-ортопедов (Одесса, 22-24 сентября, 1988). Тезисы докладов. М., 1988. Ч.П. с.28-30; Кузьменко В.В., Ушакова О.А. Лечение неправильно сросшихся переломов и ложных суставов бедренной кости. Ортопедия, травматология. 1973, №2, с.46-51; Миронов С.П., Оганесян О.В., Зилов В.Г. Вестник Травматологии и ортопедии. 2002, №2, с.14-18; Оганесян О.В. Основы наружной чрескостной фиксации. М., 2004).
Наиболее близким техническим решением данной проблемы явилась последовательная пластика дефектов мягких тканей васкуляризированным аутотрансплантатом, и затем после восстановления кожного покрова пластика бедренной кости васкуляризированным или неваскуляризированным трансплантатом (А.Е.Белоусов. Пластическая реконструктивная и эстетическая хирургия. Изд. «Гиппократ», 1998, с.122-135). При васкуляризированной костной пластике сочетание двух тяжелых и продолжительных оперативных вмешательств невозможно для пожилых и ослабленных раненых, в то же время повторные операции с отделением васкуляризированного трансплантата от реципиентного ложа всегда опасно повреждением сосудистой ножки и некрозом лоскута. Данная тактика не всегда обеспечивает наиболее быстрый и оптимальный результат лечения, является рискованной и тяжелой для больного.
Технический результат, достигаемый при использовании предлагаемого способа, заключается в повышении эффективности лечения раненых с обширными огнестрельными дефектами мягких тканей и бедренной кости, осложненными нагноением раны бедра, в уменьшении травматичности и количества этапов операции, в сокращении сроков лечения и реабилитации.
Для достижения указанного технического результата предлагается способ замещения сочетанного мягкотканного и костного дефекта бедра, заключающийся в двухэтапном проведении операции, при этом на первом этапе в подвздошной области вычленяют фрагмент гребня подвздошной кости - неваскуляризованный костный трансплантат требуемого объема в зависимости от размера дефекта, и пересаживают его под торакодорсальную мышцу на любом из участков ее распространения, для формирования кожно-мышечно-костного трансплантата, после заживления ран в подвздошной области и в области формирования кожно-мышечно-костного трансплантата приступают ко второму этапу проведения операции, при котором выполняют взятие васкуляризированного торакодорсального кожно-мышечно-костного трансплантата с вросшим в него костным фрагментом гребня подвздошной кости и осуществляют его одномоментную пересадку в зону дефекта бедра.
Существо предлагаемого способа поясняется чертежами на конкретном примере, где:
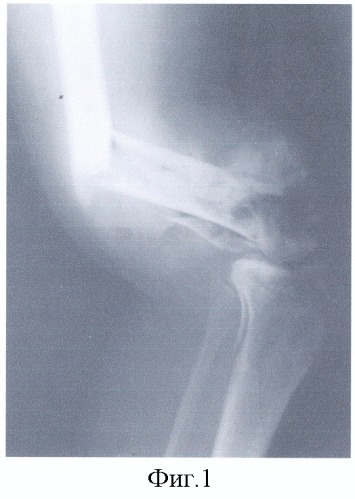
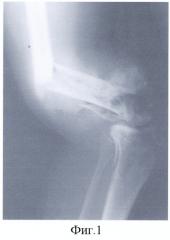
- на фиг.1, 2 представлены изображения, демонстрирующие огнестрельное взрывное ранение правого бедра, перелом бедренной кости в нижней трети, дефект мягких тканей и передней поверхности бедра;
- на фиг.3, 4 - выполнены некрэктомия и остеосинтез бедренной кости аппаратом Илизарова;
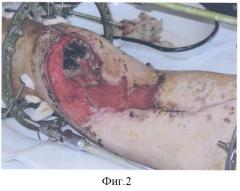
- на фиг.5, 6 - дефект мягких тканей закрыт расщепленными аутодермотрансплантатами;
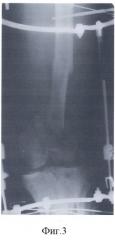
- на фиг.7, 8 - замедленная консолидация перелома и дефект бедренной кости;
- на фиг.9, 10 - взятие свободного неваскуляризованного костного трансплантата из крыла подвздошной кости;
- на фиг.11 - вид трансплантата из крыла подвздошной кости;
- на фиг.12 - планирование и разметка торакодорсального лоскута;
- на фиг.13 - этап префабрикации лоскута - трансплантация фрагмента гребня подвздошной кости в толщу торакодорсальной мышцы;
- на фиг.14 - фрагмент гребня подвздошной кости прижился в толще торакодорсальной мышцы, этап взятия сложного лоскута для пересадки;
- на фиг.15 - выполнена свободная васкуляризированная пересадка торакодорсальной мышцы с фрагментом гребня подвздошной кости;
- на фиг.16, 17 - рентгенограмма после выполнения свободной васкуляризированной пересадки префабрицированного торакодорсального лоскута с фрагментом гребня подвздошной кости;
- на фиг.18-21 - анатомический и функциональный результат через шесть месяцев после операции.
Оперативное лечение заключается в следующем. Предварительно подготавливают участок проведения операции в зоне дефекта. При этом выполняют некрсеквестрэктомию в реципиентной зоне для удаления нежизнеспособных тканей в ране и купирования воспаления. На первом этапе выполняют префабрикацию (предварительную подготовку) мышечного трансплантата путем пересадки в его толщу свободного неваскуляризированного костного трансплантата, для его постепенной реваскуляризации в благоприятных условиях асептической раны. На втором этапе в подготовленную рану на бедре пересаживают единым блоком кожно-мышечно-костный трансплантат на питающих сосудах с уже васкуляризированным фрагментом кости для замещения обширного огнестрельного костно-мышечного дефекта бедра.
При предварительной подготовке участка проведения операции в зоне дефекта под эндотрахеальным наркозом под жгутом выполняют иссечение рубцов, некротизировавшихся мягких тканей и костных отломков, выполняют экономную краевую резекцию отломков бедренной кости. Образовавшийся дефект мягких тканей размером 20 на 16 см и костную полость 6 на 3 на 2 см осушают, выполняют гемостаз, края кости освежают до кровяной «росы», промывают и тампонируют салфетками с антисептиком.
На первом этапе операции из линейного доступа в подвздошной области в проекции гребня подвздошной кости, который мобилизуют, долотом берут необходимого размера костный фрагмент гребня подвздошной кости, который очищают от мягких тканей, посыпают сухим антибиотиком. Рану в подвздошной области дренируют и ушивают. После взятия фрагмента подвздошная кость постепенно восстанавливается без каких-либо вмешательств.
Из дополнительного разреза длиной 8 см в подмышечной области в проекции по переднего края торакодорсальной мышцы отслаивают последнюю от ее ложа, образуя полость размерами 8×6×5 см. Перимизий торакодорсальной мышцы по ходу мышечных волокон расслаивают на протяжении 8 см, и в эту полость погружают костный фрагмент подвздошной кости, фиксируя его одним-двумя швами. Рану промывают, дренируют и ушивают. Костный фрагмент подвздошной кости может быть погружен не только в подмышечную область. Он может быть пересажен под торакодорсальную мышцу на любом из участков ее распространения. Используемый в качестве внедренного в трансплантат костный фрагмент гребня подвздошной кости имеет губчатую структуру и благодаря этому быстрее прорастает сосудами и быстрее прирастает.
В дальнейшем проводят антибактериальную и инфузионно-трансфузионную терапию, местное лечение ран, дренажи удаляют на 2-3 сутки после операции, рану на бедре ведут открытым путем с применением водорастворимых мазей, ультразвуковой кавитацией раны с антибиотиками, применяют ГБО-терапию. После заживления ран в подвздошной и подмышечной области, стабилизации общего состояния и показателей гомеостаза, полного очищения раны на бедре, не ранее 4 недель после первой операции (срок, необходимый для васкуляризации заготовленного трансплантата) приступают ко второму этапу пластического замещения дефекта тканей бедра.
Начинают второй этап с тщательного туалета раны на бедре, удаления патологических (избыточных) грануляций, многократного промывания раневой полости антисептиками со сменой инструментария и перчаток, линейным доступом в проекции бедренного сосудистого пучка выделяют ветви глубокой бедренной артерии и берут их на держалки, раны временно тампонируют салфетками с антисептиком.
В подмышечной области фигурным разрезом рассекают мягкие ткани, выделяют подлопаточную артерию и ее ветви. Выполняют мобилизацию торакодорсальной артерии до места ее впадения в торакодорсальную мышцу, в которой прощупывают заготовленный фрагмент гребня подвздошной кости. После чего, сохраняя сосудистое снабжение данного участка мышцы, формируют торакодорсальный кожно-мышечно-костный трансплантат, в который предварительно был внедрен костный фрагмент, за счет чего появилась возможность сформировать кожно-мышечно-костный лоскут на питающих сосудах, по размерам соответствующий дефекту мягких тканей и кости бедра. Торакодорсальная артерия перевязывается у ее устья, сформированный сложный трансплантат полностью мобилизуют. Гемостаз в ране. Дренирование раны по Редону. Лоскут отсечен, культя торакодорсальной артерии прошита и перевязана. Послойное ушивание раны. После взятия трансплантата в подмышечной области не происходит каких-либо нарушений (например, нет мышечной слабости).
Лоскут переносят в зону дефекта бедра, костный фрагмент помещают в костную полость и плотно внедряют в бедренную кость, мягкотканный лоскут фиксируют наводящими швами к краям дефекта бедра. Далее выполняют микрососудистый анастамоз артерии и вены трансплантата по типу конец в конец с ветвями глубокой бедренной артерии и вены. Восстановлен кровоток в лоскуте, анастамозы герметичны и проходимы. Торакодорсальная мышца порозовела и потеплела. Гемостаз в ране. Дренирование раны по Редону. Рана ушита наглухо. Асептические повязки.
В течение 2-3 недель после операции проводят интенсивную терапию и местное лечение ран, дренажи удаляют на 2-3 сутки. Швы снимают через 3 недели после заживления ран. Консолидацию бедренной кости контролируют рентгенологически раз в месяц, после сращения бедренной кости аппарат или другую внешнюю иммобилизацию снимают, назначают реабилитационное лечение в течение 3-4 недель и выписывают больного.
Основная группа - 3 человека - оперирована по заявляемому способу. Контрольная группа - 12 человек - оперирована по известному способу. Сроки наблюдения после операции составили от 1 до 5 лет. У 3-х пациентов основной группы получен хороший результат - нет боли и хромоты, ходят без помощи костылей и трости. У 7 больных, оперированных по известному способу, сохранялись укорочение конечности, хромота, 4 пациента постоянно пользуются костылями или тростью.
Примеры подтверждают реализацию заявленного способа хирургической коррекции обширных огнестрельных дефектов мягких тканей и бедренной кости префабрицированным трансплантатом.
Пример 1. Рядовой С., 1983 г.р., 26.03.03 г. в Чеченской республике получил тяжелое минно-взрывное ранение головы, конечностей. На этапах медицинской эвакуации выполнена первичная хирургическая обработка огнестрельных ран мягких тканей головы, перелома нижней трети правого бедра и коленного сустава. В госпитале 28.03.03 г. выполнен внеочаговый чрескостный компрессионно-дистракционный остеосинтез в аппарате внешней фиксации правого бедра и голени спицестержневыми аппаратами. Проходил этапное лечение, послеоперационное течение осложнилось образованием обширной гранулирующей раны нижней трети правого бедра и коленного сустава. 04.06.03 г. выполнена операция - пластика дефекта мягких тканей бедра несвободным кожно-мышечным лоскутом с внутренней поверхности правого бедра. Лоскут не прижился. 26.06.03 г. переведен в 32 ЦВМКГ. 10.07.03 г. выполнена краевая резекция проксимального эпифиза большеберцовой кости, выполнена префабрикация торакодорсального лоскута путем пересадки в толщу торакодорсальной мышцы свободного некровоснабжаемого фрагмента гребня подвздошной кости. 15.08.03 г. выполнена операция некрэктомия мягких тканей в нижней трети правого бедра с замещением дефекта свободным кожно-мышечным торакодорсальным лоскутом на питающей сосудистой ножке с префабрицированным фрагментом гребня подвздошной кости. Раны зажили 12.03.04 г. произведен демонтаж аппарата внешней фиксации с бедра и голени, после проведения восстановительного лечения признан не годным к военной службе и выписан по месту жительства.
Пример 2. Больной капитан Ч., 1972 года рождения. Диагноз: Последствие огнестрельного ранения правого бедра, огнестрельного перелома бедренной кости с обширным первичным дефектом мягких тканей и четырехглавой мышцы бедра.
Когда и при каких обстоятельствах получена травма: со слов больного и согласно выписного эпикриза из ГВКГ им. Бурденко 05.01.95 г. в Чечне получил огнестрельный перелом правой бедренной кости в нижней трети с первичным дефектом мягких тканей и кости, осложнившийся формированием ложного сустава нижней трети бедренной кости. Проводилось многоэтапное лечение с применением аппарата внешней фиксации, с остеотомией и перемещением надколенника в зону ложного сустава (07.12.99 г.) с фиксацией его спицами. Послеоперационный период осложнился формированием обширной раны передней поверхности нижней трети правого бедра. Переведен в 32 ЦВМКГ, для оперативного лечения. 16.02.2000 г. выполнены некрэктомия, иссечение рубцов правого бедра, взят фрагмент гребня подвздошной кости и помещен в толщу правой торакодорсальной мышцы (префабрикация). Раны зажили первично. 14.03.2000 г. выполнен второй этап операции - пластическое замещение дефекта мягких тканей и четырехглавой мышцы бедра торакодорсальным лоскутом и костная пластика ложного сустава бедренной кости торакодорсальным лоскутом с фрагментом гребня подвздошной кости на питающих сосудах. В послеоперационном периоде лоскут прижил, ложный сустав сросся. 22.07.2000 г. аппарат был снят, проведен курс реабилитационного лечения, и раненый был выписан в часть для продолжения военной службы.
Таким образом, заявляемый способ позволяет осуществлять хирургическую коррекцию обширных огнестрельных дефектов мягких тканей и бедренной кости, меньшим количеством этапов операции, менее травматичными хирургическими вмешательствами в более короткие сроки полностью восстанавливать длину и опороспособность конечности.
Способ замещения сочетанного мягкотканного и костного дефекта бедра, заключающийся в двухэтапном проведении операции, при этом на первом этапе в подвздошной области забирают фрагмент гребня подвздошной кости - неваскуляризованный костный трансплантат - требуемого объема в зависимости от размера дефекта, и пересаживают его под торакодорсальную мышцу на любом из участков ее распространения для формирования кожно-мышечно-костного трансплантата, после заживления ран в подвздошной области и в области формирования кожно-мышечно-костного трансплантата приступают ко второму этапу проведения операции, при котором выполняют взятие васкуляризованного торакодорсального кожно-мышечно-костного трансплантата с вросшим в него костным фрагментом гребня подвздошной кости и осуществляют его одномоментную пересадку в зону дефекта бедра.