Способ панкреатодуоденальной резекции при местнораспространенном раке периампулярной области с опухолевой инвазией устья воротной вены
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к онкохирургии, и может быть использовано для хирургического лечения местнораспространенного рака периампулярной области с обширной опухолевой инвазией вен мезентерико-портальной системы. Для этого формируют прямой сплено-портальной анастомоз, после чего возобновляют магистральный кровоток по селезеночной и воротной вене. Анастомозируют культю верхней брыжеечной вены в бок селезеночной вены в условиях ее бокового отжатия после предварительной мобилизации корня брыжейки тонкой кишки. Заявленный способ позволяет выполнить адекватную реконструкцию вен мезентерикопортальной системы после их обширной резекции, во всех случаях сохранить кровоток по селезеночной вене для обеспечения физиологичной полноты портального кровотока, минимизировать риск развития венозного тромбоза в портальной системе после реконструкции вен, исключить риск развития осложнений, не связанных с манипуляциями в зоне основной операции. 2 ил.
Реферат
Предлагаемое изобретение относится к медицине, а именно к хирургии, и может быть использовано для хирургического лечения местнораспространенного рака периампулярной области с обширной опухолевой инвазией вен мезентерико-портальной системы.
Злокачественные образования периампулярной области в связи с высокой частотой местного распространения опухоли характеризуются весьма низкой резектабельностью - порядка 16-20%. Это в значительной степени обусловлено сравнительно поздним появлением симптомов, скудным проявлением со стороны лабораторных показателей и трудностью диагностической интерпретации начальных изменений в головке поджелудочной железы. При этом, несмотря на совершенствование современных диагностических методов визуализации очаговых образований, иммунологического и генетического методов скрининга, частота местнораспространенного рака этой локализации достигает 47,6%.
Радикальные операции при местнораспространенном раке периампулярной области с инвазией магистральных вен мезентерико-портальной системы выполняются крайне редко и лишь в единичных клиниках. Ограничения в операции во многом обусловлены отсутствием эффективных технологий резекции и реконструкции магистральных вен с учетом высокой вариабельности их опухолевого поражения. Эти обстоятельства в значительной мере обусловливают актуальность разработки хирургических технологий расширенной панкреатодуоденальной резекции при местнораспространенном периампулярном раке с обширной опухолевой инвазией магистральных вен мезентерико-портальной системы.
В качестве аналога взят способ реконструкции воротной вены после ее резекции в случае ее опухолевой инвазии при выполнении панкреатодуоденальной резекции (Ю.А.Нестеренко, А.В.Приказчиков, Современные тенденции хирургического лечения больных раком поджелудочной железы // Анналы хирургической гепатологии. - т.4. - № 2 - 1999. - С.13-22), который осуществляется следующим образом: при опухолевой инвазии воротной вены на уровне впадения в нее селезеночной и верхней брыжеечной вен производят перевязку селезеночной вены (без спленэктомии) в сочетании с проксимальной и дистальной резекцией пораженного сегмента воротной вены, причем реконструкцию осуществляют путем наложения анастомоза конец в конец с оставшимся сегментом воротной вены после адекватной мобилизации брыжейки ободочной кишки.
Недостатки:
а) способ не позволяет выполнить реконструкцию магистральных вен мезентерико-портальной системы при их обширной резекции;
б) предполагаемая способом перевязка селезеночной вены приводит к сокращению портального кровотока как минимум на 50%, что может привести к ишемии печеночной паренхимы и развитию печеночно-клеточной недостаточности.
в) перевязка селезеночной вены приводит к снижению линейной и объемной скорости в портальной системе, что существенно увеличивает риск тромбоза венозных анастомозов.
В качестве ближайшего аналога взят способ реконструкции воротной вены после ее резекции в случае ее опухолевой инвазии при выполнении панкреатодуоденальной резекции (Ю.А.Нестеренко, А.В.Приказчиков, Современные тенденции хирургического лечения больных раком поджелудочной железы // Анналы хирургической гепатологии т.4. № 2 - 1999. - С.13-22), который осуществляется следующим образом: при опухолевой инвазии воротной вены на уровне впадения в нее селезеночной и верхней брыжеечной вен производят перевязку селезеночной вены (без спленэктомии) в сочетании с проксимальной и дистальной резекцией пораженного сегмента воротной вены, причем реконструкцию осуществляют за счет аутовенозного трансплантата из подвздошной вены.
Недостатки:
а) перевязка селезеночной вены приводит к сокращению портального кровотока как минимум на 50%, что обусловливает развитие ишемии печеночной паренхимы, печеночно-клеточной недостаточности;
б) перевязка селезеночной вены приводит к снижению линейной и объемной скорости в портальной системе, что влечет за собой венозный тромбоз в зоне анастомоза;
в) забор аутовенозного кондуита из подвздошной вены существенно увеличивает длительность и травматичность операции, величину операционной кровопотери, требует расширения операционного доступа и обязательной реконструкции подвздошной вены, сопровождается риском тяжелых тромботических осложнений в этом венозном бассейне (илеофеморальный тромбоз, синдром нижней полой вены, тромбоэмболия легочной артерии);
г) при использовании аутовены часто возникает проблема несоответствия диаметров кондуита и культей резецированных вен.
Задачи:
1) разработать способ панкреатодуоденальной резекции при местнораспространенном периампулярном раке, предусматривающий адекватную реконструкцию вен мезентерикопортальной системы после их обширной резекции;
2) сохранить кровоток по селезеночной вене для обеспечения физиологичной полноты портального кровотока;
3) минимизировать риск развития венозного тромбоза в портальной системе после реконструкции вен;
4) исключить риск развития осложнений, не связанных с манипуляциями в зоне основной операции.
Для решения поставленной задачи после циркулярной резекции конечных отделов верхней брыжеечной и селезеночной вен и начального отдела воротной вены единым блоком с панкреатодуоденальным комплексом выполняется их пластика, отличающаяся тем, что реконструкцию вен мезентерико-портальной системы осуществляют путем формирования прямого сплено-портального анастомоза, после чего возобновляют магистральный кровоток по селезеночной и воротной вене, и анастомозируют культю верхней брыжеечной вены в бок селезеночной вены в условиях ее бокового отжатия после предварительной мобилизации корня брыжейки тонкой кишки.
По отношению к ближайшему аналогу заявляемый способ имеет следующий технический результат. Предлагаемый способ панкреатодуоденальной резекции при местнораспространенном периампулярном раке позволяет выполнить адекватную реконструкцию вен мезентерико-портальной системы после их обширной резекции, во всех случаях сохранить кровоток по селезеночной вене для обеспечения физиологичной полноты портального кровотока, минимизировать риск развития венозного тромбоза в портальной системе после реконструкции вен, исключить риск развития осложнений, не связанных с манипуляциями в зоне основной операции.
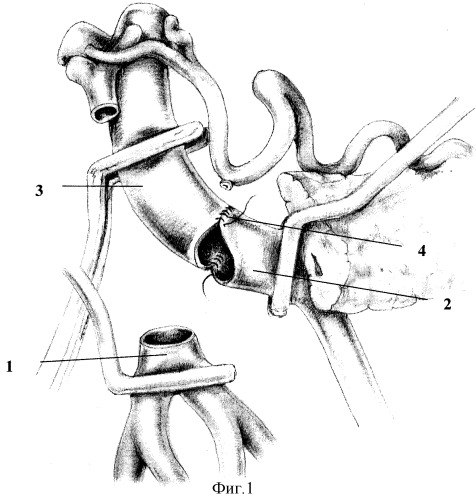
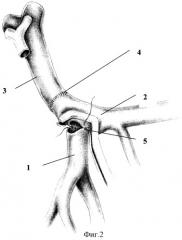
Способ поясняется фиг.1-2, где 1 - правая верхняя брыжеечная вена; 2 - селезеночная вена; 3 - воротная вена; 4 - анастомоз между воротной веной и селезеночной веной; 5 - анастомоз между верхней брыжеечной и селезеночной веной.
Способ осуществляют следующим образом. Выполняют расширенную тотальную срединную лапаротомию с аппаратной коррекцией доступа. В процессе традиционной мобилизации панкреатодуоденального комплекса производят интраоперационное исследование, в ходе которого уточняют размеры и локализацию опухоли, наличие и протяженность опухолевой инвазии магистральных вен мезентерико-портальной системы и их индивидуальные анатомические особенности. Мобилизуют свободные от опухолевой инвазии сегменты воротной, верхней брыжеечной и селезеночной вены и выполняют их полное пережатие. После этого выполняют циркулярную резекцию конечных отделов верхней брыжеечной (1) и селезеночной вен (2) и начального отдела воротной вены (3) единым блоком с панкреатодуоденальным комплексом. Далее выполняют реконструкцию магистральных вен мезентерико-портальной системы путем формирования прямого сплено-портального анастомоза (4), зажимы с воротной и селезеночной вен снимают, после чего возобновляется магистральный кровоток по селезеночной и воротной вене (фиг.1). Далее анастомозируют культю верхней брыжеечной вены в бок селезеночной вены (5) в условиях ее бокового отжатия после предварительной мобилизации корня брыжейки тонкой кишки (фиг.2).
После этого выполняют реконструкцию пищеварительного тракта по одному из доступных способов с формированием панкреато-энтеро-, гастро-энтеро- и холедохо-энтероанастомозов.
Заявляемый способ хирургического лечения местнораспространенного периампулярного рака поджелудочной железы с обширной опухолевой инвазией магистральных вен мезентерико-портальной системы апробирован у 8 больных. При этом всем больным выполнена расширенная пилоросохраняющая панкреатодуоденальная резекция. Госпитальной летальности не было. Осложненное течение раннего послеоперационного периода наблюдалось в 13,7% случаев, причем тромботических осложнений в данной группе больных не было.
Возможность практического использования заявляемого способа иллюстрируется примером его выполнения в клинической практике.
Пример 1. Больной В., 62 лет, поступил в клинику с диагнозом: местнораспространенный рак головки поджелудочной железы с инвазией устья воротной вены. По данным инструментального обследования данных за наличие отдаленных метастазов не получено. Выполнена операция: расширенная пилоросохраняющая панкреатодуоденальная резекция, резекция устья воротной вены единым блоком с опухолью, лимфаденэктомия. Осуществлена реконструкция магистральных вен мезентерико-портальной системы заявляемым способом. Реконструкция желудочно-кишечного тракта осуществлена формированием конце-петлевого панкреатоэнтероанастомоза, гастроэнтероанастомоза, холедохо-энтероанастомоза «конец-в-бок» и энтеро-энтероанастомоза «конец-в-бок» на одной петле. Послеоперационный период протекал без осложнений. Больной выписан из клиники в относительно удовлетворительном состоянии на 17-е сутки после операции. После операции больной неоднократно обследован. Через 3 года после операции состояние удовлетворительное, данных за рецидив заболевания не выявлено. Проходимость реконструированных вен мезентерико-портальной системы удовлетворительная.
Таким образом, применение заявляемого способа позволяет выполнить радикальную операцию у больных с местнораспространенным периампулярным раком поджелудочной железы с обширной инвазией устья воротной вены, осуществить адекватную и наиболее физиологичную реконструкцию резецированных сосудов.
Социально-экономическое значение: разработанный способ позволяет значительно повысить операбельность и отдаленную выживаемость больных местнораспространенным периампулярным раком, улучшить непосредственные и отдаленные результаты радикального хирургического лечения периампулярных опухолей с инвазией устья воротной вены.
Способ панкреатодуоденальной резекции при местнораспространенном раке периампулярной области с опухолевой инвазией устья воротной вены, включающий циркулярную резекцию конечных отделов верхней брыжеечной и селезеночной вен и начального отдела воротной вены единым блоком с панкреатодуоденальным комплексом с последующей их пластикой и реконструкцией пищеварительного тракта, отличающийся тем, что реконструкцию вен мезентерико-портальной системы осуществляют путем формирования прямого сплено-портального анастомоза, после чего возобновляют магистральный кровоток по селезеночной и воротной вене и анастомозируют культю верхней брыжеечной вены в бок селезеночной вены в условиях ее бокового отжатия после предварительной мобилизации корня брыжейки тонкой кишки.