Способ лечения деструктивного туберкулеза легких
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к фтизиохирургии и может быть использовано при хирургическом лечении деструктивного туберкулеза с локализацией каверн в верхней доле и шестом сегменте легкого. Для этого производят остеопластическую торакопластику, при которой дополнительно резицируют задний отрезок шестого ребра. Способ позволяет повысить эффективность лечения данной категории больных за счет увеличения объема экстраплеврального пневмолиза и полного коллабирования верхней доли и шестого сегмента легкого. 4 ил., 2 табл.
Реферат
Изобретение относится к медицине, а именно к фтизиохирургии.
Произошедшее с середины 90-х годов прошлого столетия резкое ухудшение эпидемиологической обстановки и появление значительного числа больных нестабилизированными распространенными формами деструктивного туберкулеза легких в условиях лекарственной устойчивости возбудителя требуют пересмотра прежней системы излечения лиц с впервые и повторно регистрируемыми деструктивными и бациллярными формами. Так, при наличии множественной лекарственной устойчивости (МЛУ) эффективность лечения данной категории больных на этапе химиотерапии колеблется от 11 до 43%, а при наличии МЛУ и к препаратам резервного ряда закрытия полостей распада не достигается вообще [1, 2].
Низкая эффективность химиотерапии при большом распространении деструктивного процесса подтверждает положение о ведущей роли хирургических методов в излечении этого тяжелого, эпидемиологически опасного контингента больных. Применение одних лишь резекционных вмешательств ограничивает возможности излечения данной категории больных, так как сопряжено с высоким процентом послеоперационных плевро-легочных осложнений (от 17 до 26%) и летальности (от 6 до 40%) [3, 4]. Поэтому многим таким больным фтизиохирурги отказывают в операции.
С целью расширения показаний хирургической помощи больным с распространенными деструктивными формами туберкулеза легких в хирургической клинике ФГУ Новосибирского научно-исследовательского института туберкулеза Росздрава применяют операцию остеопластической торакопластики по V.Bjork, выполняющуюся в четырех- и пятиреберном вариантах. Основой лечебного действия этого вмешательства является необратимый селективный концентрический коллапс верхних отделов легкого, достигаемый путем пересечения небольших отрезков верхних IV-V ребер у позвоночника, экстраплевральным пневмолизом и прочной фиксацией ребер в новом положении [5, 6]. Однако четырехреберная остеопластическая торакопластика выполняется при распространенных формах деструктивного туберкулеза легких при наличии каверн только в верхней доле легкого, пятиреберная - при кавернозном поражении верхней доли и части шестого сегмента, что не позволяет добиться полного коллапса шестого сегмента легкого при поликавернозных процессах в верхней доле и шестом сегменте.
Предлагаемый способ лечения деструктивного туберкулеза легких, заключающийся в дополнительном удалении заднего отрезка шестого ребра и увеличении объема экстраплеврального пневмолиза при выполнении остеопластической торакопластики, позволяет усилить коллапс пораженного шестого сегмента легкого и повысить эффективность лечения больных распространенными формами деструктивного туберкулеза легких. Данный вариант остеопластической торакопластики малотравматичен, незначительно отражается на дыхательной функции, не требует применения у больных давящей повязки и обеспечивает максимальное сохранение полноценных отделов легкого.
Способ осуществляется следующим образом. Операция шестиреберной остеопластической торакопластики производится под эндотрахеальным наркозом в положении больного лежа на животе. Из паравертебрального доступа обнажаются задние отрезки верхних шести ребер. Поднадкостнично резецируется задний участок III ребра на протяжении 3 см и через его ложе приступают к экстраплевральному пневмолизу. Начинать отслойку удобнее с помощью зонда Кохера, используя в последующем тупфер или палец. После отслойки легкого до позвоночника и от II ребра, последнее резецируется поднадкостнично на протяжении 1 см. Межреберный пучок и надкостница прилежащих ребер пересекаются между лигатурами. Концы пересеченного межреберья на держалках отводятся в сторону. Далее, таким же образом резецируются задние участки IV ребра (3 см) и V ребра (6 см) с последующим пересечением между лигатурами межреберных промежутков. После этого доступ в грудную полость становится более широким, что облегчает выполнение пневмолиза, который осуществляется в следующих пределах: спереди до II ребра, латерально - до III, сзади - до VII межреберья, медиально - от средостения до уровня VI грудного позвонка. Сформированная экстраплевральная полость с целью гемостаза временно туго заполняется марлевыми тампонами. После этого I ребро поднадкостнично пересекается у позвоночника, а VI ребро резецируется на протяжении 6 см. Верхушка легкого фиксируется хромированным кетгутом у позвоночника на уровне V межреберья (пневмопексия). С этой целью париетальная плевра над опущенной верхушкой максимально собирается в складку, перевязывается нитью кетгута и, подтянутая к позвоночнику, закрепляется путем подшивания П-образным швом к тканям указанного межреберья.
Для завершения операции производится фиксация верхних четырех ребер толстым капроном или лавсаном. Для этого в концах вышеуказанных резецированных ребер на расстоянии 1 см от края делается отверстие с помощью шила или специального перфоратора. Один конец нити с помощью иглы проводится в это отверстие, другой - вокруг оголенного участка VII ребра. Ассистент последовательно подтягивает концы IV, III, II ребер под внутреннюю поверхность пятого ребра, а хирург завязывает узлы. Таким образом формируется так называемый «блок» остеопластической торакопластики.
I ребро после дополнительной мобилизации, достигаемой отслойкой надкостницы от его верхней поверхности до бугорка Лисфранка, подводится и фиксируется к поперечному отростку VI позвонка, по возможности ближе к его телу или к «блоку». В случае анатомически короткого I ребра и невозможности его фиксации к поперечному отростку позвонка оно удаляется полностью.
Через VI межреберье, на расстоянии 8-10 см от позвоночника, через прокол в коже в экстраплевральную полость вводится силиконовый дренаж. После заключительного гемостаза в полость и на раневую поверхность засыпается порошок антибиотика. Рана послойно зашивается. Дренаж подключается к активной аспирации через банку Боброва с разрежением 14-18 см водного столба. Дренаж удаляется после прекращения экссудации, т.е. через 3-4 суток. На следующий день после операции накладывается фиксирующая повязка, которую сохраняют до снятия швов.
Пример. Больной К., 26 лет, временно не работающий, житель Новосибирской области. История болезни №181.
Туберкулез выявлен при обращении за медпомощью к врачу в марте 2004 года. С 22.03.04 находился на стационарном лечении во 2 туберкулезном легочном отделении ННИИТа по поводу инфильтративного туберкулеза верхней доли левого легкого в фазе распада и обсеменения, прогрессирующее течение. МБТ + Первичная МЛУ.
В результате лечения в течение 4,5 месяцев купированы симптомы интоксикации - нормализовалась температура тела, уменьшился кашель, но продолжали сохраняться поликавернозные изменения в верхней доле и шестом сегменте левого легкого, а также массивное бактериовыделение МЛУ штаммами МБТ, определяемое методами микроскопии и посева. 03.08.2004 больной был переведен для оперативного лечения в хирургическую клинику Новосибирского НИИ туберкулеза.
При поступлении больной предъявлял жалобы на кашель с мокротой, одышку при физической нагрузке. Аускультативно справа дыхание везикулярное, слева на фоне жесткого дыхания единичные влажные среднепузырчатые хрипы. Температура тела нормальная. Артериальное давление 120/80 мм рт.ст. Частота дыхательных движений 20 в минуту.
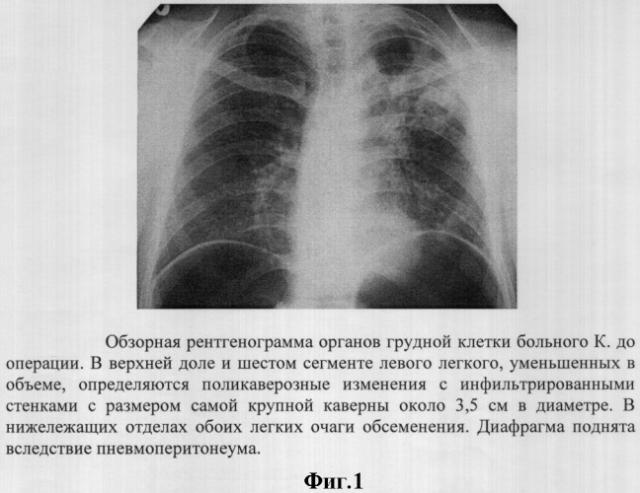
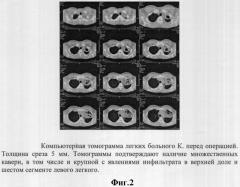
Рентгенологически (фиг.1 и 2) верхняя доля уменьшена в размерах за счет ателектаза первого сегмента. Легочная ткань в этой зоне и в шестом сегменте уплотнена и имеет множественные полости распада мелких и средних размеров (наибольшая 3,5 см в диаметре) с толстыми стенками и многочисленными разнокалиберными очагами вокруг. Полиморфные очаги разных размеров также определяются и в остальных отделах обоих легких.
При проведении фибробронхоскопии определяется двусторонний катаральный эндобронхит 0-I ст., дренажный гнойный эндобронхит левого верхнедолевого бронха II ст.
Спирография: Структура общей емкости легких изменена за счет умеренного снижения ЖЕЛ (79%). Аэродинамическое сопротивление, удельная проводимость дыхательных путей в пределах нормы.
Электрокардиография: Сердечный ритм - синусовая аритмия с ЧСС 67-85 ударов в 1 минуту. Признаки нарушения внутрижелудочковой проводимости. Умеренные изменения миокарда.
Общий анализ крови: Er - 5,86*1012/л, Hb - 157 г/л, СОЭ - 7 мм/ч, L - 10,7*109/л, Э - 1%, П - 3%, С - 59%, Л - 32%, М - 5%.
При бактериоскопии мазка мокроты обнаружены кислотоустойчивые микобактерии от 1 до 10 на одно поле зрения. В посевах мокроты на МБТ отмечается рост 100-200 колоний. Отмечается лекарственная устойчивость к стрептомицину, изониазиду, рифампицину, рифабутину.
Диагноз: Фиброзно-кавернозный туберкулез левого легкого. Прогрессирующее течение. МБТ + Первичная МЛУ. Хронический вирусный гепатит В минимальной активности воспаления. ДН II ст.
Учитывая большую распространенность процесса слева (поражена верхняя доля и шестой сегмент), его нестабильность, на расширенном консилиуме врачей и научных сотрудников ННИИТа было решено выполнить больному шестиреберную остеопластическую торакопластику слева, которая была произведена 03.08.2004 г. Операционная кровопотеря 550 мл, длительность операции 2 часа 20 мин. Во время операции I ребро было удалено полностью.
Течение послеоперационного периода гладкое. Дренажи удалены на 10 сутки.
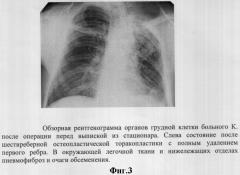
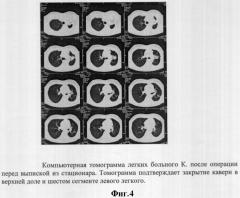
Больной через 13 дней после операции был переведен во 2 туберкулезное легочное отделение института, где ему была продолжена противотуберкулезная терапия в течение 7 месяцев. Перед выпиской был проведен рентгенконтроль (фиг.3 и 4) - деструктивные изменения в коллабированном легком не определялись. Бактериовыделение прекратилось. Полный клинический эффект.
Итог. Шестиреберная остеопластическая торакопластика слева применена у больного с распространенным прогрессирующим фиброзно-кавернозным туберкулезом легких с массивным бактериовыделением и МЛУ в том числе к препаратам резервного ряда, у которого длительное консервативное лечение оказалось малоэффективным. Выписан из стационара с достижением полного клинического эффекта - прекратилось бактериовыделение и ликвидированы деструктивные изменения.
Способ лечения деструктивного туберкулеза легких путем дополнительного удаления заднего отрезка шестого ребра и увеличения объема экстраплеврального пневмолиза при выполнении остеопластической торакопластики был применен у 9 больных деструктивным МЛУ туберкулезом легких: с удалением I ребра - у 3 человек и без него - у 6. На фоне МЛУ проводимая химиотерапия у всех этих больных, несмотря на регулярное лечение 4-5 противотуберкулезными препаратами с учетом чувствительности, не дала должного эффекта. У всех больных сформировался фиброзно-кавернозный туберкулез с нестабилизированным течением и массивным бактериовыделением при поликавернозном поражении верхней доли и шестого сегмента легкого.
Эффективность лечения оценивалась нами на основе рентгенологической и бактериологической динамики.
Операционные осложнения при выполнении шестиреберной остеопластической торакопластики допущены не были. Послеоперационные осложнения не возникали.
Из 9 больных-бактериовыделителей в основной группе у 8 пациентов применение шестиреберной остеопластической торакопластики позволило добиться прекращения бактериовыделения, причем у 6 - в течение первых трех месяцев (таблица 1).
| Таблица 1Частота и сроки прекращения бактериовыделения после шестиреберной остеопластической торакопластики | ||||||
| Количество бактерио-выделителей | Из них прекратило выделять МВТ | |||||
| Всего | В том числе в сроки (месяцы) | |||||
| 1 | 2 | 3 | более 3 | |||
| Абс.чис. | 9 | 8 | 0 | 5 | 1 | 2 |
| % | 100 | 88,9 | 0 | 55,6 | 11,1 | 22,2 |
Закрытие каверн вследствие коллапса шестиреберной остеопластической торакопластики наблюдалось у 7 больных, причем в течение первых трех месяцев (таблица 2).
| Таблица 2Частота и сроки закрытия каверн после шестиреберной остеопластической торакопластики у наблюдаемых больных | ||||||
| Количество больных | Из них наблюдалось закрытие каверн | |||||
| Всего | В том числе в сроки (месяцы) | |||||
| 1 | 2 | 3 | более 3 | |||
| Абс.чис. | 9 | 7 | 1 | 5 | 1 | 0 |
| % | 100 | 77,8 | 11,1 | 44,4 | 11,1 | 0 |
Таким образом, применение шестиреберной остеопластической торакопластики как самостоятельного вмешательства позволило добиться значительного улучшения у 7 пациентов. У остальных 2 больных сохранялись деструктивные изменения после операции, но коллабирующий эффект предлагаемого вмешательства вызвал благоприятные сдвиги в течении туберкулезного процесса: уменьшились каверны в размерах, отмечалось стихание явлений инфильтрации, у одного больного прекратилось бактериовыделение, у другого расценивалось как олигобациллярность. Благодаря этому, им далее были выполнены дополнительные резекционные вмешательства, позволившие ликвидировать деструктивные изменения и также добиться значительного улучшения на госпитальном этапе.
После выписки все больные продолжили получать специфическую химиотерапию в течение 12-18 месяцев. Через два года после операции проведено клиническое обследование всех 9 больных. У всех оперированных лиц было достигнуто бактериологическое благополучие, отсутствовали рентгенологические данные о наличии деструктивных изменений и обострения туберкулезного процесса.
Заключение. Способ лечения деструктивного туберкулеза легких, включающий остеопластическую торакопластику с дополнительным удалением заднего отрезка шестого ребра и увеличением объема экстраплеврального пневмолиза, позволяет усилить коллапс пораженного шестого сегмента и повысить эффективность лечения больных распространенными формами туберкулеза легких.
Источники информации
1. Нарышкина С.Л. Полирезистентный туберкулез: клинические особенности / С.Л.Нарышкина, В.А.Поташова // Проблемы инфекционной патологии в регионах Сибири, Дальнего Востока и Крайнего Севера: Сб. тез. второй междун. конф. - Новосибирск, 2002. - С.205.
2. Мишин В.Ю. Течение и эффективность лечения туберкулеза легких с множественной лекарственной резистентностью микобактерий туберкулеза к основным и резервным препаратам / В.Ю.Мишин, А.Н.Наумова // Проблемы туберкулеза и современные пути их решения: Сб. тезисов юбилейной конф. фтизиатров. - Томск, 2004. - С.92-93.
3. Шайхаев А.Я. Эффективность хирургического лечения больных туберкулезом легких при полирезистентности возбудителя / А.Я.Шайхаев, В.Н.Наумов // Проблемы туберкулеза. - 2000. - №4. - С.24-26.
4. Solovic I., et al. The role of sugery in the treatment of pulmonary tuberculosis in Slovakia // The International Journal of Tuberculosis and Lung Disease. - 2001. - Vol.5, №11. - P.263.
5. Андренко А.А. Остеопластическая торакопластика в хирургии распространенного и осложненного фиброзно-кавернозного туберкулеза легких / А.А.Андренко, В.А.Краснов, Н.Г.Грищенко и др. // 3-я Московская Международная конференция по торакальной хирургии: Мат. Конф. - М., 2005. - С.154-157.
6. Белявский В.Е. Остеопластическая торакопластика в комплексном лечении больных деструктивным туберкулезом легких: Автореф. дис. канд. мед. наук. - Новосибирск, 1979. - 26 с.
Способ лечения деструктивного туберкулеза верхней доли и шестого сегмента легкого путем применения остеопластической торакопластики, отличающийся тем, что дополнительно удаляют задний отрезок шестого ребра и увеличивают объем экстраплеврального пневмолиза.