Способ мочеточниково-кишечного анастомоза
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к онкоурологии, и может быть использовано для формирования мочеточниково-кишечного анастомоза при кишечной пластике после цистэктомии, например у больных раком мочевого пузыря. Для формирования мочеточниково-кишечного анастомоза используют дефект в стенке кишки, образованный на месте удаленного червеобразного отростка. Для чего на купол слепой кишки вокруг основания червеобразного отростка накладывают шесть узловых серозно-мышечных швов. Рассекают циркулярно серозно-мышечный слой червеобразного отростка у его основания, а его слизистую оболочку пересекают на расстоянии 2,5-3 см от купола слепой кишки. Мочеточниковый катетер с фиксированным на нем мочеточником вводят в кишку через отверстие в цилиндре, образованное сохраненной слизистой оболочкой червеобразного отростка. При этом катетер вводят до уровня соприкосновения мочеточника с сохраненной слизистой оболочкой червеобразного отростка. Фиксируют сохраненную слизистую оболочку червеобразного отростка к мочеточниковому катетеру при помощи лигатуры из рассасывающегося материала. Тракцией за мочеточниковый катетер инвагинируют вначале слизистую оболочку, а затем и все слои стенки слепой кишки в ее просвет до уровня ранее наложенных серозно-мышечных швов. После чего прошивают лигатурами ранее наложенных серозно-мышечных швов мышечный слой мочеточника на уровне стенки слепой кишки и завязывают лигатуры. В частном случае узловые швы на купол слепой кишки накладывают вокруг основания червеобразного отростка, отступив на 2,5-3 см от червеобразного отростка, на равном расстоянии друг от друга. При этом лигатуры швов не завязывают, а берут в зажимы-держалки. Способ позволяет обеспечить равномерное и плотное сопоставление сращиваемых однородных поверхностей при формировании мочеточниково-кишечного анастомоза, уменьшение возможности травматизации мочеточника за счет упрощения техники его инвагинации в просвет кишки. 1 з.п. ф-лы, 8 ил.
Реферат
Изобретение относится к медицине, онкоурологии, может быть использовано для формирования мочеточниково-кишечного анастомоза при кишечной пластике после цистэктомии, например у больных раком мочевого пузыря.
При формировании мочеточниково-кишечного анастомоза необходимо обеспечить его надежность и антирефлюксные свойства. В большинстве случаев это достигается путем формирования тоннеля в стенке кишки и проведения мочеточника в просвет кишки через сформированный тоннель. Однако при этом возникает целый ряд сложностей, связанных с необходимостью обеспечения равномерного плотного облегания стенки мочеточника тканями сформированного тоннеля, а также с необходимостью уменьшения травматизации мочеточника при его проведении через сформированный тоннель.
Известен способ формирования уретеросигмоанастомоза [Пат. 2183425 Россия, МПК А61В 17/00, А61В 17/11. Способ формирования уретеросигмоанастомоза / Б.К.Комяков (RU), С.И.Горелов (RU), А.И.Новиков (RU), А.И.Горелов (RU), Б.Г.Гулиев (RU), А.В.Сергеев (RU), В.А.Фадеев (RU), О.Ф.Каган (RU), А.М.Гранов (RU); Центральная медико-санитарная часть 122 (RU), Центральный научно-исследовательский рентгено-радиологический институт (RU). - № 2001120886/14; Заявл. 26.07.01; Опубл. 20.06.02], при котором рассекают кишку в ректосигмоидном отделе по противобрыжеечному краю. Создают тоннель для имплантации мочеточника с формированием ректосигмоидного резервуара. Тоннель создают экстрамурально. Формируют заднюю стенку резервуара наложением серо-серозных швов. На созданную стенку помещают мочеточники навстречу друг другу. Фиксируют мочеточники к стенке кишки. Сшивают края кишки между собой. Способ позволяет повысить антирефлюксную защиту, снизить риск стриктуры мочеточников.
Недостатком данного способа является невысокая надежность формируемого анастомоза ввиду того, что большая площадь соприкосновения срастаемых поверхностей обеспечивается слизистой оболочкой кишки. Воспалительные процессы в слизистой оболочке, нарушение ее кровоснабжения при формировании анастомоза могут привести к развитию некроза слизистой оболочки, что увеличивает риск развития несостоятельности швов анастомоза в ближайшем послеоперационном периоде, а в последующем могут привести к развитию стриктуры анастомоза. Кроме того, формирование анастомоза предусматривает формирование экстрамурального тоннеля, то есть расслоение стенки кишки, что технически не всегда легко. Создание тоннеля только из слизистой оболочки не может предотвратить развитие в последующем рефлюкса из кишечного резервуара в мочеточник.
Известен способ формирования мочеточниково-кишечного анастомоза [Пат. 2229853 Россия, МПК А61В 17/00. Способ мочеточниково-кишечного анастомоза / В.А.Атдуев (RU), В.А.Овчинников (RU), А.А.Сеничев (RU), Н.П.Шачкова (RU), А.И.Абелевич (RU); ГУ Нижегородская государственная медицинская академия (RU). - № 2002133178/14; Заявл. 09.12.02; Опубл. 10.06.04], включающий формирование отверстия в стенке кишки, сопоставимого с наружным диаметром мочеточника и наложение анастомоза, отличающийся тем, что предварительно рассекают дистальную часть мочеточника по малососудистой поверхности, сформированный конец мочеточника прошивают лигатурами, одна из которых расположена в центре, две другие - по углам края мочеточника, лигатуры проводят в отверстие кишки и прошивают изнутри наружу на определенном расстоянии от края отверстия кишки натягивая за лигатуры, в просвет кишки погружают дистальную часть мочеточника, концы лигатур попарно завязывают, образуя первый ряд швов анастомоза, второй формируют между адвентициальным слоем мочеточника и серозным слоем кишки.
Недостатком данного способа является небольшая площадь соприкосновения срастаемых поверхностей, равная толщине стенки кишки, что снижает надежность формируемого мочеточниково-кишечного анастомоза, а также не предотвращает возникновение рефлюкса из кишки в мочеточник. Кроме того, способ предусматривает использование большого количества швов, в результате чего может возникнуть нарушение кровоснабжения в стенках анастомозируемых органов и привести к развитию несостоятельности швов анастомоза.
Известен способ мочеточниково-кишечного анастомоза [Васильченко М.И., Сергиенко И.О., Беляев Л.Б., Загарова В.И., Пролетарский А.В. Новые варианты интестинальной пластики мочевого пузыря в эксперименте // Урология. - 2001. - №5. - С.7-12], при котором «мочеточники интубировали и имплантировали выше сформированного клапана по антирефлюксной методике путем отсепаровки и удаления серозно-мышечного слоя в форме прямоугольника размером 0,6×3,0 см. Мобилизованный мочеточник фиксировали единичными узловыми швами к проксимальному краю площадки на удалении 1,5 см от их свободного конца, конец мочеточника анастомозировали однорядными узловыми швами в центре площадки, на дистальный и проксимальный края подслизистой площадки накладывали инвагинационные швы, которые затягивали, одновременно погружая стенку кишки диссектором в отводящем направлении. Интубаторы выводили через «переднюю стенку» мочевого резервуара на кожу».
Недостатком данного способа является использование большого количества швов, в результате чего может возникнуть нарушение кровоснабжения в стенках анастомозируемых органов и привести к развитию несостоятельности швов анастомоза. Кроме того, выполнение операции по данному способу является технически сложным и не всегда выполнимым. Так, при отсепаровке и удалении серозно-мышечного слоя в форме прямоугольника можно нарушить целостность слизистой оболочки кишки, в результате чего уменьшится надежность формируемого анастомоза.
Известен способ пересадки мочеточника в кишку [Пат. 2263474 Россия, МПК А61В 17/00. Способ пересадки мочеточника в кишку / В.Ф.Касаткин (RU), С.В.Круглов (RU), О.И.Глушкова (RU), Ю.А.Геворкян (RU), А.Ю.Максимов (RU), М.А.Кожушко (RU), В.В.Попроцкий (RU), Н.Б.Чижиков (RU); Ростовский научно-исследовательский онкологический институт МЗ РФ (RU). - № 2003129198/14; Заявл. 02.10.03], при котором мобилизуют мочеточник. Формируют сосудистый анастомоз между дистальным концом пупочной артерии и внутренней подвздошной артерией. Для чего пересекают и перевязывают пупочную артерию проксимально у места отхождения ее от внутренней подвздошной артерии. Пересекают пупочную артерию дистально на таком уровне, чтобы длина сосудистого трансплантата позволяла переместить мочеточник на достаточное для создания уретеро-кишечного анастомоза расстояние. Реканализируют пупочную артерию. Способ позволяет сохранить адекватное кровоснабжение мочеточника.
Недостатком данного способа является техническая сложность формируемого анастомоза, предусматривающая формирование сосудистого анастомоза, что требует привлечения сосудистых хирургов. Формирование сосудистого анастомоза может привести к его тромбозу, что увеличивает риск развития несостоятельности швов мочеточниково-кишечного анастомоза.
Известен способ пересадки мочеточника в кишку [Пат. 2256410 Россия, МПК А61В 17/00. Способ пересадки мочеточника в кишку / В.Ф.Касаткин (RU), С.В.Круглов (RU), О.И.Глушкова (RU), Р.Е.Громыко (RU), А.Ю.Максимов (RU), Д.Г.Ильченко (RU), О.Я.Данильчук (RU), А.Л.Терпугов (RU); Ростовский научно-исследовательский онкологический институт МЗ РФ (RU). - №2003129280/14; Заявл. 02.10.03], при котором выделяют мочеточник вместе с фибромускулярным слоем вокруг юкставезикальной части и участком стенки мочевого пузыря вокруг устья диаметром 7-15 мм. Препарируют с помощью микрохирургической техники и сохраняют идущие к мочеточнику ветви верхней мочепузырной артерии и нервы вокруг мочеточниковой петли. Пересаживают мочеточник в кишку. Способ позволяет мобилизовать мочеточник, сохраняя естественный замыкательный аппарат, кровоснабжение и иннервацию.
Недостатком способа является необходимость сохранения участка мочевого пузыря в области устья мочеточника, что у больных раком мочевого пузыря в большинстве случаев не допустимо. Также недостатком способа является необходимость использования микрохирургической техники, что технически сложно.
Известен способ пересадки мочеточника в кишку [Пат. 2256409 Россия, МПК А61В 17/00. Способ пересадки мочеточника в кишку / В.Ф.Касаткин (RU), С.В.Круглов (RU), О.И.Глушкова (RU), Р.Е.Громыко (RU), А.Ю.Максимов (RU), Д.Г.Ильченко (RU), С.В.Санамянц (RU); Ростовский научно-исследовательский онкологический институт МЗ РФ (RU). - № 2003129197/14; Заявл. 02.10.03; Опубл. 20.07.05], при котором при мобилизации мочеточника вокруг его интравезикальной части и отверстия уретры из стенки мочевого пузыря выкраивают лоскут эллипсовидной формы, больший диаметр которого соответствует расстоянию между отверстиями мочеточника и уретры и отступая от них латерально по 2-3 мм. Меньший определяется индивидуально в зависимости от анатомического строения мочепузырного треугольника и степени поражения пузыря опухолью, но не менее 1 см. Способ пересадки мочеточника в кишку позволяет сохранить замыкательный мышечный аппарат мочеточника и уретры, повысить качество жизни и улучшить отдаленные результаты лечения пациентов.
Недостатком способа является необходимость сохранения части мочепузырного треугольника, что у больных раком мочевого пузыря в большинстве случаев не допустимо.
Известен способ пересадки мочеточника в кишку [Степанов Э.А., Сакович П.В., Курносов А.В., Абдуллаев Ф.К., Уллиев Ю.Б. Изолированный мочевой резервуар из илеоцекального сегмента // Урология и нефрология. - 1991. - № 6. - С.63-66]: «Имплантация мочеточников в восходящую часть сегмента проведена по оригинальной методике: дистальные отделы мочеточников на расстоянии 0,5-1,0 см туго перевязаны на полиэтиленовых интубаторах и имплантированы в слепую кишку через подслизистый туннель длиной около 2 см, по отхождению интубаторов сформированы губообразные анастомозы».
Недостатком данного способа является невысокая надежность формируемого анастомоза ввиду того, что большая площадь соприкосновения срастаемых поверхностей обеспечивается слизистой оболочкой кишки. Воспалительные процессы в слизистой оболочке, нарушение ее кровоснабжения при формировании анастомоза могут привести к развитию некроза слизистой оболочки, что увеличивает риск развития несостоятельности швов анастомоза в ближайшем послеоперационном периоде, а в последующем могут привести к развитию стриктуры анастомоза. Кроме того, создание тоннеля только из слизистой оболочки не может предотвратить развитие в последующем рефлюкса из кишечного резервуара в мочеточник, поскольку в большинстве случаев часть слизистой оболочки в области анастомоза некротизируется и отторгается в просвет полого органа.
Известен способ формирования анастомоза между мочеточником и кишкой по Maydl [цит. по Дзирне И.Х. Оперативная урологiя. - Петроградъ: Издательство «Практическая медицина», 1914. - 504 с.], при котором после удаления мочевого пузыря вшивают в кишку мочеточник вместе с частью мочепузырного треугольника.
Недостатком данного способа является необходимость использования части мочевого пузыря в области мочепузырного треугольника, что возможно только в том случае, если новообразование не занимает место этого треугольника.
Известен способ формирования анастомоза между мочеточником и кишкой по Chaput-Witzel [цит. по Дзирне И.Х. Оперативная урологiя. - Петроградъ: Издательство «Практическая медицина», 1914. - 504 с.], при котором заднюю половину края верхнего отрезка мочеточника немного косо 2-3-мя тонкими нитяными или кетгутовыми швами пришивают к задней внутренней стороне толстой кишки. При этом швы накладывают или через всю толщу стенок или минуя слизистую. Параллельно пришитому краю мочеточника, на 0,2-0,5 см от него, разрезают стенку кишки на протяжении 1 см. Затем нижние края обеих ран также соединяют швом - сначала сшивают слизистую оболочку, а потом накладывают шов на остальную часть стенок. Концы кишечного разреза закрывают швами. С обеих сторон самого нижнего конца мочеточника образуют с помощью пинцета складки из серозной оболочки кишки, которые соединяют над мочеточником.
Недостатком данного способа является небольшая площадь соприкосновения срастаемых поверхностей, равная толщине стенки кишки, что снижает надежность формируемого мочеточниково-кишечного анастомоза, а также не предотвращает возникновение рефлюкса из кишки в мочеточник. Кроме того, способ предусматривает использование большого количества швов, в результате чего может возникнуть нарушение кровоснабжения в стенках анастомозируемых органов и привести к развитию несостоятельности швов анастомоза.
Известен способ формирования анастомоза между мочеточником и кишкой по Тихову [цит. по Дзирне И.Х. Оперативная урологiя. - Петроградъ: Издательство «Практическая медицина», 1914. - 504 с.], при котором над мочеточником, там, где он опускается в малый таз, вскрывают брюшину. Освобождают мочеточник сначала на протяжении 3-4 см. Затем центральный конец освобожденной части его пришивают к прямой кишке в том месте, где предполагают формирование соустья, а периферическую часть перерезают и предварительно или перевязывают, или сжимают эластичной клеммой. Немного ниже швов прямую кишку вскрывают продольным разрезом на протяжении 1 см; в этот разрез вводят освобожденный от лигатуры или клемма периферический отдел мочеточника так, что последний на 1-1,5 см входит в просвет кишки. Мочеточник пришивают так: швы проводят через серозную оболочку и мышечный слой кишки, через околомочеточниковую клетчатку и мышечную оболочку мочеточника. Во время прикрепления мочеточника к кишке Тихов не пользуется мочеточниковым катетером. Брюшину, находившуюся над освобожденным отделом мочеточника, используют для того, чтобы ей покрыть отдел его, вшитый в кишку.
Недостатком данного способа является невысокая надежность анастомоза, обусловленная малой площадью соприкосновения срастаемых поверхностей, толщина которых по сути равна толщине стенки кишки.
Известен способ имплантации мочеточника в мочевой резервуар [Пат. 2170057 Россия, МПК А61В 17/00. Способ имплантации мочеточника в мочевой резервуар / А.А.Теплов (RU), И.Г.Русаков (RU); Московский научно-исследовательский онкологический институт им. П.А.Герцена (RU). - № 99111915/14; Заявл. 31.05.99; Опубл. 10.07.01], выбранный в качестве прототипа, при котором формируют тоннель из полнослойной стенки мочевого резервуара путем ее вворачивания в просвет мочевого резервуара. Формируют манжетку из дистального конца имплантируемого сегмента мочеточника путем выворачивания стенок мочеточника. Накладывают внепросветные узловые швы между стенками мочевого резервуара и мочеточника. Способ позволяет предупредить развитие пузырно-мочеточникового рефлюкса.
Недостатком данного способа является сложность обеспечения соответствия размеров формируемого тоннеля из полнослойной стенки мочевого резервуара с диаметром мочеточника. При этом формирование тоннеля более узкого, чем наружный диаметр мочеточника, угрожает развитием стриктуры анастомоза. Напротив, при формировании тоннеля с большим диаметром, чем наружный диаметр мочеточника, увеличивается риск развития несостоятельности швов анастомоза вследствие отсутствия плотного соприкосновения срастаемых поверхностей. Также недостатком данного способа является техническая сложность формирования тоннеля из полнослойной стенки мочевого пузыря путем ее вворачивания и возможность при этом травматизации мочеточника.
Изобретение решает задачу обеспечения равномерного и плотного сопоставления срастаемых однородных поверхностей при формировании мочеточниково-кишечного анастомоза, уменьшения травматизации мочеточника за счет упрощения техники его инвагинации в просвет кишки.
Поставленная задача решается тем, что для формирования мочеточниково-кишечного анастомоза используют дефект в стенке кишки, образованный на месте удаленного червеобразного отростка, для чего на купол слепой кишки, вокруг основания червеобразного отростка накладывают шесть узловых серозно-мышечных швов, рассекают циркулярно серозно-мышечный слой червеобразного отростка у его основания, а его слизистую оболочку пересекают на расстоянии 2,5-3 см от купола слепой кишки, после чего мочеточниковый катетер с фиксированным на нем мочеточником вводят в кишку через отверстие в цилиндре, образованном сохраненной слизистой оболочкой червеобразного отростка, при этом катетер вводят до уровня соприкосновения мочеточника с сохраненной слизистой оболочкой червеобразного отростка, фиксируют сохраненную слизистую оболочку червеобразного отростка к мочеточниковому катетеру при помощи лигатуры из рассасывающегося материала, тракцией за мочеточниковый катетер инвагинируют вначале слизистую оболочку, а затем и все слои стенки слепой кишки в ее просвет до уровня ранее наложенных серозно-мышечных швов, после чего прошивают лигатурами ранее наложенных серозно-мышечных швов мышечный слой мочеточника на уровне стенки слепой кишки и завязывают лигатуры. Узловые швы на купол слепой кишки накладывают вокруг основания червеобразного отростка, отступив на 2,5-3 см от червеобразного отростка, на равном расстоянии друг от друга, при этом лигатуры швов не завязывают, а берут в зажимы-держалки.
Новым в заявленном решении является то, что швы на стенку кишки накладывают до формирования тоннеля, в качестве отверстия в стенке кишки используют отверстие на месте удаленного червеобразного отростка, а также то, что сохраняют часть слизистой оболочки червеобразного отростка, которую фиксируют к мочеточниковому катетеру.
Наложение швов на стенку кишки до формирования тоннеля обеспечивает равномерное наложение швов и исключает неравномерную инвагинацию стенки кишки.
Использование в качестве отверстия в стенке кишки отверстия на месте удаленного червеобразного отростка позволяет не делать дополнительного разреза стенки кишки, что повышает надежность хирургического вмешательства.
Сохранение части слизистой оболочки червеобразного отростка и ее фиксация к мочеточниковому катетеру позволяет осуществить инвагинацию стенки кишки путем тракции за мочеточниковый катетер, что делает этот этап операции технически легким и исключает возможность повреждения мочеточника.
Сущность способа поясняется чертежами, где показано:
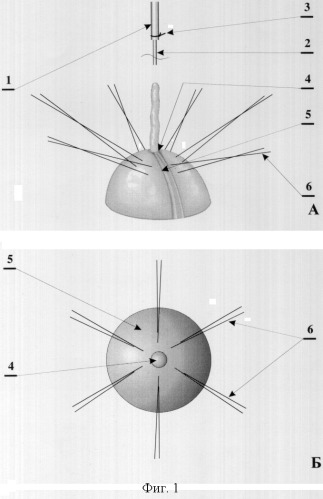
фиг.1А - фиксация мочеточника лигатурой к мочеточниковому катетеру, наложение швов на купол слепой кишки;
1 - мочеточник;
2 - мочеточниковый катетер;
3 - лигатура, которой фиксируют мочеточник к мочеточниковому катетеру;
4 - основание червеобразного отростка;
5 - купол слепой кишки;
6 - узловые серозно-мышечные швы.
фиг.1Б - наложение швов на купол слепой кишки;
4 - основание червеобразного отростка;
5 - купол слепой кишки;
6 - узловые серозно-мышечные швы;
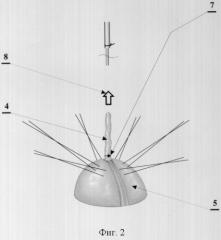
фиг.2 - рассечение серозно-мышечного слоя червеобразного отростка, тракция за верхушку червеобразного отростка;
4 - основание червеобразного отростка;
5 - купол слепой кишки;
7 - направление рассечения серозно-мышечного слоя червеобразного отростка;
8 - направление тракции червеобразного отростка;
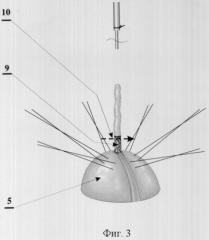
фиг.3 - натяжение пролабирующей слизистой оболочки червеобразного отростка и ее пересечение;
5 - купол слепой кишки;
9 - слизистая оболочка червеобразного отростка;
10 - направление пересечения слизистой оболочки червеобразного отростка;
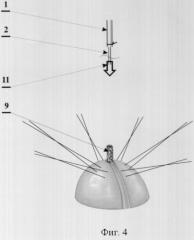
фиг.4 - введение мочеточникового катетера в отверстие цилиндра, образованного сохраненной слизистой оболочкой червеобразного отростка;
1 - мочеточник;
2 - мочеточниковый катетер;
9 - слизистая оболочка червеобразного отростка;
11 - направление введения мочеточникового катетера в отверстие цилиндра, образованного сохраненной слизистой оболочкой червеобразного отростка;
фиг.5 - фиксация сохраненной слизистой оболочки червеобразного отростка к мочеточниковому катетеру лигатурой;
1 - мочеточник;
3 - лигатура, которой фиксируют мочеточник к мочеточниковому катетеру;
5 - купол слепой кишки;
9 - слизистая оболочка червеобразного отростка;
12 - лигатура, которой фиксируют сохраненную слизистую оболочку червеобразного отростка к мочеточниковому катетеру;
фиг.6 - тракция за мочеточниковый катетер;
1 - мочеточник;
2 - мочеточниковый катетер;
3 - лигатура, которой фиксируют мочеточник к мочеточниковому катетеру;
13 - направление тракции мочеточникового катетера;
фиг.7 - инвагинация слизистой оболочки червеобразного отростка и всех слоев стенки слепой кишки в ее просвет;
14 - инвагинированная слизистая оболочка червеобразного отростка;
15 - инвагинированные слои стенки слепой кишки;
фиг.8 - окончательный вид мочеточниково-кишечного анастомоза;
14 - инвагинированная слизистая оболочка червеобразного отростка;
15 - инвагинированные слои стенки слепой кишки;
16 - завязанные лигатуры швов, наложенных между стенкой слепой кишки и мочеточником.
Способ осуществляют следующим образом.
Производят цистэктомию. Катетеризируют мочеточниковыми катетерами мочеточники. Фиксируют мочеточник 1 на мочеточниковом катетере 2 при помощи лигатуры 3 из рассасывающегося шовного материала, при этом лигатура располагается на 0,5 см от края мочеточника. Формируют резервуар из слепой кишки. Отступив на 3 см от основания червеобразного отростка 4, на купол слепой кишки 5 накладывают шесть узловых серозно-мышечных швов 6 на равном расстоянии друг от друга, то есть угол между швами составляет 60°. Лигатуры наложенных швов не завязывают, а берут в зажимы-держалки. Рассекают 7 циркулярно серозно-мышечный слой червеобразного отростка 4 у его основания. Осуществляют тракцию 8 за верхушку червеобразного отростка в направлении от купола слепой кишки 5, чем обеспечивают натяжение пролабирующей слизистой оболочки 9. Пересекают 10 слизистую оболочку червеобразного отростка на расстоянии 3 см от купола слепой кишки. Удаляют червеобразный отросток. В отверстие цилиндра, образованного сохраненной слизистой оболочкой 9 червеобразного отростка, вводят 11 мочеточниковый катетер 2 и выводят его наружу через резервуар и уретру. При этом мочеточниковый катетер 2 с фиксированным 3 на нем мочеточником 1 вводят в кишку 5 до уровня соприкосновения мочеточника с сохраненной слизистой оболочкой червеобразного отростка. Фиксируют сохраненную слизистую оболочку червеобразного отростка к мочеточниковому катетеру лигатурой 12 из рассасывающегося материала. Тракцией 13 за мочеточниковый катетер инвагинируют 14 вначале слизистую оболочку, а затем и все слои стенки 15 слепой кишки в ее просвет до уровня ранее наложенных серозно-мышечных швов. Прошивают лигатурами ранее наложенных серозно-мышечных швов мышечный слой мочеточника на уровне стенки слепой кишки и, завязывая лигатуры, завершают формирование мочеточниково-кишечного анастомоза.
Пример конкретного выполнения способа.
Больной Н., 62 лет, поступил в урологическое отделение с диагнозом рак мочевого пузыря T4N1M0. 11.09.2005 года произведена операция - радикальная цистэктомия. Катетеризированы оба мочеточника. Сформирован резервуар из слепой кишки. Произведено формирование мочеточниково-кишечного анастомоза по заявляемому способу. Послеоперационный период протекал гладко. Катетер Фолея удален на 16 сутки. Больной выписан из отделения на 22 сутки. Признаков несостоятельности швов анастомозов нет. Осмотрен через 6 и 12 месяцев. Стриктуры анастомозов не обнаружено.
По заявляемому способу прооперировано 4 больных. Осложнений со стороны мочеточниково-кишечного анастомоза в послеоперационном периоде и в отдаленные сроки не обнаружено.
1. Способ мочеточниково-кишечного анастомоза, включающий введение катетера в мочеточник, выполнение отверстия в стенке кишки, формирование тоннеля из полнослойной стенки толстой кишки путем ее вворачивания в просвет кишки, проведение мочеточника в просвет кишки и его фиксацию к стенкам кишки, отличающийся тем, что для формирования мочеточниково-кишечного анастомоза используют дефект в стенке кишки, образованный на месте удаленного червеобразного отростка, для чего на купол слепой кишки вокруг основания червеобразного отростка накладывают шесть узловых серозно-мышечных швов, рассекают циркулярно серозно-мышечный слой червеобразного отростка у его основания, а его слизистую оболочку пересекают на расстоянии 2,5-3 см от купола слепой кишки, после чего мочеточниковый катетер с фиксированным на нем мочеточником вводят в кишку через отверстие в цилиндре, образованном сохраненной слизистой оболочкой червеобразного отростка, при этом катетер вводят до уровня соприкосновения мочеточника с сохраненной слизистой оболочкой червеобразного отростка, фиксируют сохраненную слизистую оболочку червеобразного отростка к мочеточниковому катетеру при помощи лигатуры из рассасывающегося материала, тракцией за мочеточниковый катетер инвагинируют вначале слизистую оболочку, а затем и все слои стенки слепой кишки в ее просвет до уровня ранее наложенных серозно-мышечных швов, после чего прошивают лигатурами ранее наложенных серозно-мышечных швов мышечный слой мочеточника на уровне стенки слепой кишки и завязывают лигатуры.
2. Способ мочеточниково-кишечного анастомоза по п.1, отличающийся тем, что узловые швы на купол слепой кишки накладывают вокруг основания червеобразного отростка, отступив на 2,5-3 см от червеобразного отростка, на равном расстоянии друг от друга, при этом лигатуры швов не завязывают, а берут в зажимы-держалки.