Способ субтотальной резекции двенадцатиперстной кишки с имплантацией большого сосочка двенадцатиперстной кишки в тонкую кишку в условиях распространенного гнойного перитонита и забрюшинной флегмоны
Иллюстрации
Показать всеИзобретение относится к медицине, экспериментальной и клинической хирургии, может быть использовано при лечении заболеваний и травматических повреждений двенадцатиперстной кишки в условиях распространенного гнойного перитонита и забрюшинной флегмоны. Выполняют субтотальную резекцию двенадцатиперстной кишки с оставлением участка задней стенки с большим сосочком двенадцатиперстной кишки. Имплантируют большой сосочек двенадцатиперстной кишки в выключенную по Ру тонкую кишку путем наложения анастомоза по типу «конец в конец». Способ позволяет эффективно лечить некроз двенадцатиперстной кишки или несостоятельность швов после ушивания сквозного ранения двенадцатиперстной кишки в условиях распространенного гнойного перитонита и забрюшинной флегмоны. 6 ил.
Реферат
Изобретение относится к медицине, экспериментальной и клинической хирургии, может быть использовано при лечении заболеваний и травматических повреждений двенадцатиперстной кишки в условиях распространенного гнойного перитонита и забрюшинной флегмоны.
При некрозе двенадцатиперстной кишки или при сквозных ранениях двенадцатиперстной кишки, при массивном обсеменении ретродуоденального пространства содержимым двенадцатиперстной кишки, наличии флегмоны забрюшинного пространства и перитонита имеется большая опасность несостоятельности швов с последующим неблагоприятным прогнозом, который зависит от сроков проведения операции с момента травмы.
Известен способ реплантации большого сосочка двенадцатиперстной кишки, в котором авторы оперировали 3 больных по поводу опухолей и случайных травматических повреждений большого сосочка двенадцатиперстной кишки, реплантацию последнего считают альтернативой панкреатодуоденальной резекции. Использование прецизионной техники и раздельного наружного дренирования желчного и панкреатического протоков профилактизирует послеоперационные осложнения. При данной операции большой сосочек двенадцатиперстной кишки отсекают от двенадцатиперстной кишки, проводят гастродуоденальную резекцию. После чего большой дуоденальный сосочек вшивают в двенадцатиперстную кишку, резецируют общий желчный проток, выполняют наружное дренирование общего желчного и панкреатического протоков, гастроэнтероанастомоз и межкишечный анастомоз (Артемьева Н.Н., Светловидов В.В. Вести. Хир., 1988, 7, 33-36).
Операция сложна в техническом плане, чревата тяжелыми осложнениями, в условиях распространенного гнойного перитонита не выполнялась, в послеоперационном периоде наблюдается истечение желчи и панкреатического сока по дренажам.
Выполнили субтотальную резекцию двенадцатиперстной кишки с имплантацией оставшегося участка задней стенки двенадцатиперстной кишки с большим сосочком двенадцатиперстной кишки в тонкую кишку в условиях распространенного гнойного перитонита и забрюшинной флегмоны.
Технический результат изобретения
Разработать наиболее эффективный и относительно безопасный способ хирургического лечения некроза двенадцатиперстной кишки или несостоятельности швов после сквозного ранения двенадцатиперстной кишки в условиях распространенного гнойного перитонита и забрюшинной флегмоны.
Технический результат достигается тем, что в способе субтотальной резекции двенадцатиперстной кишки с имплантацией большого сосочка двенадцатиперстной кишки в тонкую кишку в условиях распространенного гнойного перитонита и забрюшинной флегмоны, включающем мобилизацию двенадцатиперстной кишки с несостоятельными швами, субтотальную резекцию двенадцатиперстной кишки с оставлением участка задней стенки с большим сосочком двенадцатиперстной кишки, выполняют имплантацию оставшегося участка задней стенки двенадцатиперстной кишки с большим сосочком двенадцатиперстной кишки в выключенную по Ру тонкую кишку. Операцию проводят в условиях распространенного гнойного перитонита, забрюшинной флегмоны без наружного дренирования желчного и панкреатического протоков.
Новизной предлагаемого способа является:
- впервые при некрозе двенадцатиперстной кишки или несостоятельности швов после ушивания сквозного ранения двенадцатиперстной кишки выполнена ее субтотальная резекция с имплантацией большого сосочка двенадцатиперстной кишки в тонкую кишку.
- впервые данная операция выполнена в условиях распространенного гнойного перитонита и забрюшинной флегмоны.
Предлагаемый способ поясняется чертежами, где:
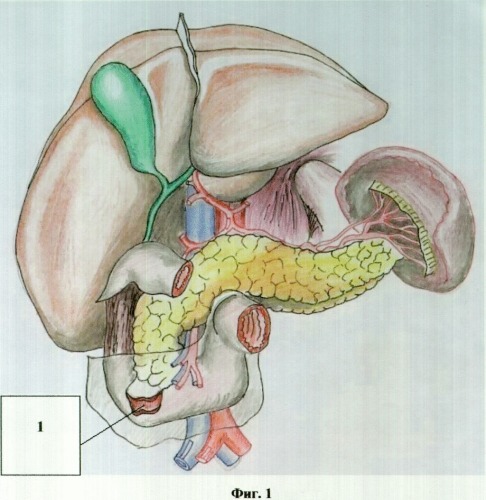
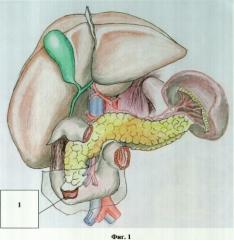
на фиг.1 изображена несостоятельность швов двенадцатиперстной кишки после ушивания ее повреждения;
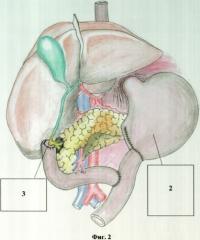
на фиг.2 изображена имплантация большого сосочка двенадцатиперстной кишки в тонкую кишку после субтотальной резекции двенадцатиперстной кишки в условиях распространенного гнойного перитонита и забрюшинной флегмоны;
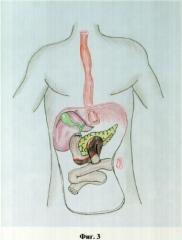
на фиг.3 изображен некроз двенадцатиперстной кишки после гастрэкгомии;
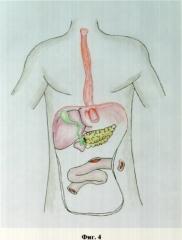
на фиг.4 изображена операционная ситуация после удаления некротизированной двенадцатиперстной кишки;
на фиг.5 изображена выполненная имплантация большого сосочка двенадцатиперстной кишки в тонкую кишку в условиях распространенного гнойного перитонита и забрюшинной флегмоны;
на фиг.6 изображена схема, объясняющая способ предложенного оперативного лечения.
Краткое описание чертежей.
На фиг.1 изображена несостоятельность швов двенадцатиперстной кишки после сквозного ранения двенадцатиперстной кишки - 1.
На фиг.2 изображен конечный этап операции, где 2 - гастроэнтероанастомоз после резекции антрального отдела желудка, 3 - имплантация большого сосочка двенадцатиперстной кишки в тонкую кишку.
На фиг.6 изображены оставшаяся часть задней стенки двенадцатиперстной кишки с холедохом - 4, ретродуоденальный отдел холедоха - 5, вид спереди - 6, конечный вид операции - 7.
Способ осуществляется следующим образом. Выполняют срединную лапаротомию, ревизию брюшной полости, при которой оценивают количество и характер патологического выпота, его распространенность. Удаляют желудочное и дуоденальное содержимое из брюшной полости. При ревизии двенадцатиперстной кишки обращают внимание на инфильтрацию забрюшинной клетчатки, эмфизему, характер окрашивания тканей. Для осмотра задней стенки двенадцатиперстной кишки рассекают по наружной полуокружности дуоденальной подковы задний листок брюшины, мобилизуют двенадцатиперстную кишку с травматическими дефектами. Перевязывают и пересекают панкреатикодуоденальные артерии. Проводят мобилизацию и низведение дуоденального изгиба. Перевязывают и пересекают правую желудочную артерию. Резекция антрального отдела желудка.
Выполняют субтотальную резекцию с оставлением участка задней стенки (фиг.6 - поз.4) с большим сосочком двенадцатиперстной кишки. Выполняют гастроэнтероанастомоз с имплантацией участка задней стенки двенадцатиперстной кишки с большим сосочком двенадцатиперстной кишки в отводящую петлю тонкой кишки. Проводят тщательную санацию и дренирование брюшной полости сигарообразными дренажами и силиконовыми трубками. Заявленный способ иллюстрируется чертежами и приведенными клиническими примерами.
Клинический пример №1: пациент N., 22 лет, история болезни N85, госпитализирован в хирургическое отделение Республиканской больницы г.Улан-Удэ, Республика Бурятия, через 25 часов после получения тупой травмы живота.
Оперирован в экстренном порядке. Диагноз: тупая травма живота с массивным полным поперечным и продольным внутрибрюшинным разрывом двенадцатиперстной кишки. Распространенный перитонит, реактивная стадия. При интраоперационной ревизии выявлен массивный разрыв двенадцатиперстной кишки в верхнем горизонтальном отделе, распространяющийся на нисходящий отдел до большого дуоденального сосочка, который был виден в крае разрыва. В сложившейся ситуации ушивание разрывов двенадцатиперстной кишки представлялось опасным вследствии высокого риска послеоперационных осложнений.
Мобилизован антральный отдел желудка, двенадцатиперстная кишка. Выполнена субтотальная резекция двенадцатиперстной кишки, резекция антрального отдела желудка с гастроэнтероанастомозом по Бильрот-2 - Витебскому, имплантация большого сосочка двенадцатиперстной кишки в отводящую петлю тонкой кишки, санация и дренирование брюшной полости.
Послеоперационный период протекал без осложнений. Дренажи из брюшной полости удалены на 3-й сутки. Рана брюшной стенки зажила первичным натяжением. На 10-е сутки выписан из стационара. До настоящего времени жалоб не предъявляет, занимается физическим трудом, диету не соблюдает.
По предложенной методике с 1985 г оперировано 7 пациентов с подобной травмой. Умер 1 пациент. Летальность составила 14%.
Источником перитонита были повреждения и заболевания двенадцатиперстной кишки у 15 больных. У 7 из них произведена субтотальная резекция двенадцатиперстной кишки в условиях распространенного гнойного перитонита с последующей имплантацией большого сосочка двенадцатиперстной кишки в тощую кишку. Операция заканчивалась дренированием брюшной полости и декомпрессией тонкого кишечника.
Клинический пример №2 огнестрельного ранения живота со сквозным повреждением тонкой, толстой, двенадцатиперстной кишки (фиг.1, 2).
Больной М., 30 лет, при исполнении служебных обязанностей получил огнестрельное ранение из пистолета в упор в область живота. Экстренно доставлен в республиканскую клиническую больницу. Состояние при поступлении тяжелое. В сознании, ориентируется в окружающей обстановке, отвечает на вопросы. Кожные покровы бледные. В легких - дыхание везикулярное, хрипов нет. Тоны сердца ритмичные, пульс 96 уд. в 1 мин, слабого наполнения и напряжения, А/Д - 90/60 мм рт.ст. На брюшной стенке в левом подреберье по параректальной линии - огнестрельная рана от пулевого ранения размером 1,0×0,8 см, проникающая в брюшную полость. Живот при пальпации болезненный во всех отделах, отмечается напряжение мышц брюшной стенки, положительный симптом Щеткина - Блюмберга. Больной экстренно взят в операционную. Срединная лапаротомия. При ревизии: в брюшной полости кровь со сгустками до 700 мл, кишечное содержимое с примесью желчи, выявлено сквозное повреждение тонкой кишки на расстоянии до 150 см от связки Трейтца, сквозные ранения восходящего отдела толстой кишки и горизонтального отдела двенадцатиперстной кишки. Произведено ушивание ранений двухрядными швами, санация и дренирование брюшной полости дежурной бригадой хирургов. В послеоперационном периоде проводилась активная антибактериальная, инфузионная терапия в условиях отделения реанимации. На 3-й сутки после операции отмечено подтекание дуденального содержимого из дренажей в правом подреберье. Состояние больного прогрессивно ухудшалось: повышение температуры тела до 39°С, боли в животе, тахикардия до 120 уд. в 1 мин, желтушность склер и кожных покровов, выраженный сдвиг формулы крови влево (п/я-46, лейкоциты-28×109, лимфоциты-8), билирубин-150 ммоль/л, появились признаки энцефалопатии. На 5-ые сутки после операции произведена релапаротомия, при которой выявлена полная несостоятельность швов двенадцатиперстной кишки с развитием забрюшинной флегмоны и прогрессированием перитонита. После мобилизации двенадцатиперстной кишки произведено повторное ушивание ран, санация и дренирование брюшной полости, забрюшинного пространства, декомпрессия с помощью назодуоденального зонда.
Состояние улучшилось незначительно. На вторые сутки после релапаротомии отмечено подтекание желчи и содержимого грязного цвета с каловым запахом. На 3-й сутки после релапаротомии больной вновь взят в операционную с подозрением на несостоятельность швов двенадцатиперстной кишки и толстой кишки. При ревизии выявлена несостоятельность швов толстой и двенадцатиперстной кишки, гнойное отделяемое с запахом в забрюшинном пространстве, абсцессы между петлями тонкой кишки, гнойное содержимое с грязным налетом в подпеченочном пространстве.
Произведена тщательная санация брюшной полости, забрюшинного и подпеченочного пространства. Выполнена субтотальная резекция двенадцатиперстной кишки с имплантацией большого сосочка двенадцатиперстной кишки в выключенную по Ру тонкую кишку, гастроэнтероанастомоз, колоностомия восходящего отдела толстой кишки. В послеоперационном периоде состояние больного оставалось крайне тяжелым. На 6-ые сутки после последней операции отмечено подтекание желчного содержимого в объеме до 100,0 за сутки, которое прекратилось через 7 суток. Отмечено нагноение послеоперационного шва, заживление вторичным натяжением. На фоне проводимой активной антибактериальной, инфузионной терапии состояние больного значительно улучшилось. Медленное выздоровление. На 34 сутки с момента травмы выписан из стационара на амбулаторное лечение.
Этапы оперативного лечения больного М. по клиническому примеру №2 представлены на фиг.1, 2.
Клинический пример №3. Больная Островская, 63 лет, оперирована в конце октября 2004 г. по поводу рака желудка. Выполнена гастрэктомия. На 5-ые сутки после операции состояние внезапно резко ухудшилось: появились боли в животе преимущественно в верхних отделах, тошнота, вздутие, сильная общая слабость, повышение температуры тела до 39°С. После предоперационной подготовки произведена релапаротомия. Имелись выраженные признаки распространенного перитонита, причиной которого оказалась несостоятельность швов эзофагоэнтероанастомоза. Проведена санация брюшной полости, резекция эзофагоэнтероанастомоза с ушиванием дистального конца пищевода и выведением энтеростомы для питания, эзофагостомы на шее слева для декомпрессии пищевода. Послеоперационный период протекал благоприятно, но на 7-ые сутки появились признаки острого живота, состояние резко ухудшилось и по экстренным показаниям больная вновь взята на оперативное лечение.
Выявлен некроз двенадцатиперстной кишки. Произведена ее субтотальная резекция с оставлением участка задней стенки двенадцатиперстной кишки с большим сосочком двенадцатиперстной кишки с последующей его имплантацией в выключенную по Ру тонкую кишку в условиях распространенного гнойного перитонита и забрюшинной флегмоны. Проводилась интенсивная противовоспалительная, инфузионная терапия в условиях отделения реанимации.
На 14 сутки после операции больная выписана на амбулаторное лечение в удовлетворительном состоянии. Предложенная методика оперативного лечения может быть операцией выбора при возникших послеоперационных осложнениях.
На фиг.3, 4, 5, 6 показаны схемы оперативного вмешательства при развившихся осложнениях после гастрэктомии по поводу рака желудка, возникшего некроза двенадцатиперстной кишки. Схема имплантации большого сосочка двенадцатиперстной кишки в выключенную по Ру тонкую кишку и последовательность операции показаны на фиг.6.
Рассчитанные параметры клинической эффективности свидетельствуют о полезности разработанного способа устранения источника перитонита при тяжелой травме органов живота, возникшей несостоятельности швов двенадцатиперстной кишки. Небольшое количество представленных наблюдений свидетельствует о низкой частоте встречаемости этого тяжелого варианта травм.
Способ хирургического лечения некроза двенадцатиперстной кишки или несостоятельности швов после ушивания сквозного ранения двенадцатиперстной кишки в условиях распространенного гнойного перитонита и забрюшинной флегмоны, включающий субтотальную резекцию двенадцатиперстной кишки с оставлением участка задней стенки с большим сосочком двенадцатиперстной кишки, имплантацию большого сосочка двенадцатиперстной кишки в выключенную по Ру тонкую кишку путем наложения анастомоза по типу «конец в конец».