Способ профилактики и лечения иммунозависимых осложнений у кардиохирургических больных в послеоперационном периоде
Иллюстрации
Показать всеИзобретение относится к медицине, а именно кардиологии и сердечнососудистой хирургии, и может быть использовано для профилактики иммунозависимых осложнений у кардиохирургических больных в послеоперационном периоде. Для этого за 7-10 суток до проведения операции у больного осуществляют забор аутологичных клеток костного мозга (ККМ). Выделяют мононуклеарную фракцию ККМ in vitro. Культивируют ее в газовой среде от 7 до 10 суток и вводят больному в процессе операции интрамиокардиально или интракоронарно. Изобретение способствует не только восстановительной регенерации миокарда, но и снижению частоты развития инфекционно-септических осложнений и органных дисфункций. 2 табл., 4 ил.
Реферат
Изобретение относится к медицине, точнее к кардиологии и сердечно-сосудистой хирургии, и может найти применение в профилактике иммунозависимых осложнений у кардиохирургических больных в послеоперационном периоде.
Кардиохирургические операции, являясь неспецифической стресс-реакцией для организма, обычно сопровождаются иммунным дисбалансом, который создает фон для возникновения гнойно-септических осложнений и органных дисфункций, существенно снижающих результативность проведенных операций. Особенно велика опасность развития этих осложнений и повышения летальности у кардиохирургических больных, оперированных в условиях искусственного кровообращения (ИК), которое само по себе вызывает резкую полисистемную дизадаптацию организма [М.Г.Лукава, 1993, Л.П.Ермакова, 2001, Д.В.Шумаков, 2000]. К этому следует добавить, что уже в предоперационном периоде хроническая сердечная недостаточность различной степени выраженности исходно формирует почти у 80% больных состояние вторичного иммунодефицита [Гуревич М.А., 2001; Насонов Е.Л., 2002; Дряженкова И.В., 2005; Rauchhaus M., 2000]. Следствием комплексного воздействия вышеизложенных факторов становится высокий процент гнойно-септических осложнений и различных проявлений полиорганной недостаточности в послеоперационном периоде, которые существенно повышают опасность неблагоприятного исхода [Белобородова Н.В., 2004; Spelman D., 2000].
Для профилактики и лечения инфекционных осложнений в клинике традиционно проводят антибиотикотерапию, а в последние годы стали дополнительно применять иммунорегуляторные пептиды и цитокиновые препараты [Хаитов P.M. с соавт., 1999; Гришина Т.И., 2000]. Между тем вынужденное применение антибиотиков часто приводит к угнетению иммунной системы и общей резистентности больных, а также к развитию инфекций [Гришина Т.И., 2000]. Среди наиболее значительных отрицательных эффектов антибиотиков указывают на дефекты формирования антителогенеза, снижение противовирусного иммунитета, угнетение фагоцитоза и цитотоксической активности Т-лимфоцитов. К отрицательным последствиям антибиотикотерапии следует отнести часто развивающиеся дисбактериозы кишечника и мочевыводящих путей, отражающие дезрегуляцию местного иммунитета в этих органах.
Применение пептидных препаратов, как оказалось, также требует особой осторожности [Кетлинский С.А., Калинина Н.М., 1995, Шляпников С.А., 1997]. Ограничивающим фактором применения пептидных препаратов является высокая токсичность лечебных доз, проявляющаяся в виде острофазного иммунного ответа или гриппоподобных реакций. Кроме того, быстрая наработка антител против рекомбинантных препаратов существенно уменьшает эффект лечения. К этому следует добавить, что до настоящего времени недостаточно четко сформулированы показания и противопоказания к применению того или иного цитокина в конкретной клинической ситуации [Krakoff I.Н., 1994, Кох W.S. et. al., 1995]. Для борьбы с иммунозависимыми осложнениями в послеоперационном периоде используют также природные комплексы цитокинов: либо из ксеногенных органов (селезенка) препарат «Спленопид», либо из аллогенной крови (препарат лейкинферон). Недостатком использования природных цитокинов является потенциальная опасность переноса ряда инфекций, возможно применение этих препаратов с молекулярной массой не более 40 КД, что снижает их биологическую активность, кроме того, сохраняются трудности дозирования состава цитокинов, входящих в состав отдельных партий препарата [Никонов С.Д., 1999]. Все вышеизложенное свидетельствует о том, что проблема иммунокоррекции, эффективной профилактики и лечения иммунозависимых осложнений остается актуальной задачей современной кардиохирургии и хирургии вообще.
В последние годы в медицине интенсивно исследуются возможности метода клеточной терапии, в частности использование аутологичного костного мозга для восстановительной регенерации миокарда у кардиологических и кардиохирургических больных [Шумаков В.И. и др., 2003 г.; Orlic D. et al., 2001 г., Perin E.C. et al., 2003].
В состав применяемой мононуклеарной фракции клеток костного мозга (ККМ) наряду со стволовыми и прогениторными клетками входят также клетки гранулоцитарного ряда, а также Т- и В-лимфоциты различной степени зрелости. Так как мононуклеарная фракция ККМ является частью иммунной системы организма, то это дает право предполагать, что введение аутологичных ККМ в организм больного интракоронарно или интрамиокардиально в процессе операции может оказать влияние на состояние его иммунной системы и снизить частоту развития иммунозависимых осложнений в послеоперационном периоде, так как при этом будет предотвращен нарушенный стрессом выход иммунорегуляторных популяций ККМ в кровоток. Однако работ, в которых бы указывалось использование ККМ в качестве средства профилактики развития инфекционных и гнойно-септических осложнений, а также органных дисфункций у кардиохирургических больных, мы в литературе не обнаружили.
Способ осуществляется следующим образом.
Получение аутологичных клеток костного мозга проводили в условиях операционной при соблюдении всех правил асептики.
Под местным обезболиванием с помощью иглы Кассирского прокалывали кортикальную пластинку переднего гребня подвздошной кости и аспирировали костный мозг из губчатого вещества кости. Аспират в количестве 150-300 мл помещали в пробирки, содержащие гепарин, затем центрифугировали 5 мин при 1500 об/мин; полученный осадок клеток ресуспендировали в лизирующем гипотоническом растворе, затем интенсивно перемешивали и вновь центрифугировали в течение 5 мин в том же режиме.
Гемолизированный супернатант полностью удаляли отсасыванием, а клеточный осадок, свободный от эритроидных и тромбоцитарных элементов клеток, ресуспендировали в ростовой среде. Суспензию клеток затем высевали для культивирования на чашки Петри d=150 мм и культивировали при 37°С в СО2-инкубаторе при атмосфере с 5% СО2 и 95% влажности в течение от 7 до 10 суток. После чего клетки, оставшиеся после культивирования, центрифугировали, к осадку добавляли p-p Хенкса (5 мл) и полученную взвесь клеток вводили реципиенту в процессе операции интрамиокардиально или интракоронарно. Введение взвеси клеток осуществляют любым известным образом, изложенным, например, в (Шумаков В.И. и др. 2003) или (RU 2250772 от 27.04.2005).
Срок культивирования, а именно от 7 до 10 суток, был выбран в результате проведенных нами экспериментальных исследований, поскольку за данный срок (7 суток) клетки не только освобождались от иммуносупрессирующих факторов их микроокружения в больном организме, но и повышали (восстанавливали) свою функциональную активность, больше же 10 суток культивирования их функциональная активность снижалась.
Подтверждение полученных результатов
Для подтверждения полученных результатов были проанализированы особенности клинического течения послеоперационного периода у кардиохирургических больных после операции аорто-коронарного шунтирования (АКШ) с января 2004 по 2006 год. В этот период выполнялось два типа операций. Первый тип операций был АКШ выполнен 50 больным, у которых хирургическое вмешательство сочеталось с трансплантацией аутологичных ККМ (основная группа). Второй тип операций был выполнен у 479 больных, которым операция АКШ выполнялась по традиционному плану без введения ККМ (контрольная группа). В процентном отношении больные обеих групп достоверно не различались - ни по возрасту (40-73 года), ни по длительности искусственного кровообращения (ИК) (74-170 мин) (табл.1). Все эти больные имели диагноз ишемическая болезнь сердца (ИБС) и хроническая сердечная недостаточность II-III функционального класса по Международной (Нью-Йоркской) классификации кардиологов [Ольбинская Л.И, Сизова Ж.М., 2001].
В выделенных группах больных сравнивалась частота возникновения хирургических осложнений, связанных с кровопотерей и необходимостью реторакотомии, а также частота развития гнойно-септических осложнений, при этом:
- частоту возникновения послеоперационных гнойно-септических осложнений у больных, перенесших операцию АКШ, оценивали по следующим показателям: - общая летальность (ЛЕТ); - частота развития послеоперационных инфекционных осложнений (ПИО); - летальность, ассоциированная с инфекцией (ЛАИ); - тяжесть инфекции (ТИ), которая рассчитывалась как отношение количества больных, умерших от инфекции, к общему числу больных с инфекционными осложнениями - развитие полиорганной недостаточности (ПОН);
- иммунный статус больного оценивали до и через 7 дней после операции АКШ. Особое внимание уделяли исследованию клеточного звена иммунитета, которое напрямую регулируется мононуклеарной фракцией ККМ;
- фенотипический состав клеток костного мозга оценивали в первый и последний день инкубации;
- показатели клеточного звена иммунной системы в периферической крови и трансплантируемом костном мозге оценивали с использованием моноклональных антител (фирма Becton Dikenson) к поверхностным антигенам лимфоцитов на проточном цитофлюориметре (фирма Becton Dikenson) по стандартной методике [под ред. Дж.Клауса, 1990];
- уровень цитокинов, синтезируемых клетками костного мозга, оценивали с использованием ИФА-наборов фирм «Протеиновый контур» и «Цитокин» (г.Санкт-Петербург, Россия) по стандартной методике [Под ред. Дж.Клауса, 1990]. В работе определяли уровень индуцированной и спонтанной продукции Г-КСФ, γ-ИНФ, ИЛ6, ИЛ4 [Под ред. Дж.Клауса, 1990].
Статистическую обработку данных проводили на ПК с использованием программы Stat Soft [Реброва О.Ю, 2003].
Из таблицы 1 видно, что пациенты основной группы, которым трансплантировали ККМ, не отличались от больных контроля основной группы по возрасту, длительности искусственного кровообращения, объему опасной кровопотери и количеству реторакотомий. Однако следует подчеркнуть, что в группе пациентов с трансплантацией ККМ процент больных с очагами хронической инфекции, обусловленными сопутствующим сахарным диабетом I и II типа, хр. пиелонефритом, язвенной болезнью желудка и двенадцатиперстной кишки и т.д., был достоверно выше и составил 54% по сравнению с контрольной группой 27% (р<0.05).
При анализе частоты развития послеоперационных осложнений было отмечено (табл.2), что в основной группе (АКШ+ККМ) достоверно снизился уровень летальности, частоты развития полиорганной недостаточности и тяжести инфекции; так как случаев летальности, развития ПОН и тяжелых инфекций в основной группе больных вообще не наблюдалось, несмотря на более высокий процент больных с очагами хронической инфекции в организме в этой группе.
Полагая, что активация микрофлоры в очаге хронической инфекции в условиях операционного стресса может являться одной из основных причин развития иммунозависимых осложнений, мы проанализировали частоту развития послеоперационных инфекционных осложнений в каждой группе больных в зависимости от наличия или отсутствия очагов хронической инфекции в организме в предоперационном периоде.
Анализ показал (табл.2), что общее снижение иммунозависимых осложнений в основной группе происходило как за счет снижения таких осложнений в подгруппе больных без очагов хронической инфекции в организме (тяжесть инфекционного поражения больных), так и особенно в подгруппе больных, исходно имеющих очаги хронической инфекции в организме. У этих больных трансплантация ККМ достоверно снижала уровень летальности, частоту послеоперационных осложнений, тяжесть инфекции и частоту развития полиорганной недостаточности.
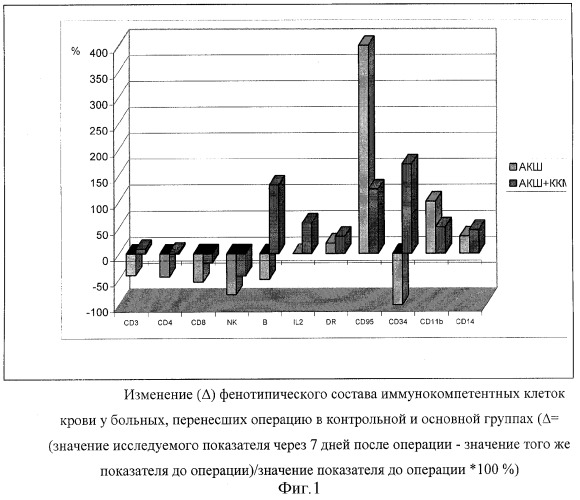
Таким образом, проведенные нами исследования тяжести и частоты инфекционных осложнений в послеоперационном периоде показали, что ККМ достоверно ослабляют выраженность и частоту возникновения таких осложнений. Было высказано предположение, что полученные результаты связаны с регуляцией иммунного статуса больных и с изменением профиля цитокинов, вырабатываемых клетками иммунной системы в организме. Проведенное нами исследование фенотипического состава иммунокомпетентных клеток крови показало, что в контрольной группе через 7 дней после операции наблюдается (фиг.1):
- снижение абсолютного и относительного числа Т-лимфоцитов (CD3+), Т-хелперов (CD4+), лимфоцитов (CD8+);
- дисбаланс иммунорегуляции (CD4, CD8);
- снижение уровня NK-лимфоцитов;
- повышение уровня лимфоцитов (CD95+) (Fas-R).
Резкое повышение уровня лимфоцитов (CD95+) (Fas-R) позволяет предположить, что одним из факторов снижения общего числа лимфоцитов и отдельных популяций Т и В клеток является их гибель путем апоптоза.
В основной группе больных трансплантация ККМ оказывала достоверно протективный эффект на клетки иммунной системы (фиг.1). Уровень Т-лимфоцитов практически не изменяется, снижение NK-лимфоцитов было достоверно менее выражено по сравнению с контролем (-43% и -80% соответственно). Уровень лимфоцитов, несущих маркер апоптоза (CD95+) в основной группе оказался более чем в 3 раза ниже по сравнению с контролем. Следует особо подчеркнуть, что трансплантация ККМ в 1,5 раза повышала уровень циркулирующих СD34-клеток.
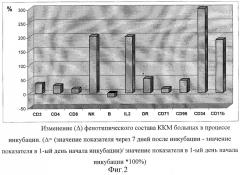
Одной из возможных причин повышения устойчивости иммунной системы больного к операционному стрессу после введения ККМ является изменение фенотипического популяционного состава самих ККМ, которое наступало в процессе культивирования этих клеток перед применением. В течение 7-10 дней культивирования достоверно повышался уровень всех популяций Т-клеток, NK-лимфоцитов, CD34+клеток, происходила активация Т-клеточного звена иммунной системы (IL2-R+клетки) (фиг.2).
Наряду со сменой фенотипического состава клеток в процессе инкубации ККМ меняли спектр синтезируемых в культуральную среду цитокинов (фиг.3). Из фиг.3 видно, что культивирование ККМ в течение 7 дней повышало уровень продукции ИНФ-γ, Г-КСФ и снижало продукцию ИЛ6 и ИЛ4.
На примере продукции клетками костного мозга ИНФ-γ мы установили также, что инкубация ККМ вне организма восстанавливает не только способность этих клеток продуцировать цитокины, относящиеся к Тh1-популяции, но и улучшает их способность отвечать на действие митогенов (фиг.4).
Это означает, что при культивировании ККМ наряду с нормализацией фенотипического состава этих клеток происходит восстановление их функциональной активности, ингибированной стрессорными факторами (хроническая болезнь, операционная травма). Оказавшись в кровотоке, эти клетки приобретают способность включиться в регуляцию иммунного статуса больных, что, по-видимому, и становится важным механизмом снижения иммунозависимых осложнений у больных в послеоперационном периоде в результате торможения системной воспалительной реакции, запускающей инфекцинно-септические осложнения, а также фактором регуляции процессов репаративной регенерации в исходно поврежденных органах.
Таким образом, впервые показано, что культивированная фракция мононуклеарных клеток аутологичного костного мозга операции, введенная интрамиокардиально или интракоронарно кардиохирургическим больным, способствует снижению частоты развития инфекционно-септических осложнений, особенно у больных, исходно имеющих очаги хронической инфекции в организме.
Кроме того, культивирование ККМ больных в течение 7-10 суток является обязательным этапом их подготовки перед применением с лечебной целью, так как процедура культивирования восстанавливает фенотипический состав и функциональную активность иммунокомпетентных клеток мононуклеарной фракции.
СПИСОК ЛИТЕРАТУРЫ
1. Белобородова Н.В., Попов Д.А., Бачинская Е.Н. Послеоперационные осложнения в кардиохирургии: современное состояние проблемы и перспективы. // Грудная и сердечно-сосудистая хирургия, 2004, №4, с.54-58.
2. Гришина Т.И. Клиническое значение нарушения иммунитета при хирургических вмешательствах (Обзор литературы) // Андрология и генитальная хирургия. // 2000, №2, с.35-38.
3. Гуревич М.А., Тазина С.Я., Савицкая К.И. Современный инфекционный эндокардит. // Москва, 2001, с.43.
4. Дряженкова И.В. Поражение сердечно-сосудистой системы при ревматических заболеваниях. // Кардиология, 2005, том 45, №11, с.98-105.
5. Ермакова Л.П. Состояние иммунной системы у кардиологических больных при искусственном кровообращении и внутриаортальной контрпульсации. Автореферат кандидатской диссертации. 2001. Москва, 26 с.
6. Кетлинский С.А. Калинина Н.М. Цитокины мононуклеарных фагоцитов в регуляции реакций воспаления и иммунитета. // Иммунология. - 1995. - №3. - С.30-44.
7. Лимфоциты. Методы. // Под ред. Дж.Клауса, М.: «Мир», 1990, с.69-80.
8. Лукава М.Г. Динамика лейкоцитарного альфа-гликопротеина при операциях в условиях искусственного кровообращения. Автореферат кандидатской диссертации. 1993, 21 с.
9. Насонов Е.Л, Самсонов М.Ю., Беленков Ю.Н., Фукс Д. // Иммунопатология застойной сердечной недостаточности: роль цитокинов. Кардиология. 1999; 3: 66-73.
10. Насонов Е.Л. Иммунологические маркеры атеросклероза. // Тер. Архив, 2002, №5, с.80-85.
11. Никонов С.Д. Применение цитокинов в интенсивном лечении осложненных форм хирургических инфекций. Докторская диссертация. Новосибирск, 1999.
12. Патент RU 2250772 от 27.04.2005.
13. Реброва О.Ю. Статистический анализ медицинских данных. Применение пакета прикладных программ STATISTICA. // М.: «Медиа Сфера», 2003, стр.77-100.
14. Хаитов P.M., Пинегин Б.В. Вторичные иммунодефициты: клиника, диагностика, лечение. // Иммунология, №1, 1999, стр.14-17.
15. Шумаков В.И., Казаков Э.Н., Онищенко Н.А. и др. Первый опыт клинического применения аутологичных мезенхимальных стволовых клеток костного мозга для восстановления сократительной функции миокарда. Российский кардиологический журнал, №5, 2003, с.42-50.
16. Шумаков Д.В. Механическая поддержка кровообращения в клинике. Автореферат докторской диссертации. Москва. 2000, 49 с.
17. Шляпников С.А. Принцип цитокиновой терапии сепсис-синдрома (предв. сообщение). // Вестник хирургии им. И.И.Грекова. - 1997. - Т.156. - №2. - С.51-54.
18. Кох W.J., Krausch D., Docke W.D. et al. Clinical and immunological results of an open-label phase I/II trial with interferon-gamma in immynoparalysis. // In "interferon-gamma in infections and immunoparalysis". Satellite Symposium of 8-th European Congress of Intensive Care Medicine, Greece, 1995.
19. Krakoff I.H. Progress and prospects in cancer treatment:the Karnofscy Legacy. // J. Clin. Oncol. - 1994. - Vol.12. - P.432-438.
20. Orlic D., Kajstura J., Chimenti S. et al. Bone marrow cells regenerate infracted myocardium. // Nature. - 2001 / - Vol.410, 5, 701-705.
21. Perin E.C., Geng Y.J., Willerson J.N. Adult Stem Cell Therapy in Perspective. // Circulation. - 2003. - 107, 935-938.
22. Rauchhaus M., Dohner W., Koloczek V. et al. Systemically measured cytokines are independently predictive for increased mortality in patients with chronic heart failure. // J Am Coil Cardiol. 2000; 35 (Suppl. A): 1183.
23. Spelman D., Russo P., Harrington G. et al. Risk factors for surgical wound infection and bacteraemia following coronary artery bypass surgery. // Aust. N.Z. J. Surg., 2000, vol.70, N1, p.47-51.
| Таблица 1 | ||||||||
| Характеристика факторов риска развития п/о осложнений в контрольной и основной группах кардиохирургических больных. | ||||||||
| Факторы риска (%) | ||||||||
| Группы | Возраст(>60 лет) | Бакт. эндокардит | Очаг хронич. инф. | Повторн. операция | ИК >180 мин | ИВЛ >2 сут | Кровопотеря >0.5 л | Реторокотомия |
| АКШ (n=479) | 37 | 0 | 27 | 2,5 | 16,3 | 12,5 | 10,4 | 7,7 |
| АКШ+ККМ (n=50) | 32 | 2,4 | 54* | 0 | 7,3 | 4,9 | 7,3 | 7,3 |
| * - достоверно по отношению к контролю (р<0.05) |
| Таблица 2 | ||||||
| Частота развития послеоперационных осложнений у кардиохирургических больных без и с наличием очагов хронической инфекции в контрольной и основной группах. | ||||||
| Группа АКШ (n=479) | Группа АКШ+ККМ (n=50) | |||||
| Всего | с хроническими очагами инфекции (n=131) | без хронических очагов инфекции (n=348) | Всего | с хроническими очагами инфекции (n=27) | без хронических очагов инфекции (n=23) | |
| ЛЕТ, % (кол-во чел.) | 17(36) | 10(13) | 7(23) | 0(0)* | 0(0)* | 0(0) |
| ПИО, % (кол-во чел.) | 35(80) | 20(26) | 15(54) | 11(3)* | 4(1)* | 9(2) |
| ЛАИ, % (кол-во чел.) | 11(24) | 7(9) | 4(15) | 0(0) | 0(0) | 0(0) |
| Тяжесть инфекции, % (кол-во чел.) | 62(24) | 34(9) | 28(15) | 0(0) | 0(0)* | 0(0)* |
| ПОН, % (кол-во чел.) | 17(38) | 10(13) | 7(25) | 0(0)* | 0(0)* | 0(0) |
| * - достоверно по сравнению с группой АКШ (р<0,05), в скобках указано кол-во больных. |
Способ профилактики иммунозависимых осложнений у кардиохирургических больных в послеоперационном периоде, отличающийся тем, что перед проведением операции за 7-10 сут у больного осуществляют забор аутологичных клеток костного мозга (ККМ), выделяют мононуклеарную фракцию ККМ in vitro, культивируют данную фракцию клеток в газовой среде от 7 до 10 сут и вводят больному в процессе операции интрамиокардиально или интракоронарно.