Способ папиллосфинктеротомии
Иллюстрации
Показать всеИзобретение относится к медицине, в частности к хирургии, может быть использовано в комплексе лечения больных с механической желтухой. В просвет двенадцатиперстной кишки через пузырный проток проводят дренаж или зонд. К дренажу или зонду фиксируют две лигатуры длиной не менее 50 см. Извлекают дренаж или зонд через пузырный проток. Выводят, увлекая за ним, проксимальные концы лигатур. Дистальные концы лигатур выводят через Фатеров сосок к дуоденотомическому отверстию. Дистальные концы лигатур разводят в стороны и подтягивают вверх. При этом выводят Фатеров сосок к дуоденотомическому отверстию. Проводят рассечение большого доуденального сосочка на 11-12 часах между лигатурами на длину 0,6-2,5 см. После пластики Фатерова соска лигатуры извлекают. Способ позволяет снизить риск травмирования вирсунгова протока, прост, удобен для хирурга при выполнении вмешательства. 3 ил., 1 табл.
Реферат
Изобретение относится к медицине, в частности к хирургии, может быть использовано в комплексе лечения больных с механической желтухой.
Известен способ эндоскопической папиллосфинктеротомии (ЭПСТ). Для осуществления ЭПСТ необходимо: рентгенотелевизионная установка; дуоденофиброскоп с боковым полем зрения, имеющий дополнительный канал для проведения инструментов; электрохирургический аппарат; диатермические электроды - папиллотомы (Клименко Г.А. Холедохолитиаз. - М.: Медицина, 2000. - С.184).
Известен натяжной (pull type) папиллотом Эрлангена (диатермозонд Классена-Демлинга), который состоит из тефлонового катетера диаметром 2 мм и нихромовой проволоки толщиной 0,2 мм, которая выходит из его просвета и снова входит в него в 0,3 см от того конца, который должен находиться в руке хирурга. Незащищенная часть проволоки, выступающая из катетера, является режущей частью электрода, длина которой может быть 1-3 см. Вводимая в тело пациента часть проволоки часть проволоки связана с рукояткой, которая позволяет натягивать ее, в результате чего дистальный конец электрода сгибается и режущая часть проволоки натягивается в виде тетивы лука. Рукоятка имеет приспособление для соединения с электрохирургическим аппаратом. В диатермическом электроде предусмотрен один или несколько каналов, позволяющих вводить контрастное вещество или проводник, что облегчает введение сфинктеротома, помогает ориентировать его положение и проводить контрольную холангиографию. Папиллотомы этого типа различаются по длине носика (Клименко Г.А. Холедохолитиаз. - М.: Медицина, 2000. - С.185-186).
Отличие папиллотома выдвижного (push type) типа (Sohma, Япония) в том, что в нем режущая часть проволоки, равная 1-1,5 см, приводится в рабочее положение выдвижением из катетера и образует дугообразную петлю.
Для предрассечения папиллы используют папиллотом, электрохирургическая петля которого в рабочем положении имеет контуры акульего плавника. Эта петля расположена на расстоянии нескольких миллиметров от кончика катетера (Клименко Г.А. Холедохолитиаз. - М.: Медицина, 2000. - С.191).
Методика эндоскопической папиллосфинктеротомии (ЭПСТ) заключается в ретроградном (из просвета двенадцатиперстной кишки) введении папиллотома в холедох. Далее середину режущей части устанавливают у отверстия Фатерова соска на 11 - 1 часе его окружности. Натяжением рукоятки режущая часть приближается к передневерхней стенке ("крыше") большого доуденального сосочка (БДС). Рассечение проводят путем серии коротких подач тока в смешанном режиме коагуляции и резания или только резания, постепенно вытаскивая сфинктеротом (Филипцова Л.А., Филиппов А.В., Иваненков А.В. Роль и место рентгено-эндоскопических вмешательств в системе оказания помощи больным с желчнокаменной болезнью и другой патологией желчевыводящей системы: Методические рекомендации. Воронеж, 2001. - C.6).
Для ЭПСТ возможно применение не только высокочастотного диатермического тока, но и радиоволнового или лазерного метода резки тканей (Наседкин Г.К. Радиоволновой метод лечения в эндоскопической хирургии заболеваний органов желудочно-кишечного тракта: Автореферат дис. ... док. мед. наук. - М., 2004).
При невозможности ввести папиллотом в Фатеров сосок используется методика предрассечения папиллы, для чего применяется сфинктеротом с уменьшенной длиной рабочей части или игольчатый диатермический нож. После раскрытия устья томия может быть завершена канюляционным способом (Филиппова Л.А., Филиппов А.В., Иваненков А.В. Роль и место рентгено-эндоскопических вмешательств в системе оказания помощи больным с желчнокаменной болезнью и другой патологией желчевыводящей системы: Методические рекомендации. Воронеж, 2001. - С.6).
Длина ЭПСТ зависит от поставленных задач. Продольная складка, располагающаяся на границе соединения стенки ДПК и интрамуральной части холедоха, может служить ориентиром максимальной длины папиллосфинктеротомии.
Однако ЭПСТ доступна только узкому кругу специалистов, сложна технически, по анатомическим причинам не всегда выполнима, не лишена опасности тяжелых осложнений, особенности выполнения и послеоперационные осложнения не вполне изучены.
Для снижения частоты осложнений предложен способ комбинированной интраоперационной эндоскопической папиллосфинктеротомии, который заключается в том, что перед ЭПСТ интраоперационно (во время лапароскопической холецистэктомии) через пузырный проток проводят фторопластовый зонд до его попадания в ДПК, над которым затем проводится папиллотомия (Малков И.С., Бикмухаметов А.Ф., Чагаева З.И. Коррекция желчеоттока при осложненном калькулезном холецистите // Хирургия. - 2004. - №7. - С.19-22).
Однако данный способ требует больших материальных затрат на оборудование, сложен технически, должен выполняться по специальным показаниям при плохой визуализации БДС или расположении его в дивертикуле ДПК.
Известен способ трансдуоденальной папиллосфинктеротомии. Первая операция трансдуоденального рассечения БДС была произведена Mc Burney в 1891 году. В 1894 году Kocher дополнил это вмешательство сближением слизистых холедоха и ДПК кетгутовыми швами (Кочнев О.С., Биряльцев В.Н. Осложнения папиллосфинктеротомии и пути их устранения // Хирургия. - 1988. - №12. - С.87-91).
Предложено четыре основных способа ТДПСТ: трансхоледохальная, ретродуоденальная, изолированная трансдуоденальная сфинктеротомия, комбинированная трансдуоденальная и трансхоледохальная сфинктеротомия. Первые два способа не получили широкого распространения (Шалимов А.А., Доманский Б.В., Клименко Г.А., Шалимов С.А. Хирургия печени и желчных протоков. - Киев: Здоров'я, 1975. - С.135).
Подготовительным этапом выполнения ТДПСТ является мобилизация ДПК по Кохеру, хотя существует мнение о необязательности этой манипуляции (Алиев М.А., Масалин М.М. Трансдуоденальная папиллосфинктеротомия // Хирургия. - 1987. - №2. - С.13-18).
Следующим этапом является дуоденотомия, проведение которой возможно как в продольном, так и в поперечном направлении (Клименко Г.А. Холедохолитиаз. - М.: Медицина, 2000. - С.161).
При изолированной ТДПСТ после дуоденотомии в Фатеров сосок вводят желобоватый или пуговчатый зонд, также возможно осторожное расширение его "москитом". Далее скальпелем или остроконечными ножницами рассекается сфинктер Одди на необходимую длину в направлении 11 часов (Литтманн И. Брюшная хирургия. - Будапешт: Издательство Академии наук Венгрии, 1970. - С.436).
Комбинированная трансдуоденальная папиллосфинктеротомия - наиболее часто используемый метод, основой которого является проведение через пузырный проток или супрадуоденальное холедохотомическое отверстие какого-либо полугибкого инструмента (зонд, расширитель, катетер и др.) до попадания в просвет ДПК. Существуют различные способы и методики комбинированной ТДПСТ (Шалимов А.А., Доманский Б.В., Клименко Г.А., Шалимов С.А. Хирургия печени и желчных протоков. - Киев: Здоров'я, 1975. - С.137-153).
Способ Ivasala-Soler-Roig. После холедохотомии гибкий металлический зонд длиной около 15 см проводится в ДПК. На верхний конец зонда навинчивается металлический конус, диаметр которого соответствует диаметру холедоха. На конусе имеются продольные желобки длиной 1 см, облегчающие рассечение сфинктера. Зонд протягивают книзу, пока металлический конус не достигнет зоны сфинктера Одди, что позволяет хорошо вывести сосочек в дуоденальное отверстие. Желобок конуса выставляют в направлении 11 часов. Скальпелем рассекается сфинктер на конусе по ходу желобка. Сфинктеропластика выполняется по необходимости.
Способ Нерр. Через холедохотомическое отверстие проводится тонкий гибкий проводник длиной 15 см, имеющий металлическую оливу с гнездом для стыковки с проводником Nelaton. Далее, подтягивая за проводник, вводят конусовидное расширение зонда Nelaton в БДС. Скальпелем рассекают Фатеров сосок над зондом. Операцию завершают сфинктеропластикой.
Способ Berbarelli. Разрез БДС делается на резиновом зонде, проведенном через холедохотомическое и дуоденотомическое отверстия.
Способ de Rosende Alves. После холецистэктомии пузырный проток интубируют для манометрии и холангиографии. Металлический зонд диаметром 2 мм проводят путем холедохотомии через сосочек. К кончику зонда привязывается тонкая нить и он вытаскивается назад. Затем к этой нити вместо металлического зонда привязывают зонд Nelaton №18. Подтягивая нить книзу, его низводят через холедох до выпячивания верхушки зонда в БДС. Сосочек и сфинктер рассекают скальпелем так, чтобы зонд можно было свободно извлечь протягиванием книзу. После ушивания ДПК и холедоха проводят контрольную манометрию и холангиографию.
Способ Rives-Stoppa. При этом способе сфинктеротомию осуществляют на урологическом резиновом зонде, проведенном через пузырный проток, с помощью электроножа.
Аналогичный способ, но с использованием холедохотомии, описал Tanberg в 1965 году.
Тотальная сфинктеропластика по Gionard-Pelissier. Через пузырный проток проводится упругий резиновый буж диаметром 2 мм. Постепенно удаляя его, со стороны ДПК вводится тонкий желобоватый зонд до проникновения его в холедох. Желобок зонда позволяет провести тонкую нить с иглами на обоих концах ее до точки, где необходимо ограничить сфинктеротомию. Натяжение этой нити показывает верхнюю границу сфинктеротомии. Сосочек у края его отверстия прошивают двумя диаметрально противоположными нитями. Будучи натянутыми, эти нити вместе с предыдущей ограничивают треугольник, который необходимо резецировать. Резекция треугольника осуществляется с помощью тонких изогнутых ножниц. При необходимости разрез у верхушки резекции может быть продолжен. Сфинктеропластика обязательна, использование холедохотомии нецелесообразно.
Сфинктеротомия по Шалимову. Пуговчатый зонд через пузырный проток проводится в дуоденотомическое отверстие. К нему привязывается капроновая нить, которая захватывается зажимом с тонкими изогнутыми губками так, чтобы они были как бы продолжением хода нити. Извлекая зонд, протягивают нить кверху, чтобы кончик зажима проник через отверстие БДС в интрамуральную часть холедоха на глубину 2-2,5 см. Зажим раскрывают. Разрез сфинктера производят тонкими ножницами между браншами зажима. Операция заканчивается сфинктеропластикой.
Способ Гусарева. Через холедохотомическое отверстие по направлению к дистальному отделу желчного протока вводится папиллотом Гусарева. Имеющийся на конце аппарата узкий направительный "клювик" позволяет точно ввести его в БДС. Расположенная на рукоятке аппарата риска соответствует положению ножа папиллотома, что позволяет ориентировать режущее устройство в нужном направлении. Режущая часть находится внутри аппарата, позволяя избежать травматизации холедоха, и приводится в рабочее положение механическим способом. После рассечения папиллы сфинктеропластика не производится (Лапкин К.В., Пауткин Ю.Ф. Механическая желтуха. - М.: Издательство Университета дружбы народов, 1990. - С.85).
Сфинктеротомия в модификации Клименко. Через пузырный проток вводится эластичный полихлорвиниловый катетер диаметром 3 мм, забирается проба желчи для макроскопического определения ее вида и микроскопического анализа, а также для бактериологического исследования. Проводится холангиоманометрия, дебитометрия и, если необходимо, операционная холангиография. Продвигая катетер в ДПК, производится дуоденоманометрия. В интрадуоденальный конец катетера плотно вставляется желобоватый зонд. Катетер извлекается в обратном направлении, при этом желобоватый зонд через устье БДС втягивается в дистальный отдел холедоха. По желобку зонда изогнутыми сосудистыми ножницами рассекается сосок вместе со сфинктером ампулы и нижней частью сфинктера холедоха в направлении 11 часов. Сфинктеропластика обязательна (Клименко Г.А. Трансдуоденальная сфинктеропластика // Хирургия. - 1989. - №1. - С.47-53).
Вмешательства на БДС обычно заканчиваются сфинктеропластикой, суть которой состоит в наложении швов и сближении слизистых холедоха и ДПК. Существуют различные методики сфинктеропластики (по Toupet, no Salembier, по Jones, no Niedner), заключающиеся в применении оригинальных инструментов (Шалимов А.А., Доманский Б.В., Клименко Г.А., Шалимов С.А. Хирургия печени и желчных протоков. - Киев: Здоров'я, 1975. - С.145-148).
После ТДПСТ дуоденотомическое отверстие ушивается двурядным швом, однорядным узловым швом без захвата слизистой (Клименко Г.А. Холедохолитиаз. - М.: Медицина, 2000. - С.165).
Однако после проведения ТДПСТ возможны следующие осложнения: несостоятельность швов ДПК, кровотечение из шва ДПК, повреждение вирсунгова протока. Существует сложность с идентификацией БДС.
Известен способ закрытой интраоперационной антеградной папиллосфинктеротомии под контролем дуоденоскопа (Старков Ю.Г., Солодинина Е.Н., Шишин К.В., Домарев Л.В., Кобесова Т.А. Антеградная папиллосфинктеротомия при поражениях желчных путей, выявленных при лапароскопической холецистэктомии // Хирургия. - 2003. - №9. - С.14-17).
Для проведения антеградной папиллосфинктеротомии используются: трубка-направитель диаметром 3 мм, папиллотомический электрод, дуоденофиброскоп. Методика антеградной папиллосфинктеротомии заключается в следующем. Через пузырный проток или холедохотомическое отверстие проводят антеградно до терминального отдела холедоха трубку-направитель и через нее пропускают папиллотомический электрод. Одновременно вводится дуоденоскоп для осмотра зоны БДС. Предварительно накладывается мягкий кишечный зажим на тощую кишку в 10-15 см от связки Трейтца для предупреждения нагнетания воздуха в кишечник. Папиллотом проводится на необходимую глубину, устанавливается режущей частью в направлении 11-12 часов. После этого его начинают медленно натягивать. В это время эндоскопист включает ток высокой частоты и визуально контролирует протяженность разреза, которая составляет 10-15 мм (Клименко Г.А. Холедохолитиаз. - М.: Медицина, 2000. - С.193-194).
Однако этот метод доступен только узкому кругу специалистов, требует больших материальных затрат на оборудование, сложен технически, по анатомическим причинам не всегда выполним, не лишен опасности тяжелых осложнений.
Техническим результатом изобретения является снижение количества интраоперационных и послеоперационных осложнений, к которым относится прошивание вирсунгова протока с развитием послеоперационного панкреатита, повторные стриктуры БДС; сокращение времени операции. Методика технически и инструментально доступна, не требует больших материальных затрат.
Технический результат достигается путем папиллосфинктеротомии, которая проводится между двумя направляющими лигатурами, что значительно снижает риск травматизации вирсунгова протока и создает определенные удобства оперирующему хирургу.
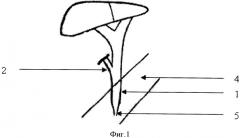
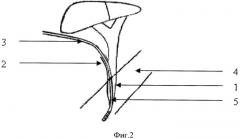
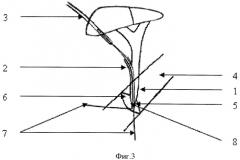
Способ осуществляется следующим образом. После холецистэктомии проводят дренирование холедоха (фиг.1-1) через пузырный проток (фиг.1-2) на 1,5-2 см силиконовым дренажом (фиг.2-3) диаметром 2-3 мм длиной не менее 25 см. Выделяющуюся по дренажу (фиг.2-3) желчь берут для бактериологического обследования. Производят интраоперационную холангиографию и определяют показания для ТДПСТ. Перед проведением ТДПСТ мобилизуют ДПК по Кохеру. Дренаж (фиг.2-3) проводят в ДПК (фиг.2-4). В отдельных случаях (при невозможности проведения дренажа) в ДПК (фиг.2-4) через пузырный проток (фиг.2-2) проводят пуговчатый зонд диаметром 1-1,5 мм. Затем над зоной БДС (фиг.3-5) производят дуоденотомию (фиг.3-6) в поперечном направлении. К дренажу (фиг.3-3) или зонду (в просвете ДПК, фиг.3-4) фиксируют две лигатуры (фиг.3-7) длиной не менее 50 см каждая, после чего дренаж (фиг.3-3) или зонд извлекают через пузырный проток (фиг.3-2), увлекая за собой проксимальные концы лигатур (фиг.3-7). Дистальные концы лигатур (фиг.3-7) разводят в стороны и подтягивают вверх, выводя Фатеров сосок (фиг.3-5) к дуоденотомическому отверстию (фиг.3-6). Далее рассекают БДС (фиг.3-5) на 11-12 часах между лигатурами (фиг.3-7). Длина разреза может варьироваться от 0,6 до 2-2,5 см (в среднем 1-1,5 см). Критерием адекватности ТДПСТ является свободное поступление желчи в ДПК (фиг.3-4) (иногда вместе с конкрементами, "замазкой", хлопьями фибрина, гноем), хорошая визуализация слизистой холедоха через папиллосфинктеротомическое отверстие (фиг.3-8), диаметр которого должен быть не менее 0,6 см и позволять свободно ввести фиброхоледохоскоп для дальнейшей ревизии желчных протоков (фиг.3-1). После эндоскопической ревизии билиарного "дерева" проводят пластику отдельными швами (капрон) по латеральному краю и верхнему углу папиллосфинктеротомического разреза (фиг.3-8), после чего дуоденотомическое отверстие (фиг.3-6) ушивают. При наличии холангита, реактивного панкреатита холедох (фиг.3-1) дренируют по Холстеду.
Предлагаемая методика отличается от ранее известных тем, что папиллосфинктеротомия проводится между двумя направляющими лигатурами, что значительно снижает риск травматизации вирсунгова протока и создает определенные удобства оперирующему хирургу.
Способ внедрен в работу хирургического отделения №1 ГО г.Воронеж ГКБ №10.
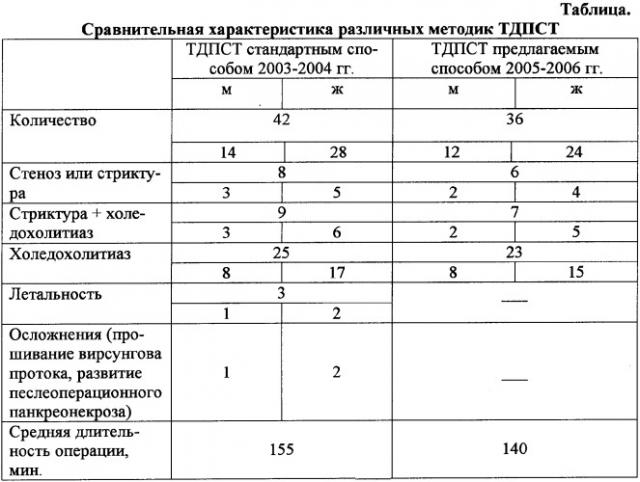
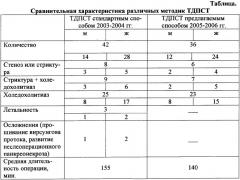
Данный способ трансдуоденальной папиллосфинктеротомии позволяет устранить интраоперационные и послеоперационные осложнения, в частности: прошивание вирсунгова протока с развитием послеоперационного панкреатита, повторные стриктуры БДС и летальность. Способ позволяет сократить время выполнения оперативного вмешательства. Методика проста, не требует больших материальных затрат. Оценить эффективность ее применения можно с помощью следующих данных (см. табл.).
Способ трансдуоденальной папиллосфинктеротомии, отличающийся тем, что через пузырный проток в просвет двенадцатиперстной кишки проводят дренаж или зонд, к нему фиксируют две лигатуры длиной не менее 50 см, затем извлекают дренаж или зонд через пузырный проток, увлекая за ним и выводя проксимальные концы лигатур, дистальные концы лигатур выводят через большой дуоденальный сосочек к дуоденотомическому отверстию, разводят в стороны и подтягивают вверх, выводя большой дуоденальный сосочек к дуоденотомическому отверстию, после чего проводят рассечение большого дуоденального сосочка на 11-12 часах между лигатурами на длину 0,6-2,5 см, после пластики большого дуоденального сосочка лигатуры извлекают.