Способ формирования энтероцисто-уретрального анастомоза
Иллюстрации
Показать всеИзобретение относится к медицине, урологии, может быть использовано в случае ортотопического варианта мочевой диверсии при формировании илельного резервуара низкого внутрипросветного давления. Формируют манжетку-жом. При этом отслаивают серозно-мышечный слой уретрального конца уретральной трубки мочевого резурвуара, заворачивают кверху и фиксируют к стенке уретральной трубки. Сшивают края уретрального конца мочевого резервуара и расположенной на нем манжетки-жома с проксимально расположенным краем стенки уретры. Накладывают два ряда швов. При наложении первого ряда швов через уретру проводят буж, снабженный тремя равномерно расположенными по окружности и выполненными продольно его телу каналами. Швы располагают на 2, 6 и 10 часах условного циферблата. При выполнении каждого из швов иглу проводят дополнительно через канал бужа. При наложении швов слизистую уретры перемещают в просвет уретры и фиксируют к стенке уретры с внутренней стороны. Второй ряд швов выполняют на 12, 4 и 8 часах условного циферблата. При этом убирают буж из уретры и вводят в просвет мочевого резервуара катетер. Вкол осуществляют на расстоянии 1-2 мм от края серозно-мышечного слоя и проксимального края уретры. Способ позволяет снизить осложнения, обусловленные развитием ишемии в области анастомоза, упростить и сократить время оперативного вмешательства. 6 ил., 1 табл.
Реферат
Изобретение относится к области медицины к урологии, конкретно к способам формирования энтероцисто-уретрального анастомоза, и может быть использовано в случае ортотопического варианта мочевой диверсии при формировании илельного резервуара низкого внутрипросветного давления.
Хирургия мочевого пузыря без сомнения относится к сложным и самым трудным главам оперативной урологии. Поиски идеальной техники для реконструкции мочевого трактата после цистэктомии относятся к 1851, когда Simon впервые у ребенка с экстрофией мочевого пузыря выполнил отведение мочи в кишечник, путем анастомозирования мочеточников с сигмовидной кишкой. Следующий важный шаг в хирургии мочевого пузыря сделан в 1886 году Bardenheüuer, который предложил методику частичной и тотальной цистэктомии. В 1898 Poggi и Tizzoni в эксперименте на животном выполнили ортотопическую кишечную пластику мочевого пузыря, используя для пластики фрагмент тонкой кишки длинной 7 см [1].
Следующий важный шаг в хирургии мочевого пузыря связан с созданием кишечных мочевых резервуаров низкого внутрипросветного давления. Техника формирования анастомоза резервуара с уретрой, ее надежность, в большинстве случаев предупреждает развитие специфических осложнений в послеоперационном периоде, обеспечивая высокий уровень качества жизни пациента. Показания к различным вариантам отведения мочи возникают после удаления либо потери функции мочевого пузыря.
Известен способ формирования энтероцисто-уретрального анастомоза, заключающийся в следующем: на культю уретры накладывают три шва держалки на 3, 9 и 12 часах условного циферблата, в шов захватывают слизистую оболочку и парауретральную ткань. Заднюю стенку уретры и соответствующую часть фасции Денонвилье рассекают и накладывают две нити на 5 и 7 часах. Сопоставление краев анастомоза выполняют путем затягивания нитей, соединенных с отверстием резервуара на уретральном катетере 22Fr [2].
Известен способ формирования анастомоза мочевого резервуара с уретрой по технике Studer, основные этапы заключаются в следующем: отверстие для анастомозирования в резервуаре вырезают в наиболее низкой точке резервуара, ширина отверстия до 8-10 мм. Анастомоз формируют 6-ю швами нити Vicryl 2/0/ со стороны резервуара в шов, захватывается серозно-мышечный слой, а со стороны культи уретры вкол иглы производят на 4 мм от каудального конца культи, а выкол - в слизистом слое на уровне линии резекции уретры [3, 4, 5].
Известные способы имеют следующие осложнения: недержание мочи, несостоятельность анастомоза, стриктура анастомоза, гиперудержание мочи, формирование наружных и внутренних мочевых свищей (таблица) [7, 8, 9, 10, 11, 12].
Наиболее близким к предлагаемому является способ формирования энтероцисто-уретрального анастомоза путем наложения швов между уретральным краем мочевого резервуара с расположенной на нем манжеткой-жомом и культей уретры. Недостатками прототипа являются недостаточно надежная и более длительная техника формирования анастомоза, увеличивающая риск развития ишемии в области анастомоза.
Новая техническая задача - снижение числа осложнений, обусловленных развитием ишемии в области анастомоза, упрощение способа, сокращение времени оперативного вмешательства.
Для решения поставленной задачи в способе формирования энтероцисто-уретрального анастомоза путем сопоставления и сшивания краев уретрального конца мочевого резервуара и расположенной на нем манжетки-жома с проксимально расположенным краем стенки уретры накладывают два ряда швов, для наложения первого ряда швов, между уретральным краем мочевого резервуара и проксимальным краем уретры, через уретру проводят буж, снабженный тремя равномерно расположенными по окружности, выполненными продольно его телу каналами, швы располагают на 2, 6 и 10 часах условного циферблата, для выполнения каждого из швов вкол иглы осуществляют в стенку уретры с внешней стороны, через соответствующий канал бужа и прилежащие ткани на расстоянии 5-7 мм от ее проксимального края, далее иглу через слизистую проводят в направляющий канал бужа и выводят из просвета уретры, после этого иглу подводят с внутренней стороны к стенке уретральной части мочевого резервуара и выкалывают наружу в 2 мм от ее края, далее иглу вновь погружают в просвет уретры, проводят через стенку уретры изнутри наружу, располагая точку выкола в 2 мм от ее проксимального края, после выполнения таким же образом двух остальных швов подтягивают нити и завязывают швы, при этом, слизистую уретры перемещают в просвет уретры и фиксируют к стенке уретры с внутренней стороны, затем выполняют второй ряд из трех швов, располагаемых на 12, 4 и 8 часах по окружности согласно условному циферблату, для чего убирают буж из уретры и в просвет мочевого резервуара вводят катетер, осуществляя вкол иглы на расстоянии 1-2 мм от края серозно-мышечного слоя манжетки и проксимального края уретры.
Способ предназначен для формирования анастомоза между мочевым резервуаром из подвздошной кишки, созданного путем формирования U-образного резервуара низкого давления с уретральной трубкой.
Показания:
Цистэктомия с дистальной резекцией уретры (больших размеров предстательная железа, ранее перенесенные операции на этой области).
Многоэтапные операции (трудности выделения культи уретры, опасность развития недержания мочи).
ЦЭ у женщин с сохранением уретры.
Преимущества:
Нет необходимости выделения уретры из рубцовых тканей.
Удлинение уретры (за счет уретрального фрагмента резервуара).
Более надежная техника формирования анастомоза (фактически двухрядный шов).
Формируемая манжетка, как один из механизмов удержания мочи.
Из-за особенностей формирования анастомоза вероятность стриктуры не выше, чем при стандартных техниках.
Способ осуществляют следующим образом.
Положение больного на операционном столе с переразгибанием в крестцовой области. Выполняется средне-нижне-срединная лапаротомия с иссечением послеоперационного рубца, разделение спаек, ревизия органов брюшной полости. В уретру вводят буж 26-28 Fr, над концом бужа окаймляющими разрезами выделяют стенку уретры на глубину не более 4-5 мм (для предупреждения ишемии ткани уретры), затем иссекают ткань проксимального конца уретры, открывая ее просвет.
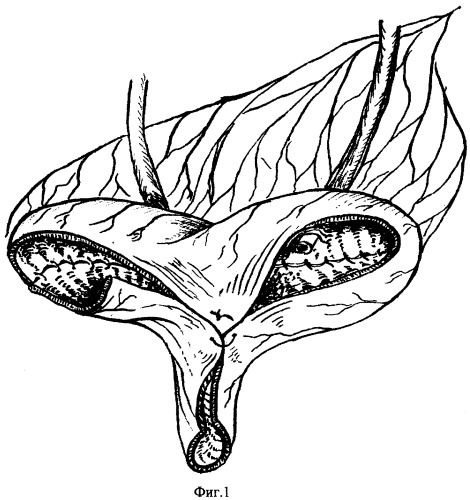
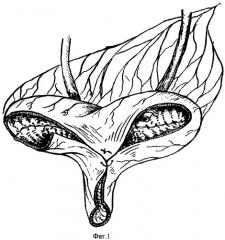
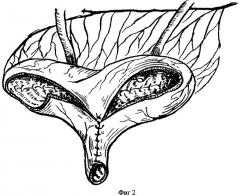
Используют подвздошную кишку для пластики мочевого пузыря, для этого, отступя 20 см от илеоцекального угла (обязательное сохранение артерии илеоколика), выкраивают трансплантат длиной 60 см на сосудистой ножке. Целостность кишечника восстанавливают путем наложения анастомоза «конец в конец». Далее производят детубуляризацию и реконфигурацию выделенного участка кишки с моделированием U-образного трансплантата с формированием уретральной трубки длиной до 5 см воронкообразной формы, с предварительной имплантацией мочеточников (фиг.1 и 2). Слизистую уретрального конца захватывают мягким не раздавливающим зажимом, натягивают и острым путем на уровне подслизистого слоя отслаивают мышечно-серозный слой на протяжении 8 мм и заворачивают кверху, так что образуется манжетка, которую фиксируют тремя серозно-серозными швами к проксимально расположенной стенке уретральной трубки (фиг.3).
Далее переходят к выполнению анастомоза. Накладывают два ряда швов: первый соединяет между собой уретральный край мочевого резервуара и проксимальный край уретры, второй - края серозно-мышечного слоя манжетки и уретры. Это значительно снижает число осложнений, обусловленных развитием ишемии в области анастомоза.
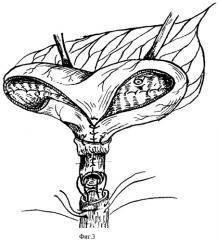
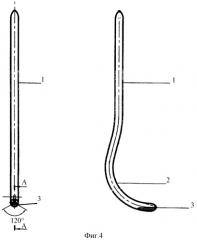
Первый ряд швов выполняют следующим образом: для повышения удобства и надежности выполнения манипуляции в уретру вводят, например, буж 1 (фиг.4), снабженный выполненными на его рабочем конце 2 под углом 120 градусов друг у другу и расположенными продольно его телу каналами 3, выполняющими роль направляющих при наложении швов. Швы располагают на 2, 6 и 10 часах условного циферблата. Для выполнения каждого из швов вкол иглы осуществляют в стенку уретры с внешней стороны. через соответствующий канал бужа, через прилежащие ткани на расстоянии 5-7 мм от ее проксимального края, далее иглу через слизистую проводят в направляющий канал бужа и выводят из просвета уретры. После этого иглу подводят с внутренней стороны к стенке уретральной части мочевого резервуара и выкалывают наружу в 2 мм от ее края. Далее иглу вновь погружают в просвет уретры, проводят через стенку уретры изнутри наружу, располагая точку выкола в 2 мм от ее проксимального края. После выполнения таким же образом двух остальных швов подтягивают нити и завязывают швы, при этом слизистую уретры перемещают в просвет уретры и фиксируют к стенке уретры с внутренней стороны.
Затем выполняют второй ряд из трех швов, располагаемых на 12, 4 и 8 часах по окружности согласно условному циферблату (фиг.5), осуществляя вкол на расстоянии 1-2 мм от края серозно-мышечного слоя манжетки и проксимального края уретры. Для этого убирают буж из уретры и в просвет мочевого резервуара вводят катетер размером 14Fr (фиг.6).
Для предупреждения перекрута, перегиба уретральной трубки с анастомозом передняя стенка резервуара двумя швами фиксирована к надкостнице лонных костей. Уретральный катетер удаляют в сроки от 12 до 16 суток после операции, через 2-е суток после удаления цистостомического катетера.
Пример.
Бетенеков А.П., 58 лет, наблюдается в НИИО ТНЦ с 2004 года с диагнозом: Рак мочевого пузыря T2N0M0, состояние после комбинированного лечения. Гистология №9095-9119 от 25.05.06. Переходноклеточный Cr, умеренно дифференцированный.
Анамнез заболевания с 2003 года, когда возник первый эпизод макрогематурии; впервые обратился за медицинской помощью с жалобами на мочепузырное кровотечение в 2004 году. При обследовании: в общем анализе крови - умеренное снижение гемоглобина до 105 г/л; в биохимическом анализе крови отмечалось повышение уровня креатинина до 115 ммоль/л, в общем анализе мочи - сплошь эритроцитарные массы. Цистоскопически определялось наличие обильно кровоточащего ворсинчатого опухолевого образования, расположенного циркулярно в шейке мочевого пузыря, больше слева, из-за чего устье левого мочеточника не визуализировалось. При УЗИ исследовании органов брюшной полости данных за отдаленное и регионарное метастазирование не получено. При рентгенологическом обследовании органов грудной клетки легочной патологии не установлено. При в/в экскреторной урографии данных за нарушение пассажа мочи из верхних мочевых путей не установлено.
При первичном обследовании установлен диагноз: переходно-клеточный рак мочевого пузыря T2-3?NxM0, по поводу чего пациенту проведено 2 курса системной х/т по схеме М-VAC в предоперационном режиме. На фоне химиотерапевтического лечения отмечалось местное прогрессирование процесса, без признаков системного прогрессирования. При контрольном цистоскопическом исследовании было установлено дальнейшее распространение опухоли на левую боковую стенку мочевого пузыря. В связи с этим 18.05.05 г. пациенту было выполнено оперативное лечение в объеме радикальной цистэктомии, двусторонней уретрокутанеостомии, билатеральной тазовой лимфодиссекции. Макропрепарат: мочевой пузырь с предстательной железой и семенными пузырьками. В удаленной клетчатке явно метастатических л/у нет, клетчаточная ткань слева с явлениями отека и воспаления. На разрезе - шейка и левая боковая стенка мочевого пузыря заняты опухолью, возможно прорастающей левое устье мочеточника. Заключение: рак мочевого пузыря, Т2-4?No-xM0. После планового гистологического исследования установлена окончательная стадия опухолевого процесса - T2N0M0. В течение 6 мес после хирургического лечения при контрольном обследовании данных за местный рецидив и системное прогрессирование опухолевого процесса не получено.
27.09.2006 пациенту выполнен этап реконструктивно-пластического хирургического лечения в объеме ортотопической кишечной пластики мочевого пузыря фрагментом подвздошной кишки U-образным резервуаром низкого давления с манжеткой из серозно-мышечного слоя, уретральной трубкой и энтероцисто-уретральным анастомозом, согласно предлагаемому способу.
Положение больного на операционном столе с переразгибанием в крестцовой области. Операционное поле обработано по Гроссиху-Филончикову. Под ЭТИ выполнена срединная лапаротомия, ревизия брюшной полости. В проекции мочевого пузыря опухолевидное образование каменистой консистенции по правой стенке в области предстательной железы. Манипуляции в брюшной полости значительно затруднены из-за большого количества жировой клетчатки. Брюшина от пупка выкроена треугольником с захватом урахуса, семявыносящих протоков и стенки мочевого пузыря. Оба мочеточника выделены ниже подвздошных сосудов и пересечены, интубированы силиконовыми катетерами. Мочеточники тонкие, с трудом проведены катетеры 10 Fr. С некоторыми техническими трудностями из-за больших размеров мочевого пузыря и выраженности паравезикальной клетчатки выполнена мобилизация боковых стенок пузыря с перевязкой верхних и нижних пузырных сосудистых комплексов. Рассечена с обеих сторон внутренняя тазовая фасция, перевязаны и пересечены лонно-простатические связки, обработан дорзальный венозный комплекс. В уретру введен буж 28 Fr, над концом бужа сначала окаймляющими разрезами выделена стенка уретры на глубину 5 мм (для предупреждения ишемии ткани уретры), затем иссечена ткань проксимального конца уретры и открыт ее просвет. Комплекс - мочевой пузырь с паравезикальной клетчаткой, предстательной железой, семенными пузырьками и прилежащей брюшиной удален. Выполнена лимфаденэктомия, с обеих сторон, четко увеличенных лимфатических узлов не выявлено, проксимальная граница на уровне бифуркации подвздошных артерий.
Отступя 20 см от илеоцекального угла, из подвздошной кишки выкроен трансплантат длиной 60 см, выполнена его детубуляризация и реконфигурация с моделированием U-образного трансплантата с формированием уретральной трубки длиной до 5 см воронкообразной формы. Уретральная часть мочевого резервуара сформирована таким образом, что в просвет должен проходить свободно катетер 12-14 Fr. Слизистая уретрального конца захвачена мягким не раздавливающим зажимом, натянута и острым путем на уровне подслизистого слоя отслоена. Мышечно-серозный слой на протяжении примерно 8 мм завернут кверху, так что образовалась манжетка, которая зафиксирована тремя серозно-серозными швами к проксимально расположенной стенке уретральной трубки.
Выполнен анастомоз согласно предлагаемому способу: швы наложены в два ряда, для снижения вероятности развития ишемии в области анастомоза. Первый ряд швов - три шва располагали на 2, 6 и 10 часах условного циферблата. Вкол иглы производили снаружи от уретры, через прилежащие ткани на расстоянии 5-7 мм от стенки уретры, выкол - через ее просвет наружу на глубине примерно 5 мм. Для облегчения выведения иглы наружу использовали металлический буж размером 25 Fr с нанесенными на его дистальной части тремя каналами, расположенными равномерно по окружности соответственно 2, 6 и 50 часам. Иглу проводили через слизистую так, чтобы она попала в соответствующий направляющий канал бужа, и выводили из просвета уретры к слизистой на расстоянии 2 мм от уретрального края мочевого резервуара. Далее иглу вновь погружали в просвет уретры, проводили через стенку уретры изнутри наружу так, чтобы точка вкола ее располагалась на расстоянии 2 мм от проксимального края уретры, при затягивании этого шва слизистую уретральной трубки перемещали в просвет уретры и фиксировали к стенке уретры с внутренней стороны. Аналогично выполняли и два других шва из этого ряда. Далее выполняли второй ряд из 3-х швов. Для этого убирали буж из уретры, в просвет мочевого резервуара вводили катетер размером 14Fr. Вколы осуществляли на 12, 4, 8 часах условного циферблата. Иглу проводили между серозно-мышечным краем манжетки мочевого резервуара и проксимальным краем уретры на расстоянии 1-2 мм от края с одной и, соответственно, с другой стороны. Для предупреждения перекрута, перегиба уретральной трубки с анастомозом передняя стенка резервуара двумя швами фиксирована к надкостнице лонных костей.
Анастомозирование мочеточников с трансплантатом по Несбит на моделирующих катетерах. Через переднюю стенку трансплантата выведены мочеточниковые дренажные трубки и катетер Петцера. Контроль герметичности и гемостаза. Два трубчатых дренажа через подвздошные области в малый таз. Ушивание операционной раны. Асептическая повязка.
Уретральный катетер удален через 16 суток после операции (через 2-е суток после удаления цистостомического катетера).
Всего согласно предлагаемому способу прооперировано 15 пациентов.
Осложнений связанных с несостоятельностью анастомоза, формированием наружных и внутренних мочевых свищей, развития стриктур отмечено не было.
Таким образом, применение предлагаемого способа позволяет избежать осложнений, обусловленных развитием ишемии в области анастомоза, а также значительно сокращает время оперативного вмешательства.
Список источников информации
1. Миротворцев С.Р. Экспериментальные данные к вопросу о пересадке мочеточников в кишечник. / С.Р.Миротворцев. - С. - Петербург: Слово, 1909. - 86 с.
2. Фиш М. Имплантация мочеточников созданием экстрамуральных тоннелей при операциях Майнц-пауч I и II / М.Фиш, Г.Аболь-Энайн, Р.Гогенфеллер // Оперативная урология. Классика и новации. / Под редакцией Л.Г.Манагадзе. - Руководство для врачей. - М.: Медицина, 2003. - Гл.6.25. - С.638-645.
3. Штудер У.Е. Замещение мочевого пузыря сегментом подвздошной кишки с афферентным тубулярным сегментом. / У.Е.Штудер, Данузер Г.Дж., Цинг Ф.Дж. // Оперативная урология. Классика и новации. / Под редакцией Л.Г.Манагадзе. - Руководство для врачей. - М.: Медицина, 2003. - Гл.6.21. - С.614-620.
4. Burkhard F.C. Orthotopic urinary diversion: using an ileal lowpressure bladder substitute with an afferent tubular segment. / F. C. Burkhard, U. E. Studer / Atlas of the Urologic Clinics of North America/ - 2001, October. - Vol.9; 2. - P.57-73.
5. Studer U.E. Experience in 100 patients with an ileal low pressure bladder substitute combined with an afferent tubular isoperistaltic segment. / U.E.Studer, H.Danuser, V.W.Merz, J.P.Springer et al. // J. Urol. - 1995, Jul - Vol.154. - P.49-56.
6. Васильченко М.И. Новые варианты интестинальной пластики мочевого пузыря в эксперименте. / М.И.Васильченко, Сергиенко Н.Ф., Л.Б.Беляев, В.И.Загарова // Урология. - 2001. - №5. - С.7-12 (прототип).
7. Elmajian D.A. The kock ileal neobladder: updated experience in 295 male patients / D. A. Elmajian, J..P. Stein, D. Esterig et al. // J. Urol. - 1996, Sept. - Vol.156. - P.920-925.
8. Steven K. The orthotopic Kock ileal neobladder: functional results, urodinamic features, complicapions and survival in 166 men. / K. Steven, A.L. Poulsen. // J. Urol. - 2000, Aug. - Vol.164. - P.288-295.
9. Stein J.P. The orthotopic Т - pouch ileal neobladder; experience with 209 patients. / J.P. Stein, M.D. Dunn, M.L. Quek et al. // J Urol. - 2004, Aug. - Vol.172. - P.584-587.
10. Regalado Pareja R. Orthotopic bladder replacement: II. Functional results and complications in patients with Studer-type ileal neobladder. / R. Regalado Pareja, J. Huguet Perez, C. Errando Smet, B.X. Lima // Arch Esp Urol. - 1997, Apr. - №50(3). - P.234-241.
11. Studer U. Ileal bladder substitute: antireflux nipple or afferent tubular segment? / U. Studer // Eur Urol. - 1991. - Vol.20. - P.315-326.
12. Хаутманн Р. Э. Мочевой пузырь из подвздошной кишки: осложнения и функциональные результаты у 363 пациентов за 11 лет наблюдения. / Р. Э. Хаутманн, Р. Де Петрикони, Х-В. Готфрид, К. Кляйншмидт / Международный медицинский журнал. - 2000. - №2. Электронный журнал - Режим доступа к журналу. - http://www.medi.ru/.
| Таблица | ||||||
| Связанные с резервуаром | Elmaji an D. A 1993 n-295 | Steven K. 2000 n-166 | Stein J.P. 2004 n-209 | Regalad о Pareja R1997 n-100 | Studer 1993 n-100 | Хаутманн Р.Х. 2000 n-363 |
| Стриктура илео-уретрального анастомоза | 1 (0.3%) | 1 (0,6%) | 6 | 2 | 2 (1,5%) | |
| Свищ с кишечником | - | 1 (0,3%) | ||||
| Наружный свищ резервуара | 1 (0,3) | 4 (1,1) | ||||
| Стриктура уретры | 3 | |||||
| Хроническая задержка мочи | 5 | |||||
| Свищ резервуара с влагалищем | 3 |
Способ формирования энтероцисто-уретрального анастомоза путем сопоставления и сшивания краев уретрального конца мочевого резервуара и расположенной на нем манжетки-жома с проксимально расположенным краем стенки уретры, отличающийся тем, что при формировании манжетки-жома отслаивают серозно-мышечный слой уретрального конца уретральной трубки мочевого резервуара, заворачивают кверху и фиксируют к стенке уретральной трубки, затем накладывают два ряда швов, при наложении первого ряда швов между уретральным краем мочевого резервуара и проксимальным краем уретры через уретру проводят буж, снабженный тремя равномерно расположенными по окружности и выполненными продольно его телу каналами, швы располагают на 2, 6 и 10 ч условного циферблата, для выполнения каждого из швов вкол иглы осуществляют в стенку уретры с внешней стороны, через прилежащие ткани на расстоянии 5-7 мм от ее проксимального края, далее иглу через слизистую проводят в канал бужа и выводят из просвета уретры, после этого иглу подводят с внутренней стороны к стенке уретральной трубки мочевого резервуара и выкалывают наружу в 2 мм от ее края, далее иглу вновь погружают в просвет уретры и проводят через стенку уретры изнутри наружу, располагая точку выкола в 2 мм от ее проксимального края, после выполнения таким же образом двух остальных швов подтягивают нити и завязывают швы, при этом слизистую уретры перемещают в просвет уретры и фиксируют к стенке уретры с внутренней стороны, затем выполняют второй ряд из трех швов, располагая их на 12; 4 и 8 ч по окружности условного циферблата, для чего убирают буж из уретры, в просвет мочевого резервуара вводят катетер и осуществляют вкол иглы на расстоянии 1-2 мм от края серозно-мышечного слоя манжетки и проксимального края уретры.