Комбинированный способ лечения ожирения билиопанкреатическим шунтированием на короткой петле по ру
Иллюстрации
Показать всеИзобретение относится к медицине, в частности к абдоминальной хирургии, гастроэнтерологии. Производят лапаротомный доступ. Мобилизуют желудок. Выполняют продольную резекцию желудка до угла Гиса. В малом сальнике производят окно на уровне средней трети культи тела желудка. Через окно позади желудка проводят полипропиленовую сетку размером не менее 7,0×1,5 см. Концы сетки сводят в виде дупликатуры и сшивают. Создают соустье между малой и большой частями сформированного желудка с внутренним диаметром не менее 12 мм. При этом также формируют малый желудочек объемом 50-80 мл и псевдопривратник. Пересекают двенадцатиперстную кишку на расстоянии 2-3 см ниже привратника желудка. Формируют алиментарную, билиопанкреатическую и общую петли. Длину билиопанкреатической петли выбирают 60 см. При индексе массы тела менее 50 кг/м2 длину алиментарной петли выбирают 100 см. При индексе массы тела более 50 кг/м2 - 150 см. Способ позволяет улучшить комфортность питания, усилить рестриктивный компонент, снизить риск развития пептических язв гастроэнтероанастомоза, уменьшить метаболические нарушения, предотвратить демпинг-синдром и диарею, расширить показания к комбинированным операциям. 2 ил.
Реферат
Предлагаемое изобретение относится к медицине, в частности к абдоминальной хирургии, гастроэнтерологии, и может быть использовано для лечения морбидного ожирения.
Хирургические методы лечения ожирения включают шунтирующие, рестриктивные и комбинированные операции (Ю.И.Яшков. Этапы развития хирургии ожирения / Вестник хирургии. - 2003. - №5. - С.100-104).
Известна операция гастрошунтирования в модификации М.Fobi (1986 г.) и в модификации J.Capella и R.Capella (1996 г.), которые предусматривают создание вертикально ориентированного малого желудочка объемом около 20-30 мл (рестрективный компонент), который анастомозируется по типу «конец в бок» с выключенной по Ру петлей тощей кишки длиной 60 см (шунтирующий компонент). (Ю.И.Седлецкий. Современные методы лечения ожирения. - ЭЛБИ-СПб, Санкт-Петербург, 2007, с.193-197). Имеются так же модификации, при которых отключенная по Ру петля варьирует в зависимости от индекса массы тела (ИМТ). При ИМТ<50 кг/м2 длина петли 100 см, а при ИМТ>50 кг/м2 длина петли 150 см (Б.Ю. Цветков, Д.Ю.Степанов, М.Р.Соколов, С.В.Мешков. Эндоскопическая хирургия. - 2006, №6, с.9-13). Однако данные операции имеют ряд недостатков: во-первых, нет комфортности питания, сформированный желудочек имеет маленький объем. Во-вторых, данные операции технически более сложные, в связи с необходимостью формирования малого желудочка и гастроэнтероанастомоза в кардиальной и субкардиальной части желудка. В-третьих, после данных операций остается отключенной большая часть желудка, к которой нет эндоскопического доступа в случае кровотечения язвенной этиологии. В-четвертых, возможно образование пептических язв гастрэнтероанастомоза. В-пятых, нарушается вагусная иннервация остаточного желудка, что может привести к гастростазу.
Известна операция частичной резекции желудка - gastric sleeve (Regan JP, Inabnet WR, Gagner M et al. Early experience with two-stage laparoscopic Roux-en-Y gastric bypass as an altenative in the super-super obese patient. Obes Surg 2003; 13:861-4; Baltasar A., Serra C, Perez N. et al. Laparoscopic sleeve gastrectomy: multi-purpose bariatric operation. Obes Surg 2005; 15:1124-8; Melissas J., Koukouraki S., Askoxylakis L et al. Sleeve Gasrectomy - restrictive procedure? Obes Surg 2007; 17:57-62). Данная операция является рестриктивной, при которой производится продольная резекция желудка с созданием желудочной трубки объемом 200 мл. Авторы предложили данную операцию как первый этап при сверхожирении, при ИМТ>50-60 кг/м2. В последний год ее рассматривают как альтернативу бандажированию желудка и вертикальной гастропластике, при ИМТ>35-45 кг/м2. Однако в настоящее время нет отдаленных данных по результатам этой операции. В будущем, как и для всех рестриктивных операций, возможно расширение желудка, что приведет к увеличению потребляемой пищи и соответственно набору массы тела в отдаленном периоде (Ю.И.Седлецкий. Современные методы лечения ожирения. - ЭЛБИ-СПб, Санкт-Петербург, 2007, с.185-234).
Прототипом изобретения является способ лечения ожирения, разработанный в 1988 г. D.S.Hess и D.W.Hess в США и P.Marceau в Канаде и являющийся модификацией билиопанкреатического шунтирования (БПШ), включающий продольную резекцию желудка, сохранение привратника и анастомозирование подвздошной кишки с двенадцатиперстной кишкой на 3-4 см ниже привратника, при этом начальный отдел тонкой кишки является кондуитом для отведения желчи и сока поджелудочной железы. Длина алиментарной петли составляет 40% от длины тонкой кишки, длина билиопанкреатической петли 50% длины тонкой кишки, а длина общей петли 10% и варьирует от 50 до 100 см. (Ю.И.Яшков. Этапы развития хирургии ожирения / Вестник хирургии. - 2003. - №5. - С.100-104; Ю.И.Седлецкий. Современные методы лечения ожирения. - ЭЛБИ-СПб, Санкт-Петербург, 2007, с.234-241). Для данной операции имеются следующие показания: ИМТ>50 кг/м2 или ИМТ ниже, но наличие сопутствующих компонентов метаболического синдрома, отсутствие эффекта от рестриктивных операций. Данный способ имеет следующие недостатки. Во-первых, невелик рестриктивный компонент за счет большого объема желудка. Во-вторых, имеется частый жидкий стул в первый год после операции. В-третьих, имеются метаболические нарушения, которые требуют пожизненной коррекции, прием витаминов и минералов в больших количествах. В-четвертых, отмечается белковая недостаточность.
Технический результат предлагаемого изобретения - улучшение комфортности питания, усиление рестриктивного компонента, снижение риска развития пептических язв гастроэнтероанастомоза, уменьшение метаболических нарушений, предотвращение демпинг-синдрома и диареи, расширение показаний к комбинированным операциям.
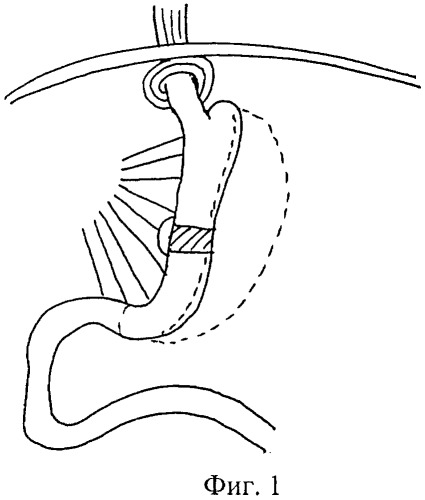
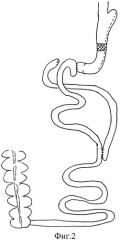
Способ осуществляется следующим образом. Производят лапаротомию. В желудок устанавливают толстый желудочный зонд диаметром 10 мм. Желудок мобилизуют по большой кривизне до угла Гиса путем лигирования (например, аппаратом LigaSure). С помощью линейных сшивающих аппаратов (например, аппарата ТСТТ-75) желудок поэтапно резецируют в продольном направлении до угла Гиса, с использованием 4-5 кассет (например, TRT75JE). Культю желудка перитонизируют по линии швов рассасывающейся нитью №3-0 (например, викрил или полисорб). Для усиление рестриктивного компонента и профилактики расширения культи желудка на среднюю треть культи тела желудка накладывают полипропиленовую сетку размером не менее 7,0×1,5 см. Для этого с помощью манипулятора в малом сальнике производят окно на уровне средней трети тела желудка. Используя диссектор, сетку проводят позади желудка через окно малого сальника. Концы сетки сводят в виде дубликатуры и сшивают между собой нерассасывающейся нитью (например, полипропилен №2-0), создают соустье между малой и большой частями сформированного желудка с внутренним диаметром не менее 12 мм. Созданная манжетка из сетки служит псевдопривратником, формирует малый желудочек объемом 50-80 мл и не дает малому желудочку растягиваться в данном участке. Производят мобилизацию двенадцатиперстной кишки в верхней горизонтали на 2-3 см ниже привратника. Пересечение двенадцатиперстной кишки производят линейным аппаратом (например, аппаратом TLCT-75). Дистальную культю двенадцатиперстной кишки перитонизируют рассасывающейся нитью №3-0 (например, викрил или полисорб). На расстоянии 60 см от связки Трейца производят пересечение тощей кишки линейным аппаратом (например, TLCT-75), формируя билиопанкреатическую петлю. Брыжейку тонкой кишки обрабатывают лигированием с пересечением одной аркады (например, аппаратом LigaSure). В зависимости от индекса массы тела выбирают отрезок отключенной тонкой кишки по Ру. При ИМТ<50 кг/м2 длина алиментарной петли составляет 100 см, а при ИМТ>50 кг/м2 длина петли составляет 150 см. Накладывают межкишечный анастомоз по типу «бок в бок» между оральным концом пересеченной тонкой кишки и отключенной по Ру петлей на расстоянии 100 или 150 см, формируя общую петлю, с использованием линейного сшивающего аппарата (например, TLCT-75). Окно ушивают рассасывающей нитью №3-0 (например, викрил). Дополнительно производят укрепление анастомоза узловыми нерассасывающими швами №3-0 (например, капрон). Каудальный конец ранее пересеченной тонкой кишки проводят позади ободочной кишки справа. Накладывают дуоденоеюноанастомоз по типу «конец в бок» двухрядно и непрерывно с использованием нерассасывающей нити №3-0 (например, викрил). Производят замену толстого желудочного зона на тонкий, который проводят через нос. Производят ушивание окон брыжеек. Дренируют брюшную полость. Накладывают послойные швы на рану.
Преимуществами способа являются:
1. Отсутствие отключенного отдела желудка-резервуара как при гастрошунтировании, то есть отсутствие проблем для гастродуоденоскопии при кровотечениях язвенной этиологии.
2. Отсутствие демпинг-синдрома в отличие от гастрошунтирования.
3. Более эффективен в отличие от вертикальной гастропластики и бандажирования желудка.
4. Более комфортное питание в отличие от вертикальной гастропластики и бандажирования желудка и гастрошунтирования.
5. Имеется шунтирующий компонент в отличие от gastric sleeve.
6. Усилен рестриктивный компонент за счет полипропиленовой сетки на средней трети культи желудка, что является профилактикой дилятации малого желудочка в отдаленном периоде.
7. Сохранен привратник, что является профилактикой пептических язв гастроэнтероанастомоза.
8. Не нарушена вагусная иннервация культи желудка и пилорического отдела желудка.
9. Лучшее усвоение кальция в отличие от операции билиопанкреатического шунтирования в модификации N.Scopinaro.
10. Отсутствует частый жидкий стул в отличие от билиопанкреатического шунтирования в модификации N.Scopinaro и модификации D.S.Hess и D.W.Hess, P.Marceau.
11. Уменьшение белковой недостаточности в отличие от БПШ.
Предлагаемый способ иллюстрируется следующими чертежами: на фиг.1 изображено формирование «малого» желудочка и псевдопривратника из полипропиленовой ленты; на фиг.2 - операция в законченном виде, вид в разрезе.
Приводим пример клинического использования способа.
Больная Д. 40 лет, история болезни №18266, поступила в клинику с жалобами на увеличение массы тела, одышку при физических нагрузках, снижение трудоспособности. Избыточная масса тела с детства. В последние 7-8 лет отмечает увеличение массы тела. Максимальная масса 111 кг в настоящее время. Были неоднократные попытки к снижению массы тела диетами, медикаментозно - ксеникал, меридиа, физические нагрузки. Был эффект до 10 кг с последующим рикошетным набором веса. Отмечает основной прием пищи в вечернее время, повышение аппетита в стрессовых состояниях, употребляет жирную и высококалорийную пищу, что подтверждает алиментарный характер ожирения. Масса тела - 111 кг, рост - 165 см, ИМТ=38,9 кг/м2. Произведено дообследование, исключены противопоказания. Данной пациентке рекомендованы операции вертикальной гастропластики или бандажирования, от которых больная категорически отказалась, в связи возможным повторным набором веса в отдаленном периоде, отсутствием комфортности питания и необходимостью в последующем регулировки манжетки при бандажировании.
Произведена операция по предлагаемому способу. Произведена лапаротомия. В желудок установлен толстый желудочный зонд диаметром 10 мм. Желудок мобилизован по большой кривизне до угла Гиса путем лигирования и с использованием аппарата LigaSure. С помощью линейных сшивающих аппаратов ТСТТ-75 желудок поэтапно резецирован в продольном направлении до угла Гиса, с использованием 5 кассет TRT75JE. Культя желудка перитонизирована по линии швов викрилом 3-0. Для усиление рестрективного компонента операции на с/3 тела желудка наложена полипропиленовая сетка размером 7,0×1,5 см. Для этого с помощью манипулятора произведено окно в малом сальнике на уровне средней трети тела желудка. Используя диссектор, сетка проведена позади желудка через окно малого сальника. Концы сетки сведены в виде дубликатуры и сшиты между собой нерассасывающейся нитью полипропилен №2-0, создано соустье диаметром 12 мм. Созданная манжетка служит псевдопривратником, создает малый желудочек объемом 50-80 мл и не дает желудку растягиваться в данном участке. Произведена мобилизация двенадцатиперстной кишки в верхней горизонтали на 2-3 см ниже привратника. Пересечение двенадцатиперстной кишки произведено аппаратом TLCT-75. Дистальная культя двенадцатиперстной кишки перитонизирована рассасывающейся нитью викрилом №3-0. На расстоянии 60 см от связки Трейца произведено пересечение тощей кишки аппаратом TLCT-75, сформирована билиопанкреатическая петля. Брыжейка тонкой кишки обработана аппаратом LigaSure с пересечение одной аркады. Поскольку ИМТ<50 кг/м2 длина алиментарной петли составила 100 см. Наложен межкишечный анастомоз по типу «бок в бок» между оральным концом пересеченной тонкой кишки и отключенной по Ру петлей на расстоянии 100 см с использованием аппарата TLCT-75, формируя общую петлю. Окно ушито викрилом №3-0. Дополнительно произведено укрепление анастомоза узловыми нерассасывающимися швами, капрон №3-0. Каудальный конец ранее пересеченной тонкой кишки проведен позади ободочной кишки справа. Наложен дуоденоеюноанастомоз по типу «конец в бок» двухрядно, непрерывно с использованием нити викрил №3-0. Произведена замена толстого желудочного зона на тонкий, который проведен через нос. Произведено ушивание окон брыжеек. Дренирование брюшной полости. Послойные швы на рану.
Послеоперационный период протекал гладко, больная выписана на 8 сутки. На контрольном осмотре через 2,5 месяца: снижение массы тела на 18 кг, одышка прекратилась. С 3 недели после операции пациентка приступила к работе. Пациентка удовлетворена комфортностью и режимом питания. Не наблюдается ни демпинг-синдрома, ни диареи. Данной пациентке необходим пожизненный прием витаминов и минералов в количестве как при гастрошунтировании, т.е. в меньшем количестве в отличие от операции билиопанкреатического шунтирования. При инструментальном и лабораторном исследовании показатели в пределах нормы. Улучшилось качество жизни. Продолжается наблюдение.
Таким образом, применение предлагаемого способа лечения ожирения улучшает комфортность питания, усиливает рестрективный компонент операции, снижает риск развития пептических язв гастроэнтероанастомоза, уменьшает метаболические нарушения, предотвращает демпинг-синдром и диарею, расширяет показания к комбинированным операциям при меньшем индексе массы тела.
Комбинированный способ хирургического лечения ожирения, включающий лапаротомный доступ, мобилизацию желудка, продольную резекцию желудка до угла Гиса, пересечение 12-перстной кишки на расстоянии 2-3 см ниже привратника желудка, формирование алиментарной, билиопанкреатической и общей петель, отличающийся тем, что в малом сальнике производят окно на уровне средней трети культи тела желудка, через окно позади желудка проводят полипропиленовую сетку размером не менее 7,0×1,5 см, концы сетки сводят в виде дупликатуры и сшивают, создают соустье между малой и большой частями сформированного желудка с внутренним диаметром не менее 12 мм, формируя малый желудочек объемом 50-80 мл и псевдопривратник, при этом длину билиопанкреатической петли выбирают 60 см, при индексе массы тела менее 50 кг/м2 длину алиментарной петли выбирают 100 см, а при индексе массы тела более 50 кг/м2 - 150 см.