Способ диагностики пищевода баррета
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к ультразвуковой диагностике, и может быть использовано при диагностике пищевода Баррета. Проводят эндоскопическое исследование пищевода. При несовпадении зубчатой линии и пищеводно-желудочного перехода, выявлении признаков эзофагита выполняют эндоскопическую ультрасонографию дистального отдела пищевода. При выявлении очагового или многоочагового расширения второго гипоэхогенного слоя слизистой оболочки пищевода с преобладанием его по ширине по сравнению с первым гиперэхогенным слоем слизистой оболочки пищевода диагностируют пищевод Баррета. Способ позволяет повысить точность диагностики пищевода Баррета. 5 ил.
Реферат
Изобретение относится к области медицины, диагностики, конкретно к способам диагностики пищевода Баррета.
Известны способы диагностики пищевода Баррета путем эндоскопического, морфологического исследования и методом хромогастроскопии [1, 2, 3, 4].
Однако данные способы недостаточно точны и информативны.
Наиболее близким к предлагаемому способу является способ диагностики пищевода Баррета [1], заключающийся в эндоскопическом исследовании абдоминального отдела пищевода и визуальном определении данного заболевания по изменению окраски и структуры слизистой оболочки, а именно наличию пятнистой эритемы, чередующейся с белесоватыми рубцами, истонченной слизистой оболочки с просвечивающим сосудистым рисунком, неровной, шероховатой, зернистой структурой слизистой оболочки. Основным признаком пищевода Баррета является несовпадение зубчатой линии и пищеводно-желудочного перехода. Зубчатая линия может подниматься высоко, почти до уровня средней трети пищевода. Чаще всего она неровная из-за того, что воздействие забрасываемого желудочного содержимого распределяется по окружности пищевода неравномерно и слизистая оболочка пищевода на различных участках повреждается неодинаково.
Однако известный способ обладает недостаточной точностью и информативностью, так как эндоскопические признаки пищевода Баррета слабо выражены. Визуально выявить данную патологию слизистой оболочки пищевода невозможно, так как она практически ничем не отличается от обычной слизистой оболочки на уровне зубчатой линии.
Задачей, решаемой данным изобретением, является повышение точности и информативности способа.
Для решения поставленной задачи в способе диагностики пищевода Баррета путем проведения эндоскопического исследования пищевода при несовпадении зубчатой линии и пищеводно-желудочного перехода, выявлении признаков эзофагита, выполняют эндоскопическую ультрасонографию дистального отдела пищевода и при выявлении очагового или многоочагового расширения второго гипоэхогенного слоя слизистой оболочки пищевода с преобладанием его по ширине по сравнению с первым гиперэхогенным слоем слизистой оболочки пищевода диагностируют пищевод Баррета.
В проанализированной авторами научно-медицинской и патентной литературе не найдено данных новых отличительных признаков и они явным образом не следуют для специалиста из уровня техники. Данный способ прошел клинические испытания в НИИ гастроэнтерологии Сибирского государственного медицинского университета. Таким образом, данное техническое решение соответствует критериям изобретения "новизна", "изобретательский уровень" и "промышленная применимость"
Способ осуществляют следующим образом.
Эндоскопическая ультрасонография проводится по стандартным принципам данного метода ультразвуковой диагностики [5]. Стандартные позиции проведения эндоскопической ультрасонографии для исследования различных органов были предложены и детально описаны в 1982 г. М.Sivak, W.Strohm, М.Classen и утверждены Международной конференцией по эндоскопической эхографии, проходившей в Стокгольме в 1982 г.Исследование дает возможность детально изучить строение стенок пищевода, желудка или двенадцатиперстной кишки, получив послойное изображение. Для исследования дистального отдела пищевода используется изображение в стандартной позиции 7 (дистальный отдел пищевода).
Эндоскопическую ультрасонографию проводят в трех следующих один за другим вариантах (или ограничиваются одним из них): 1) путем прямого контакта датчика со слизистой оболочкой пищевода, желудка или двенадцатиперстной кишки; 2) через заполненный дистиллированной водой баллон, покрывающий датчик, для улучшения получаемого изображения стенки пищеварительного тракта; 3) после введения через инструментальный канал фиброгастроскопа 300-400 мл деаэрированной воды в желудок. Длительность обследования составляет 15-20 минут.
Исследование проводится утром натощак после ночного голодания. Премедикация за 30 минут до исследования включает внутримышечное введение 2 мл 0,25% раствора дроперидола и 2 мл 0,5% раствора седуксена, подкожное введение 1 мл 0,1% раствора атропина и последующую анестезию глотки местным анестетиком (10% раствором лидокаина). В ряде случаев вводят препараты, подавляющие моторику пищеварительного тракта (1 мг глюкагона).
Абсолютным противопоказанием для выполнения исследования является отказ пациента от данной манипуляции. Относительные противопоказания те же, что и у эзофагогастродуоденоскопии: большой зоб, деформации шейно-грудного отдела позвоночника, резко выраженный кифоз (сколиоз, лордоз), ригидность глотки, сужение пищевода (желудка), дивертикулы пищевода.
Выполнение эндоскопической ультрасонографии начинают по методике проведения стандартной эзофагогастродуоденоскопии в положении пациента на левом боку. В последующем при необходимости больной может быть уложен на спину.
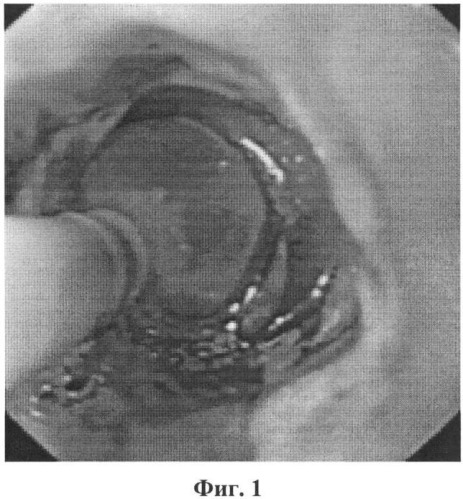
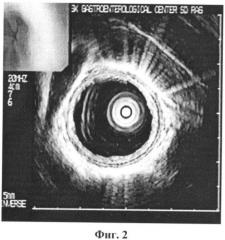
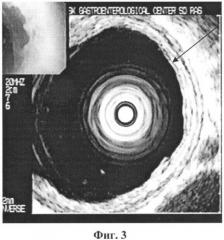
Введение фиброгастроскопа производят под контролем зрения. Фиброэндоскоп продвигают до уровня дистального отдела пищевода. Миниатюрный ультразвуковой радиально сканирующий зонд MN-2R/MN-3R с частотой сканирования 20 МГц проводят через инструментальный канал видеофиброгастроскопа GIF-1T140, видеосистемы EVIS EXERA GLV-160 («Olimpus», Япония) и под визуальным контролем устанавливают в абдоминальном отделе пищевода. Ультразвуковое исследование выполняют через заполненный дистиллированной водой баллон, покрывающий датчик (Фиг.1). При проведении эндосонографии стенка пищеварительного тракта представляет собой циркулярную структуру, состоящую из чередующихся тонких «колец» повышенной и пониженной эхогенности с отчетливо определяемыми границами (Фиг.2). При частоте ультразвука 20 МГц стенка пищевода выглядит как равномерная семислойная структура. В норме второй гипоэхогенный слой выглядит в виде тонкой линии, по ширине второй слой меньше первого гиперэхогенного слоя (Фиг.3). Применение ультразвукового зонда с частотой 20 МГц позволяет сканировать стенку органа с близкого расстояния и эхоскопически визуализировать отдельные детали, разрешающая способность ультразвукового датчика составляет 0,2 мм, далее выполняют эндоскопическую ультрасонографию дистального отдела пищевода и при выявлении очагового или многоочагового расширения второго гипоэхогенного слоя слизистой оболочки пищевода с преобладанием его по ширине по сравнению с первым гиперэхогенным слоем слизистой оболочки пищевода диагностируют пищевод Баррета.
Полученные результаты определяют кратность выполнения эндоскопического обследования, вопросы тактики ведения больного, изменения и дополнения проводимой терапии, выбор метода оперативного пособия.
Предлагаемые критерии диагностики пищевода Баррета методом эндоскопической ультрасонографии получены на основании анализа результатов клинического, эндоскопического наблюдения за 35 пациентами, имеющими клинические, эндоскопические и рентгенологические признаки гастроэзофагеальной рефлюксной болезни и рефлюкс-эзофагита различной степени выраженности.
Конкретные примеры выполнения способа
Пример 1. Больной К., 39 лет. История болезни №2068, поступил в хирургическое отделение 14.06.05 г. с диагнозом гастроэзофагеальная рефлюксная болезнь, рефлюкс-эзофагит III степени для обследования, определения показаний к оперативному лечению и выбора метода хирургического вмешательства.
Эзофагогастродуоденоскопия в ходе эндоскопической ультрасонографии от 14.06.05 г. При эндоскопическом обследовании в просвете пищевода слизь, при натуживании отмечается заброс желудочного содержимого в пищевод, в нижней трети пищевода имеются продольные эрозии без фибрина.
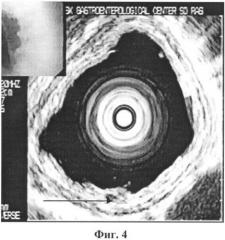
Проведены исследования согласно предлагаемому способу - эндоскопическая ультрасонография от 14.06.05 г. В дистальном отделе пищевода отмечается очаговое расширение второго гипоэхогенного слоя слизистой оболочки пищевода с преобладанием его по ширине по сравнению с первым гиперэхогенным слоем слизистой оболочки пищевода (Фиг.4). Поставлен диагноз пищевод Баррета, который был подтвержден морфологически. Дисплазии не выявлено.
Пациенту была выполнена лапароскопическая фундопликация в модификации клиники. Послеоперационный период протекал без осложнений.
Пример 2. Больная М., 51 год. История болезни №3564, поступила в хирургическое отделение 05.12.05 г. с диагнозом гастроэзофагеальная рефлюксная болезнь, рефлюкс-эзофагит III степени. Эндоскопическое исследование выполнялось 24.11.05 г. амбулаторно. Слизистая дистального отдела пищевода гиперемирована, отечная. Зубчатая линия неровная, выше пищеводно-желудочного перехода на 4 см, от которой поднимаются участки гиперемии в виде «языков пламени». Кардия плотно не смыкается, при натуживании слизистая желудка пролябирует в просвет пищевода, отмечается гастроэзофагеальный рефлюкс.
Проведено исследование согласно предлагаемому способу - эндоскопическая ультрасонография от 08.12.05 г., при котором выявлено многоочаговое расширение второго гипоэхогенного слоя слизистой оболочки пищевода с преобладанием его по ширине по сравнению с первым гиперэхогенным слоем слизистой оболочки пищевода (Фиг.5). Выполнено морфологическое исследование, диагностирован пищевод Баррета с дисплазией легкой степени.
В предоперационном периоде выполнена аргоновая плазменная коагуляция цилиндроклеточного эпителия с последующим гистологическим контролем. Через 2 месяца больная оперирована в плановом порядке - выполнена лапароскопическая антирефлюксная операция. Послеоперационный период протекал без осложнений.
Таким образом, предлагаемый способ позволяет с большей точностью диагностировать пищевод Баррета, не требует использования контрастных препаратов, отличается высокой достоверностью.
СПИСОК ЛИТЕРАТУРЫ
1. Годжелло Э.А. Пищевод Барретта: эндоскопическая диагностика, стратегия наблюдения и лечения // Рос. журн. гастроэнтерол., гепатол., колонопроктол. - 2002. - №5. - С.67-71.
2. Старостин Б.Д. Пищевод Барретта: выявление, мониторинг, лечение // Рос. журн. гастроэнтерол., гепатол., колонопроктол. - 2003. - №3. - С.84-90.
3. Трухманов А.С. Пищевод Барретта: эпидемиология, патогенез, клиническое течение и профилактика // Рос. журн. гастроэнтерол., гепатол., колонопроктол. - 2002. - №5. - С.59-62.
4. Хаджибаев A.M. Пищевод Барретта // Хирургия. - 2003. - №11. - С.65-69.
5. Митьков В.В. Клиническое руководство по ультразвуковой диагностике - М.: Видар, 1997.
Способ диагностики пищевода Баррета путем проведения эндоскопического исследования пищевода, отличающийся тем, что при несовпадении зубчатой линии и пищеводно-желудочного перехода, выявлений признаков эзофагита выполняют эндоскопическую ультрасонографию дистального отдела пищевода и при выявлении очагового или многоочагового расширения второго гипоэхогенного слоя слизистой оболочки пищевода с преобладанием его по ширине по сравнению с первым гиперэхогенным слоем слизистой оболочки пищевода диагностируют пищевод Баррета.