Способ левосторонней гемиколэктомии при доброкачественных заболеваниях толстой кишки
Иллюстрации
Показать всеИзобретение относится к медицине, в частности к хирургии, и может быть использовано при хирургическом лечении доброкачественных заболеваний толстой кишки. Мобилизуют левую половину ободочной кишки вместе с сигморектальным переходом. Выполняют ее резекцию. Формируют колоректальный анастомоз. При этом брыжейку сигмовидной, нисходящей и поперечной ободочных кишок сохраняют. Сохраненную брыжейку укладывают на заднебоковые стенки малого таза позади анастомозируемых концов толстой кишки и фиксируют к мезоректуму и стенкам таза. Добиваются при этом заполнения входа в полость малого таза и отграничивая его полость. Способ позволяет отграничить полость малого таза от брюшной полости и предупредить возникновение спаечного процесса в данной области, максимально сохранить сосудисто-нервные пучки брыжейки толстой кишки и тем самым обеспечить раннее восстановление нормальной моторики и других функций оставшейся части толстой кишки и препятствовать прогрессированию нарушений моторики. 3 ил.
Реферат
Предлагаемое изобретение относится к медицине, в частности к хирургии, и может быть использовано при хирургической коррекции доброкачественных заболеваний толстой кишки.
Операцией выбора при хирургическом лечении доброкачественных заболеваний толстой кишки (полипоз, хронический колостаз, дивертикулез и других) зачастую является левосторонняя гемиколэктомия. Одной из проблем в отдаленном послеоперационном периоде после операций на органах брюшной полости является спаечный процесс. При левосторонней гемиколэктомии обычно выполняют мобилизацию органов в зоне входа в малый таз, при этом происходит повреждение брюшинного покрова и его удаление на значительном протяжении, что зачастую приводит в послеоперационном периоде к фиксированию органов в патологическом положении спайками, перегибам кишки, спайкам между кишкой и стенками таза.
Также при выполнении левосторонней гемиколэктомии в стандартном варианте предполагается резекция брыжейки сигмовидной, нисходящей, части поперечной ободочной кишок, в результате чего пересекают нервные сплетения, идущие параллельно сосудам, играющие важную роль в функционировании и регулировании работы кишечника. В послеоперационном периоде это ведет к длительному восстановлению моторной функции кишечника и значительно ухудшает результаты оперативного лечения пациентов с колостазом и может привести к рецидиву и прогрессированию колостаза.
За аналог принят способ левосторонней гемиколэктомии при раке левой половины толстой кишки (Бушув В.В., Овчинников В.А., Артемин В.А., Абелевич А.И., РФ, патент 2215481), при котором рассекают связку Трейца, затем берут на держалку нижнюю брыжеечную вену, фиксируют ее у места впадения в воротную вену, перевязывают нижнюю брыжеечную артерию у места ее отхождения от аорты, далее пересекают нижнюю брыжеечную вену, и таким образом удаляют брыжейку левой половины толстой кишки.
Недостатками этой операции является полное удаление брыжейки толстой кишки, что нежелательно при оперативном лечении доброкачественных заболеваний толстой кишки вследствие отсутствия возможности закрытия дефекта брюшины в зоне входа в малый таз, а также невозможности отграничения малого таза от брюшной полости с целью профилактики спаечного процесса в нем и патологической фиксации в области малого таза тонкой кишки. Также пересечение нервных сплетений вместе с пересечением всех сосудов, кровоснабжающих левую половину толстой кишки, замедляет восстановление моторной активности и других функций толстой кишки в послеоперационном периоде.
За ближайший аналог принят способ левосторонней гемиколэктомии, описанный Литтманн, 1982 г.(Оперативная хирургия./ Под общ. ред. проф. Литтманна. //Будапешт.- 1982. - 1175 с.). Здесь резекция левой половины толстой кишки предполагает пересечение брыжейки по линии, захватывающей ствол нижней брыжеечной артерии, все ее ветви и левую половину дуги Риолана. При завершении операции укладку осуществляют с ушиванием дефекта брюшины на задней брюшной стенке.
Недостатками этой операции являются отсутствие возможности закрытия дефекта брюшины в зоне входа в малый таз, а также невозможность отграничения малого таза от брюшной полости с целью профилактики спаечного процесса в нем и патологической фиксации в области малого таза тонкой кишки. Также пересечение нервных сплетений вместе с пересечением всех сосудов, кровоснабжающих левую половину толстой кишки, замедляет восстановление моторной активности и других функций толстой кишки в послеоперационном периоде.
Задачи
Улучшить ближайшие и отдаленные результаты хирургического лечения больных с доброкачественными заболеваниями, у которых выполняют левостороннюю гемиколэктомию, путем исключения развития спаечных осложнений, патологического опущения и фиксации в малом тазу и изменений, вызванных нарушением иннервации толстой кишки.
Сущность предлагаемого способа заключается в том, что выполняют мобилизацию левой половины ободочной кишки вместе с сигморектальным переходом, ее резекцию и формирование колоректального анастомоза, отличающуюся тем, что брыжейку сигмовидной, нисходящей и поперечной ободочных кишок сохраняют и укладывают на заднебоковые стенки малого таза и фиксируют к заднему мезоректуму и стенкам таза, добиваясь при этом заполнения входа в полость малого таза и отграничивая его полость.
Техническим результатом способа является отграничение полости малого таза от брюшной полости и предупреждение возникновения спаечного процесса в данной области, максимальное сохранение сосудисто-нервных пучков брыжейки толстой кишки, приводящее к более раннему восстановлению нормальной моторики и других функций оставшейся части толстой кишки и препятствующее прогрессированию нарушений моторики.
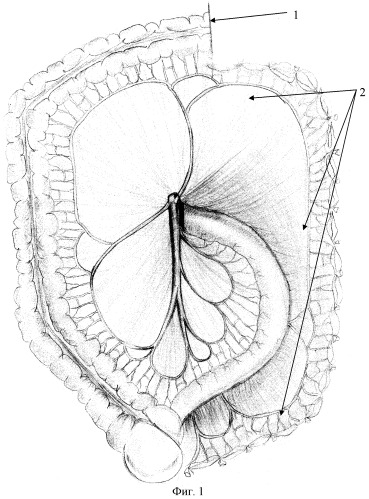
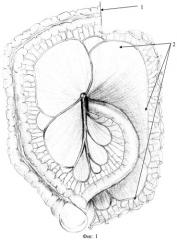
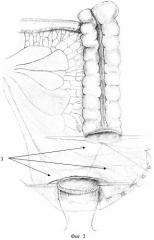
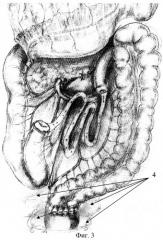
Детали технологии предлагаемого способа приведены на чертежах: фиг.1 - выполнена левосторонняя гемиколэктомия с сохранением брыжейки левой половины толстой кишки; фиг.2 - сохраненная брыжейка толстой кишки уложена позади толстой кишки, подготовленной к наложению анастомоза; фиг.3 - окончательный вид, брыжейка левой половины толстой кишки фиксирована к заднебоковым стенкам, где
1 - проксимальная граница левосторонней гемиколэктомии; 2 - сохраненная брыжейка левой половины толстой кишки; 3 - сохраненная брыжейка уложена позади анастомозируемых концов толстой кишки; 4 - сохраненная брыжейка уложена на заднебоковые стенки малого таза и фиксирована к заднему мезоректуму и стенкам таза.
Способ осуществляют следующим образом.
В качестве доступа используют срединную лапаротомию. На реберные дуги накладывают ранорасширители Сигала-Кабанова.
Производят мобилизацию левой половины толстой кишки путем рассечения париетальной брюшины левого фланка и отслаивания толстой кишки от забрюшинной клетчатки с сохранением всех сосудов. Далее мобилизуют селезеночный угол ободочной кишки. После этого определяют границы резекции: средняя треть поперечной ободочной кишки 1 и верхняя треть прямой кишки. Между намеченными границами непосредственно на границе толстой кишки и ее брыжейки выполняют рассечение брюшинного покрова брыжейки сначала с внутренней, а затем с наружной стороны. Таким образом, выполняют мобилизацию левой половины ободочной кишки вместе с сигморектальным переходом, ее резекцию и формирование колоректального анастомоза, при этом брыжейку сигмовидной, нисходящей и поперечной ободочных кишок 2 сохраняют и укладывают на заднебоковые стенки малого таза 3 и фиксируют к заднему мезоректуму и стенкам таза 4, добиваясь при этом заполнения входа в полость малого таза и отграничивая его полость.
Эффективность результатов хирургического лечения доброкачественных заболеваний толстой кишки предлагаемым способом подтверждена на 93 пациентах, обратившихся в РЦФХГ в период с 1998 по 2006 год. Возраст пациентов колебался от 14 до 87 лет. Всем пациентам было проведено лабораторно-инструментальное обследование, включающее эндоскопическое исследование, рентгенологическое исследование, динамическое изучение периферической крови и пр. После проведенного исследования у всех пациентов были диагностированы различные доброкачественные заболевания толстой кишки - дивертикулез толстой кишки, хронический запор. Затем проведена коррекция состояния хирургическим путем по предлагаемому способу.
Пример. Больная К., 46 лет, поступила в РЦФХГ (апрель 2003 г.) с жалобами на выраженные запоры. Из анамнеза установлено, что болеет в течение 5 лет. В РЦФХГ проведено обследование.
Рентгенологическое исследование пассажа бария по ЖКТ: пищевод свободно проходим, кардия на вдохе смыкается. Желудок средних размеров, натощак пуст, складки слизистой умеренно утолщены, извиты. Пристальтика поверхностная, вялая. Эвакуация свободная. Луковица ДПК средних размеров, не деформирована. Петля ДПК не расширена, свободно проходима. Через 24 часа контрастирована толстая кишка до уровня печеночного изгиба. Через 48 часов контрастирована толстая кишка до селезеночного изгиба. Через 72 часа контрастирована толстая кишка до уровня сигмовидной кишки. Через 96 часов контрастирована вся толстая кишка до ануса, 2-го типа строения, был стул с барием. Заключение: 2 тип строения толстой кишки. Субкомпенсированный колостаз.
Аноректальная манометрия: Целостность и функция запирательного аппарата прямой кишки не нарушена. Функция сенсорного аппарата прямой кишки нарушена. Порог чувствительности значительно повышен. Позыв на дефекацию снижен. Порог болевой чувствительности в норме. Средняя протяженность анального сфенктера 44.8 мм. Аноректальный ингибиторный рефлекс в норме.
Заключение: Ректоанальный ингибиторный рефлекс не нарушен. Функция сенсорного аппарата прямой кишки снижена. Функциональные нарушения аноректальной области могут быть вторичны и связаны длительным существованием хронического запора.
ФКС: Катаральный колит.
Клинический диагноз: Хронический субкомпенсированный запор. II тип строения толстой кишки.
Учитывая наличие хронического запора в стадии субкомпенсации, больной было рекомендовано оперативное лечение.
Интраоперационно: Доступ выполнен в виде среднесрединной лапаротомии. На реберные дуги наложены ранорасширители Сигала-Кабанова. В брюшной полости умеренно выраженный спаечный процесс. Выполнен адгезиовисцеролиз. Произведена мобилизация левой половины толстой кишки путем рассечения париетальной брюшины левого фланка и отслаивания толстой кишки от забрюшинной клетчатки с сохранением всех сосудов. Далее произведена мобилизация селезеночного угла ободочной кишки. После этого определены границы резекции: средняя треть поперечной ободочной кишки и верхняя треть прямой кишки. Между намеченными границами непосредственно на границе толстой кишки и ее брыжейки выполнено рассечение брюшинного покрова брыжейки сначала с внутренней, а затем с наружной стороны. Таким образом, выполнена мобилизация левой половины ободочной кишки вместе с сигморектальным переходом. Резецирована толстая кишка с сохранением брыжейки и сформирован колоректальный анастомоз. Брыжейка сигмовидной и нисходящей ободочной кишки уложена на заднебоковые стенки малого таза и фиксирована к заднему мезоректуму и стенкам таза швами-связками, заполнив при этом вход в полость малого таза и отграничив его полость. Послойное ушивание лапоротомной раны.
Послеоперационный период протекал без осложнений. Самостоятельный стул отмечен на 9 сутки после операции. При контрольном обследовании через 3 месяца жалоб не предъявляла. Через 3 года оперирована по поводу желчекаменной болезни в РЦФХГ. При ревизии брюшной полости - полость малого таза отграничена от брюшной полости. Спаечного процесса и перегибов петель кишечника не отмечено.
Способ экономически целесообразен, не требует больших материальных затрат, так как его осуществление сопровождается использованием местных тканей, общехирургического инструментария и широко используемого оборудования. Рекомендуется для широкого использования в практическом здравоохранении.
Способ левосторонней гемиколэктомии при доброкачественных заболеваниях толстой кишки, включающий мобилизацию левой половины ободочной кишки вместе с сигморектальным переходом, ее резекцию и формирование колоректального анастомоза, отличающийся тем, что брыжейку сигмовидной, нисходящей и поперечной ободочных кишок сохраняют, укладывают позади анастомозируемых концов толстой кишки на заднебоковые стенки малого таза и фиксируют к мезоректуму и стенкам таза, добиваясь при этом заполнения входа в полость малого таза и отграничивая его полость.