Способ наложения кишечного шва
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к хирургическим способам лечения, и может быть использовано при наложения кишечного шва. Выполняют по два проведения лигатуры с каждого края сшиваемой раны кишки. Одно проведение лигатуры осуществляют через все оболочки кишки. Через все оболочки лигатуру проводят на расстоянии 5-7 мм от соединяемых краев раны. Второй раз лигатуру проводят только через мышечную и серозную оболочки кишки на расстоянии 2-2,5 мм от краев раны. Стягивают края раны. Завязывают узел снаружи. Способ позволяет повысить качество лечения за счет улучшения сопоставления всех слоев сшиваемой раны кишки, создания наибольшей герметичности и прочности шва, предупреждения выпадения слизистой оболочки и снижения натяжения тканей по линии шва. 2 ил.
Реферат
Изобретение относится к области медицины, а именно к хирургическим способам лечения, и может быть использовано при необходимости наложения анастомоза с пищеводом, тонкой и толстой кишкой.
Среди актуальных задач современной хирургии важное место занимает проблема несостоятельности кишечных швов.
Известен способ наложения кишечного шва Ламбера, применяемого в качестве второго (наружного) ряда двухрядных кишечных швов (Чибис О.А., Грабовская О.Е., Бахилова Н.Н. Современные аспекты техники кишечного шва. - М.: Изд-во Российского университета дружбы народов, 1996. - С.7).
При наложении этого шва иглу вкалывают в 5-7 мм от края кишечной раны, проходят полностью мышечную оболочку и выкалывают примерно в 2-3 мм от края раны. Те же манипуляции, но в зеркальном отражении, осуществляют затем с другой стороны. Данный шов применяют только в комбинации с другими швами.
Недостатками известного способа являются:
выраженное воспаление по линии шва;
отсутствие гемостатических свойств;
недостаточная прочность из-за замедленного процесса регенерации тканей с образованием массивного вала в зоне шва;
пролабирование слизистой оболочки, что не обеспечивает хорошей адаптации подслизистой и слизистой оболочек.
Большое значение в развитии желудочно-кишечной хирургии имели исследования французского анатома и физиолога Биша, который в эксперименте доказал, что между серозными оболочками кишечника легко и быстро наступает склеивание, в связи с чем для успешного срастания необходимо широкое соприкосновение серозных покровов.
Известен также способ наложения кишечного шва по Пирогову, включающий вкол иглой в 2-3 мм от края раны с проведением ее с лигатурой вглубь таким образом, чтобы выкол был на границе между слизистой и подслизистой оболочками, а на противоположном крае раны производят наоборот - между слизистой и подслизистой оболочками, и выкол - на серозной оболочке в 2-3 мм от края раны (Семенов Г.М., Петришин В.Л., Ковшова М.В. Хирургический шов. - С.-Петербург: Питер, 2001. - С.160). При стягивании лигатуры и завязывании узла все слои кишки выворачиваются внутрь, при этом происходит равномерное сопоставление серозных оболочек анастомозируемых органов.
Недостатками известного способа наложения кишечного шва являются:
образование тканевого вала в зоне шва, суживающего просвет;
вероятность распространения воспалительного процесса на другие слои;
замедленное заживление в области шва из-за частичного отторжения его.
В качестве прототипа принят способ наложения кишечного шва по Мотсону, применяемого при наложении толстокишечных анастомозов, включающий в себя по два проведения лигатуры через все оболочки каждой стороны сшиваемых органов с завязыванием лигатуры снаружи кишки (Корепанов В.И., Мумладзе Р.Б., Марков И.Н., Васильев И.Т. Кишечный шов. Иллюстрированный обзор литературы. - М.: МЭИ, 1995. - С.21). При стягивании лигатуры и завязывании узла все стенки раны кишки вворачиваются внутрь, обеспечивая сопоставление серозных оболочек анастомозируемых органов.
Основным недостатком известного способа является то, что при наложении шва происходит недостаточное сопоставление слизистых оболочек, при этом край подслизистой оболочки одной стороны может далеко отстоять от подслизистой оболочки другой стороны, что замедляет процесс регенерации и может привести к возможности образования грубых рубцовых изменений в зоне анастомоза.
Техническим результатом изобретения является повышение качества лечения путем улучшения сопоставления всех слоев сшиваемой раны кишки, создания наибольшей герметичности и прочности шва, предупреждения выпадения слизистой оболочки и снижения натяжения тканей по линии шва.
Предложен способ наложения кишечного шва, включающий по два проведения лигатуры с каждого края сшиваемой раны кишки, при этом одно проведение лигатуры осуществляют через все оболочки, стягивание краев раны и завязывание узла снаружи.
Отличием является то, что через все оболочки лигатуру проводят на расстоянии 5-7 мм от соединяемых краев раны, а второй раз лигатуру проводят только через мышечную и серозную оболочки на расстоянии 2-2,5 мм от краев раны.
В предложенном способе наложения кишечного шва за счет дополнительного вовлечения в шов мышечной и серозной оболочек происходит дополнительное формирование площади соприкосновения и достигается вворачивание подслизистой и слизистой оболочек в просвет накладываемых петель, их надежная плотная фиксация и наилучшее сопоставление всех слоев раны кишки.
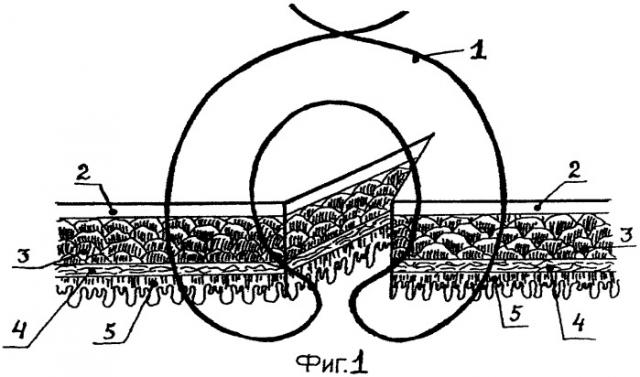
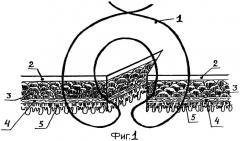
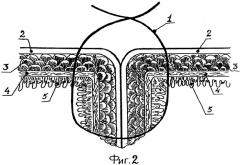
Ниже приведен пример осуществления предложенного способа наложения кишечного шва, который поясняется чертежом, где на фиг.1 показано наложение шва, а на фиг.2 - вид шва в момент завязывания узла.
Больной Е., 67 лет, поступил в хирургическое торакальное отделение для планового оперативного лечения по поводу рака культи желудка T4N1M0. Анамнез заболевания 3 месяца, 40 лет назад перенес дистальную резекцию желудка по Бильрот-2 по поводу язвенной болезни, а 4 года назад - пневмонэктомию справа по поводу центрального рака T2N0M0.
Проведена операция: экстирпация культи желудка с резекцией участка тощей кишки. Сформирован анастомоз по Ру. Пищеводно-кишечный анастомоз «конец в конец» наложен двухрядным швом лигатуры 1 «полисорб 3/0». На переднюю губу грязного ряда анастомоза наложены вышеописанные узловые швы. Сначала сквозным вколом иглы лигатуру проводили со стороны серозной оболочки 2 кишки в 6 мм от края среза через все оболочки, затем производили вкол между мышечной 3 и подслизистой 4 оболочками кишки с выколом на серозной оболочке в 2 мм от края. На стенке пищевода ход лигатуры производили в обратном порядке: вкол снаружи в 2 мм от края среза через серозную оболочку с выколом между мышечной и подслизистой оболочками и, наконец, сквозной вкол со стороны слизистой оболочки 5 в 6 мм от края среза пищевода. Стягивание краев раны и завязывание узлов осуществляли по обычной методике. Межкишечный анастомоз «конец в бок» наложен однорядным непрерывным швом нитями «полисорб 3/0». Послеоперационный период протекал без осложнений. Кормление через рот начато на 6-е сутки. Рентгенологический контроль анастомоза проведен на 13-е сутки: проходимость анастомоза свободная, затеков нет. Выписан на 14-е сутки. Больной осмотрен через 2 месяца, жалоб, связанных с операцией, не поступило.
Таким образом, благодаря совокупности признаков изобретения достигается повышение качества хирургического лечения, снижение вероятности несостоятельности кишечного шва, создание наибольшей герметичности и прочности шва, гарантирование наилучшего сопоставления всех оболочек раны кишки, снижение натяжения тканей по линии кишечного шва и сокращение сроков стационарного и амбулаторного лечения.
Способ наложения кишечного шва, включающий по два проведения лигатуры с каждого края сшиваемой раны кишки, при этом одно проведение лигатуры осуществляют через все оболочки, стягивание краев раны и завязывание узла снаружи, отличающийся тем, что через все оболочки лигатуру проводят на расстоянии 5-7 мм от соединяемых краев раны, а второй раз лигатуру проводят только через мышечную и серозную оболочки на расстоянии 2-2,5 мм от краев раны.