Способ лечения деформирующего остеоартроза крупных суставов
Иллюстрации
Показать всеИзобретение относится к медицине, в частности к травматологии и ортопедии, и предназначен для лечения дегенеративно-дистрофических заболеваний суставов. Проводят туннелизацию метафизов костей, образующих сустав, спицами Киршнера. Две спицы вводят перпендикулярно оси одной кости и две спицы вводят перпендикулярно оси другой кости и закрепляют в полукольцевых опорах аппарата Илизарова. На третьи сутки оказывают вибрационное воздействие на спицы Киршнера с частотой 50 Гц и амплитудой 0,5 мм ежедневно 3 раза в день по 10-15 мин в течение 30 дней. Способ обеспечивает восстановление функции сустава, снижение травматичности, снижение послеоперационных осложнений, сокращение сроков лечения. 4 ил., 1 табл.
Реферат
Изобретение относится к медицине, а именно к травматологии и ортопедии, и может быть использовано в лечении дегенеративно-дистрофических процессов в области суставов.
Ниже перечислены некоторые консервативные методы лечения дегенеративно-дистрофических заболеваний суставов.
Известен метод лечения артрозов препаратом «мукосат» на основе хондроитинсульфатов из трахеи крупного рогатого скота. [Хлябич Г.Н., Смирнова Т.Ю., Васюков С.Е., Кондратьев B.C., Новохатский А.С., Фиалкова М.А., Черненко Г.Т.. // Вестник травматологии и ортопедии им.Н.Н.Приорова. - 1997. - №4. - С. 27-29].
Недостатки метода:
- длительность лечения;
- необходимость ежедневных инъекций препарата;
- низкий процент значительных улучшений;
- возможность аллергической реакции на препарат;
- риск тромбоэмболии в результате повышения свертываемости крови;
- малая длительность сохранения положительного эффекта.
Известен метод применения пелоидов низких температур в реабилитации больных остеоартрозом [Григорьева В.Д., Орус-оол В.К., Федорова Н.Е. // Вопросы курортологии, физиотерапии и лечебной физкультуры - 2001. - №5. - С. 8-11].
Недостатки метода: малая эффективность при монотерапии, непродолжительный положительный эффект.
Известен способ лечения артрозов крупных суставов путем фонофоретического введения на область поражения гидрокортизона. [Решетов П.П., Твердохлеб Ю.П., Безменов В.А. // Вопросы курортологии, физиотерапии и лечебной физкультуры - 2000. - №4. - С. 47-48]. Недостатками данного метода является его низкая эффективность, кроме того, при таком варианте лечения появляется возможность возникновения гнойно-воспалительных осложнений на месте нанесения препарата (из-за снижения глюкокортикостероидами местных факторов защиты кожи).
Известны хирургические способы лечения артрозов.
Метод (Операция Брандеса - Фосса) заключается в снятии мышечной нагрузки на пораженный тазобедренный сустав путем отсечении большого вертела с прикрепляющимися к нему сухожилиями средней, малой ягодичных мышц, пересечении мышцы, натягивающей широкую фасцию бедра, и сухожилия подвздошно-поясничной мышцы. В результате снижается давление на головку бедра [Юмашев Г.С., Горшков С.З., Силин Л.Л. // Травматология и ортопедия - 1990. - М.: Медицина, С. 510-511].
Недостатки метода:
- допустимо применение только у пожилых пациентов при удовлетворительном объеме движений;
- большой объем оперативного вмешательства, травматичность;
- не воздействует на этиологию патологического процесса;
- длительность периода реабилитации после операции.
Известен метод Бойчева, применяемый при тяжелом деформирующем артрозе коленного сустава. Это метод удлиняющего артродеза, заключающийся в помещении между бедренной и большеберцовой костями ауто- или аллотрансплантантов. В качестве трансплантанта автор предлагает использовать удаленный надколенник и трансплантант из дистального отдела большеберцовой кости той же конечности. [Мовшович И.А. // Оперативная ортопедия: (Руководство для врачей). - 3-е издание. М.: МИА, 1994, С. 310].
Недостатки метода:
- инвалидизация больного;
- при анкилозе других суставов нижних конечностей артродез противопоказан, что сужает область применения данного метода;
- разрушение и ослабление костей, формирующих коленный сустав;
- возможное повреждение артерий с образованием подкожных гематом при взятии аутотрансплантата из дистального метаэпифиза большеберцовой кости;
- большой объем оперативного вмешательства, травматичность;
- повышенная нагрузка на оставшиеся суставы конечности.
Известен метод артродезирования голеностопного сустава комбинированным способом при посттравматическом деформирующем артрозе [Зоря В.И., Аль-Боу О., Хорошков С.Н. // Вестник травматологии и ортопедии им.Н.Н.Приорова. - 2004. - №1. - С. 35-39].
Недостатки метода:
- высокая травматичность;
- большой риск инфекционных осложнений;
- малый процент отдаленных хороших результатов;
- разрушение и ослабление костей, образующих голеностопный сустав;
- при анкилозе других суставов нижних конечностей артродез противопоказан, что сужает область применения данного метода;
- стабильность системы «внешний фиксатор-кость» при использовании АВФ зависит от прочности кортикального слоя кости, глубины некробиотических процессов в костной ткани в местах ее наибольшего сдавления.
Известен метод лечения остеоартроза коленного сустава путем тотального эндопротезирования бесцементным эндопротезом конструкции К.М.Сиваша [Сиваш К.М., Морозов Б.П. // Актуальные вопросы травматологии и ортопедии: Сб. трудов ЦИТО. - М, 1978. - Вып.18. - С.11-16].
Недостатки метода:
- высокая травматичность;
- высокий риск инфекционных осложнений;
- есть опасность ранней дестабилизации имплантанта в результате того, что отсутствует структурированная поверхность на металле, необходимая при бесцементной фиксации; несоответствие простого петлевого устройства эндопротеза сложной биомеханике коленного сустава - неразъемный шарнир бедренного и большеберцового компонентов, создающий при движении встречные силы, взаимно выдергивающие ножки компонентов из костномозговых каналов;
- большинство пациентов испытывает сильные боли из-за несовершенства фиброзной стабилизации ножек имплантата в диафизах костей;
- выраженный металлоз, лизис прилежащей кости, истончение кортикального слоя.
Как показывает опыт эндопротезирования коленного сустава в специализированном отделении ЦИТО им. Н.Н. Приорова [Кудинов О.А., Нуждин В.И., Попова Т.П., Хоранов Ю.Г., Каграманов С.В. // Вестник травматологии и ортопедии им.Н.Н.Приорова. - 2005. - №3. - С. 16-25; Нуждин В.И., Попова Т.П. // Вестник травматологии и ортопедии им. Н.Н.Приорова. - 1996. - №2. - С. 27-31], даже методика применения современных зарубежных эндопротезов с использованием цементной фиксации имеет следующие недостатки:
- сложность и травматичность оперативного вмешательства;
- риск пареза малоберцовой порции седалищного нерва;
- неудовлетворительная амплитуда движений в коленном суставе;
- риск асимптомного тромбоза глубоких вен голени;
- кроме того, существенным недостатком метода является высокая цена самого эндопротеза.
Известен способ хирургического лечения деформирующих остеоартрозов [Ю.М.Юшенин // Синграальная хирургия. - 2000. - №1. - С.25-30]. Способ заключается в поэтапном туннелировании мягких тканей в области сустава с помощью тубусных скальпелей различного диаметра, подобранных по объему конечности. Затем полыми сверлами туннелировались костнообразующие его элементы: мыщелки бедренной и метадиафизарная часть большеберцовой кости.
Недостатками метода являются: кратковременность эффекта после его применения, техническая сложность.
Наиболее близким к предлагаемому нами методу является способ лечения деформирующего артроза коленного сустава [Патент 2193363 РФ, МКИ А61В 17/00. Способ лечения деформирующего артроза коленного сустава / Макушин В.Д., Чегуров O.K., Казанцев В.И., Камшилов Б.В., №2000126047; заявл. 16.10.00; опубл. 27.11.02, Бюл. №33]. Данный метод включает тотальную декомпрессионную субхондральную веерную туннелизацию суставных отделов бедренной, большеберцовой костей, и косопродольную туннелизацию надколенника [Макушин В.Д., Чегуров O.K. // Гений ортопедии. - 2006. - №4. - С. 99-104]. Одновременно осуществляется «релиз» надколенниково-бедренного сочленения и лаваж сустава. Поставленная задача решается тем, что выполняют частичную двустороннюю лигаментотомию поперечных, поддерживающих связок надколенника и крыловидной связки, после чего отмывают сустав последовательно физиологическим раствором и новокаином до чистых промывных вод, при этом во фронтальной плоскости, субхондрально в проекции эпифизов бедренной и большеберцовой костей осуществляют сквозную остеоперфорацию сверлом диаметром 6 мм и туннелизацию спицей, кроме того, спицей производят во фронтальной плоскости сквозную во взаимокосых направлениях субхондральную остеоперфорацию надколенника с числом туннелей не менее трех.
Позднее были применены новые технологические решения: в 2003 году обычные гладкие спицы для туннелирования были заменены на костные перфораторы (новый вид спицы), имеющие режущую часть и продольный паз, в котором размещен толкатель, имеющий вид гибкого стержня [Патент РФ №50101]. Биологический эффект от использования костного перфоратора заключается в формировании пространственного туннеля субхондральной кости вблизи суставных поверхностей или костномозговой полости для дренирования тканевой жидкости. С 2004 года начали применять направитель для спиц [Патент РФ 53138], позволяющий стандартизировать выполнение методики веерной туннелизации с равномерным распределением туннелей числом не менее четырех в каждом мыщелке, и профилактики повреждения суставного хряща.
Недостатками метода являются:
- травматичность, т.к. производится частичная двусторонняя лигаментотомия поперечных поддерживающих связок надколенника и крыловидной связки, делаются разрезы для осуществления сквозной остеоперфорации сверлом диаметром 6 мм;
- высокая опасность инфекционных осложнений вследствие большого количества вводимых спиц, минимальное количество которых 6 штук (а при применении веерной туннелизации тринадцать [Макушин В.Д., Чегуров O.K. // Гений ортопедии. - 2006. - №4. - С. 99-104]);
- высокая опасность повреждения капсулы сустава;
- техническая сложность метода, так как веерную туннелизацию с равномерным распределением туннелей числом не менее четырех в каждом мыщелке необходимо производить под рентгеноскопическим контролем с применением специального направителя;
Впервые разработан способ лечения дегенеративно-дистрофических заболеваний суставов, включающий субхондральную туннелизацию костных структур спицами Киршнера, отличающийся тем, что две спицы Киршнера вводят взаимно перпендикулярно и перпендикулярно оси одной кости и две спицы Киршнера вводят взаимно перпендикулярно и перпендикулярно оси другой кости и закрепляют в полукольцевых опорах аппарата Илизарова, на третьи сутки оказывают вибрационное воздействие на спицы Киршнера с частотой 50 Гц и амплитудой 0,5 мм ежедневно 3 раза в день по 10-15 мин в течение 30 дней.
Способ осуществляется следующим образом. В операционной с соблюдением правил асептики-антисептики производят туннелизацию дистального метафиза бедренной кости и проксимального метафиза большеберцовой кости спицами Киршнера, которые вводят перпендикулярно друг другу и оси костей насквозь и закрепляют в полукольцевых опорах стандартного аппарата Илизарова. К местам выхода спиц - спиртовые шарики. На 3-е сутки после оперативного вмешательства по мере спадания отека мягких тканей начинают вибрационное воздействие на спицы Киршнера (параметры вибрационного воздействия - частота 50 Гц, амплитуда - 0,5 мм). Данные значения частоты и амплитуды, длительности оказания вибрационного воздействия применены с учетом опыта ранее проводившихся работ по воздействию вибрации на костную ткань [Chen L.P., Ban Z.B., Yang X.Z. // PMID 7842923 [PUBMED - indexed for medline]]. Описанное выше воздействие производят ежедневно 3 раза в день по 10-15 мин в течение 30 дней. По окончании указанного выше срока в операционной с соблюдением правил асептики-антисептики производят удаление спиц.
Под наблюдением находилось 24 пациента в возрасте от 35 лет до 71 года с гонартрозами I-II стадий. Распределение по диагнозам представлено в таблице 1. В зависимости от вида проводимого лечения нами были выделены две группы пациентов.
| Таблица 1. | ||
| Диагноз | Количество пациентов в группе I | Количество пациентов в группе II |
| Гонартроз I стадии | 5 | 6 |
| Гонартроз II стадии | 7 | 6 |
| Общее количество пациентов | 12 | 12 |
I группа пациентов получала лечение по предложенному способу. Им в операционной с соблюдением правил асептики-антисептики произвели туннелизацию дистального метафиза бедренной кости и проксимального метафиза большеберцовой кости пораженного сустава спицами Киршнера, которые вводили перпендикулярно оси костей насквозь и закрепляли в полукольцевых опорах стандартного аппарата Илизарова. К местам выхода спиц - спиртовые шарики. На 3-е сутки после оперативного вмешательства по мере спадания отека мягких тканей производили вибрационное воздействие на спицы Киршнера (параметры вибрационного воздействия - частота 50 Гц, амплитуда - 0,5 мм). Описанное выше воздействие производили ежедневно 3 раза в день по 10-15 мин в течение 30 дней. По окончании указанного выше срока в операционной с соблюдением правил асептики-антисептики спицы удаляли.
II группе пациентов производили тотальную декомпрессионную субхондральную веерную туннелизацию суставных отделов бедренной, большеберцовой костей, и косопродольную туннелизацию надколенника. Одновременно осуществляли «релиз» надколенниково-бедренного сочленения и лаваж сустава [Макушин В.Д., Чегуров O.K. // Гений ортопедии. - 2006. - №4. - С. 99-104], [Патент 2193363 РФ, МКИ А81В 17/00. Способ лечения деформирующего артроза коленного сустава / Макушин В.Д., Чегуров O.K., Казанцев В.И., Камшилов Б.В. №2000126047; заявл. 16.10.00; опубл. 27.11.02, Бюл. №33].
При выполнении субхондрального туннелирования применялся направитель для спиц [Патент 53138 РФ].
Через 40 дней спицы удалялись.
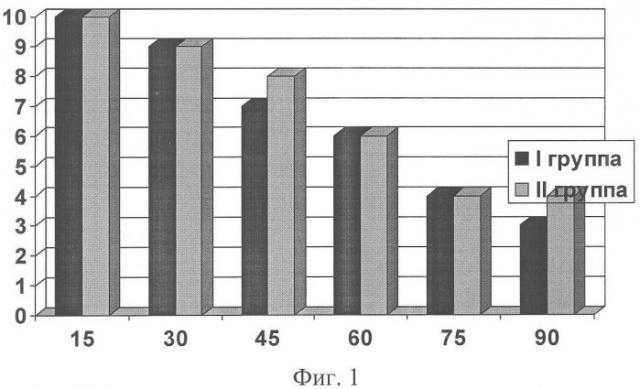
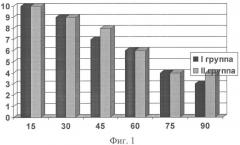
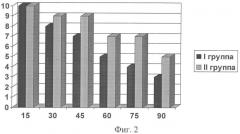
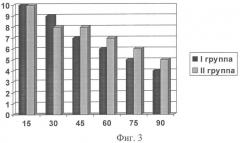
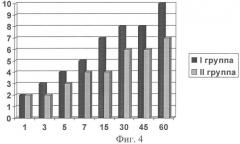
Через 6 дней после введения спиц Киршнера у 1 и 2 групп пациентов проводилась оценка лечебного воздействия. Были исследованы следующие показатели: боль в суставах в покое, при движении, местная припухлость периартикулярных тканей, увеличение подвижности суставов. Каждый показатель был оценен по 10-балльной шкале, при этом «0» баллам соответствовала его минимальная выраженность, «10» баллам - максимальная. Динамика показателей в процессе лечения показана на фигурах 1, 2, 3, 4. На представленных графиках по оси Х отложена продолжительность лечения (количество процедур), по оси Y - выраженность показателя в баллах. На фигуре 1 показана динамика выраженности болевого синдрома в покое, на фигуре 2 - при активных движениях. На фигуре 3 представлено изменение местной припухлости периартикулярных тканей в процессе лечения. На фигуре 4 отражен процесс улучшения подвижности в пораженных суставах.
В I группе пациентов, пролеченных по предложенному нами способу, отмечалось значительное уменьшение интенсивности болевого синдрома в покое и при активных движениях уже после 15 процедуры, после 45-50 (15-17 день лечения) процедуры его интенсивность снизилась практически вдвое, а к окончанию курса лечения (после 70-80 процедуры) болевой синдром был купирован у 95% пациентов. Во II группе пациентов, которым производили тотальную декомпрессионную субхондральную веерную туннелизацию суставных отделов бедренной, большеберцовой костей и косопродольную туннелизацию надколенника интенсивность болей в покое снижалась на 20-30 день лечения, а более значительное улучшение достигалось после окончания лечения (болевой синдром был полностью купирован у 40% пациентов). В состоянии периартикулярных тканей в I группе пациентов отмечалась более выраженная положительная динамика: местная припухлость и отек значительно уменьшались после 15-16 процедуры, к концу лечения были выражены незначительно у большинства пациентов. Во II группе проявления этого симптома стали заметно уменьшаться после 20-25 дня лечения, а концу лечения местная припухлость сохранялась у большего числа больных, чем в I группе. Улучшение подвижности в суставах в I группе начиналось уже после 30 процедуры (во II группе - после 25-30 дня лечения), после 60-70 процедуры улучшение было более значительным, к концу лечения восстанавливалось практически в полном объеме у большинства пациентов.
Пример 1. Больной А., 35 лет. Из анамнеза известно, что приблизительно 5 лет назад начал ощущать неприятную тупую боль, хруст в левом коленном суставе, возникающую к вечеру и при интенсивных движениях. Свое состояние связывает с травмой коленного сустава, полученной в возрасте 28 лет. За медицинской помощью не обращался. Лечился самостоятельно в домашних условиях. В течение последних 5 месяцев, после недели ежедневных продолжительных физических нагрузок (начал посещать тренажерный зал), боль стала постепенно нарастать, беспокоила уже при небольших движениях в суставе, стали появляться отеки в области коленного сустава, постоянно беспокоил хруст при движениях, в результате чего больной обратилась в районную поликлинику, где ему была рекомендована госпитализация в специализированный стационар. В результате больной поступил в клинику травматологии и ортопедии с направительным диагнозом «Деформирующий остеоартроз». При клинико-рентгенологическом обследовании был выявлен симптомокомплекс остеоартрозалевого коленного сустава. Ревматологические пробы отрицательны, исключен аутоиммунный характер заболевания. При клиническом осмотре определялась припухлость в области левого коленного сустава, болезненность при активных и пассивных движениях в нем. На рентгенограммах левого коленного сустава выявлено сужение суставной щели, наличие остеофитов, признаки субхондрального остеосклероза. Заключение: признаки остеоартроза II степени левого коленного сустава. Поставлен диагноз «Остеоартроз, локализованная форма. Левосторонний гонартроз». Было проведено следующее лечение. В операционной с соблюдением правил асептики-антисептики произвели туннелизацию дистального метафиза бедренной кости и проксимального метафиза большеберцовой кости пораженного сустава спицами Киршнера, которые вводили перпендикулярно оси костей насквозь и закрепляли в полукольцевых опорах стандартного аппарата Илизарова. К местам выхода спиц - спиртовые шарики. На 3-е сутки после оперативного вмешательства по мере спадания отека мягких тканей производили вибрационное воздействие на спицы Киршнера (параметры вибрационного воздействия - частота 50 Гц, амплитуда - 0,5 мм). Описанное выше воздействие производили ежедневно 3 раза в день по 10-15 мин в течение 30 дней. По окончании указанного выше срока в операционной с соблюдением правил асептики-антисептики спицы удалили.
Уже после 15 процедуры пациент стал отмечать уменьшение болей в коленном суставе. К концу лечения боли значительно уменьшились, функция в левом коленном суставе улучшилась. После окончания курса лечения болевой синдром был купирован, активные и пассивные движения осуществлялись практически в полном физиологическом объеме.
Пример 2. Больная М. 62 года. Считает себя больной с 2003 года, когда впервые стали беспокоить боли в коленном суставе. Появление болей больная связывает с полученной травмой ноги, но конкретизировать не может. За эти годы больная лечилась консервативно, снимая боль "народными" средствами.
Со временем боли в одном правом коленном суставе распространились на левый, а затем появился дискомфорт в тазобедренных суставах и пояснице. Но ведущими жалобами были жалобы на боли в коленных суставах после работы. Появилось ограничение движений в коленных суставах.
Весной 2006 года боли в суставах приобрели постоянный непереносимый характер, что вынудило больную поступить в стационар, где на протяжении 2 недель она получала противовоспалительную терапию (глюкокортикоиды, гепарин, НПВС). Наступила ремиссия, продолжавшаяся до осени, когда болевой синдром снова приобрел ясный характер, вынудивший больную снова обратиться к врачу. При клиническом осмотре: больная хромает на правую ногу. Сгибательная контрактура правого коленного сустава - <160 градусов, сгибание болезненно. Надколенник справа неподвижен. В левом коленном суставе движения от <180 градусов до острого угла, движения болезненны, боль острая, колющая.
Больная предъявляет жалобы на постоянные боли в нижних конечностях, связанные с нагрузкой, ограничение движений и нарушение функции. Рентгенологически определяется, что суставная щель сужена втрое относительно нормы, суставные поверхности четкие, деформированы и расширены за счет краевых разрастаний. Имеются краевые остеофиты мыщелков. Видны "суставные мыши" и обызвестление параартикулярной ткани в правом коленном суставе. Был поставлен диагноз: двусторонний гоноартроз II степени справа и II степени слева. Было проведено следующее лечение. В операционной двумя хирургическими бригадами с соблюдением правил асептики-антисептики произвели туннелизацию дистального метафиза бедренной кости и проксимального метафиза большеберцовой кости левого и правого суставов спицами Киршнера, которые вводили перпендикулярно оси костей насквозь и закрепляли в полукольцевых опорах стандартного аппарата Илизарова. К местам выхода спиц - спиртовые шарики. На 3-е сутки после оперативного вмешательства по мере спадания отека мягких тканей производили вибрационное воздействие на спицы Киршнера (параметры вибрационного воздействия - частота 50 Гц, амплитуда - 0,5 мм). Описанное выше воздействие производили ежедневно 3 раза в день по 10-15 мин в течение 30 дней. По окончании указанного выше срока в операционной с соблюдением правил асептики-антисептики спицы из обеих конечностей удалили.
Уже после 15 процедуры пациентка стала отмечать уменьшение болей в обоих суставах. К концу лечения боли значительно уменьшились, функция в левом и правом коленных суставах улучшилась. После окончания курса лечения болевой синдром был купирован, активные и пассивные движения осуществлялись практически в полном физиологическом объеме.
Преимуществами предложенного способа является то, что:
- техническая простота оперативного вмешательства (предложенный способ введения спиц в отличие от метода, взятого в качестве прототипа [Макушин В.Д., Чегуров O.K. // Гений ортопедии. - 2006. - №4. - С. 99-104], не требует рентгеноскопического контроля, применения направителя для спиц при проведении данной манипуляции) и небольшая цена применяемого инструментария делают метод широкодоступным;
- малая травматичность метода по сравнению с такими методами, как тотальное эндопротезирование сустава и методом-прототипом т.к. при нем производится частичная двусторонняя лигаментотомия поперечных поддерживающих связок надколенника и крыловидной связки, делаются разрезы для осуществления сквозной остеоперфорации сверлом диаметром 6 мм, нами используется меньшее, чем в наиболее близком к предложенном методе количество спиц, а именно четыре. Все это позволяет применять его у больных, имеющих противопоказания к другим хирургическим методам лечения. По сравнению с методом-прототипом ниже риск нарушения целостности полости капсулы сустава, что связано с меньшим количеством проводимых спиц, с тем, что через надколенник спицы не проводятся, а также и с тем, что спицы проводятся перпендикулярно оси конечности вне проекции заворотов суставной сумки коленного сустава;
- малое количество вводимых спиц Киршнера (четыре) выгодно отличают предлагаемый метод от ему подобных [Макушин В.Д., Чегуров O.K. // Гений ортопедии. - 2006. - №4. - С. 99-104] в отношении риска инфекционных осложнений, в том числе остеомиелита;
- в результате быстрого терапевтического эффекта при использовании предлагаемого способа лечения деформирующего остеоартроза крупных суставов сокращаются общие сроки реабилитации пациентов, что свидетельствует об экономической эффективности способа.
Способ лечения деформирующего остеоартроза крупных суставов, включающий туннелизацию метафизов костей, образующих сустав, спицами Киршнера, отличающийся тем, что две спицы Киршнера вводят перпендикулярно оси одной кости и две спицы Киршнера вводят перпендикулярно оси другой кости и закрепляют в полукольцевых опорах аппарата Илизарова, на третьи сутки оказывают вибрационное воздействие на спицы Киршнера с частотой 50 Гц и амплитудой 0,5 мм ежедневно 3 раза в день по 10-15 мин в течение 30 дней.