Способ диагностики аутоиммунных буллезных дерматозов
Иллюстрации
Показать всеИзобретение относится к области медицины, а именно к дерматологии, и касается способа диагностики аутоиммунных буллезных дерматозов. Способ заключается в проведении непрямой иммунофлюоресценции инкубированных в термостате во влажной камере при температуре 37,0-37,2°С в течение 50-60 минут криостатных срезов исследуемой кожи и оценке иммуногистохимической картины по локализации кадгеринового комплекса в ткани. При выявлении нарушения эксперессии кадгеринового комплекса вплоть до его отсутствия диагностируют аутоиммунный буллезный дерматоз. Использование способа позволяет выявить аутоиммунные буллезные дерматозы в ранние сроки заболевания. 5 з.п. ф-лы, 5 ил.
Реферат
Изобретение относится к области лабораторных исследований и может быть использовано в дерматологии.
Известен способ диагностики аутоиммунных буллезных дерматозов, включающий метод прямой иммунофлюоресценции, исследование иммуноглобулинов в биоптате кожи больного, по отложениям которых осуществляют дифференциальную диагностику аутоиммунных буллезных дерматозов (Mihai S., Sitaru С.Immunopathology and molecular diagnosis of autoimmune bullous diseases. J.Cell.Mol.Med.Vol 11, № 3, 2007 pp.462-481).
Недостатком этого способа является то, что возможно получить как ложноположительные, так и ложноотрицательные иммуноморфологические реакции. Ложноположительные реакции при прямой иммунофлюоресценции встречаются при некоторых других заболеваниях, таких, например, которые могут быть вызваны действием лекарственных препаратов (токсидермии), болезни Гроувера, афтозном стоматите, красном плоском лишае. Ложноотрицательные и слабые реакции, не позволяющие с уверенностью поставить диагноз аутоиммунного буллезного дерматоза, отмечаются либо в начале заболевания, либо в период ремиссии и на фоне глюкокортикостероидной терапии. Отрицательные реакции иммунофлюоресценции в срезах биопсии в этих случаях могут быть связаны с синтезом небольших трудноуловимых аутоантител к антигенам десмосомального аппарата при аутоиммунной пузырчатке и базальной мембраны эпидермиса при аутоиммунных буллезных дерматозах с поражением дермо-эпидермального соединения (буллезный пемфигоид, линейный IgA-зависимый буллезный дерматоз и приобретенный буллезный эпидермолиз). Наличие ложноотрицательных реакций в этом способе снижает его точность до 77%.
Наиболее близким является способ диагностики аутоиммунных буллезных дерматозов (Белецкая Л.В., Махнева Н.В. Меченые антитела в нормальной и патологической морфологии (атлас). Москва, МНПИ, 2000, с.7-21), включающий проведение непрямой иммунофлюоресценции биоптата кожи, анализ полученных результатов.
Ткань биоптата кожи замораживают при низкой температуре (-20°С). Серийные срезы толщиной 5 мкм готовят в криостате (-20°С), помещают на предметное стекло и фиксируют в 100% холодном ацетоне. Затем срезы промывают в физиологическом растворе с фосфатным буфером (PBS), рН 7,0-7,4 с целью удаления не связанных с тканями растворимых белков и обрабатывают моноклональными антителами к определенной детерминанте исследуемого антигена. При нанесении 50-70 мкл моноклональных антител в разведении 1:500 на срезы препараты выдерживают в течение 18 ч при 4°С во влажной камере. После промывки PBS на срезы наносят меченую сыворотку, инкубируют в течение 45 мин (во влажной камере, при комнатной температуре) с 50-70 мкл меченой сывороткой в разведении 1:10 срезы, промывают PBS и заключают под покровное стекло в 60%-ный нейтральный глицерин. Для контроля одновременно проводят исследование криостатных срезов, окрашенных гематоксилином и эозином в световом микроскопе.
Недостатком этого способа является то, что при исследовании после обработки указанным методом можно получить отрицательные реакции. Это может быть связано или с особым состоянием (маскировка) того или иного антигена в ткани или с недостаточной его антигенной активностью. Поэтому чувствительность данного способа недостаточна, что осложняет диагностику аутоиммунных буллезных дерматозов и не позволяет провести адекватную терапию в оптимально ранние сроки.
Задачей предлагаемого изобретения является устранение указанных недостатков, повышение чувствительность метода и точности дифференциальной диагностики аутоиммунных буллезных дерматозов. Это достигается за счет создания условий, способствующих связыванию антигена с антителом и выявлению четкой специфической иммунной реакции с тканевым антигеном и минимальной затратой времени.
Для этого в способе диагностики аутоиммунных буллезных дерматозов, включающем проведение непрямой иммунофлюоресценции биоптата кожи, анализ полученных результатов, предложено при проведении непрямой иммунофлюоресценции инкубацию криостатных срезов исследуемой кожи осуществлять в термостате во влажной камере при температуре 37,0-37,2°С в течение 50-60 минут. Осуществляют оценку иммуногистохимической картины по локализации кадгеринового комплекса в ткани. При выявлении его в виде равномерного распределения в межклеточных пространствах эпидермиса диагностируют нормальную экспрессию кадгеринов, а при выявлении нарушения экспрессии кадгеринового комплекса вплоть до его исчезновения из структур диагностируют аутоиммунный буллезный дерматоз, в частности аутоиммунную пузырчатку.
При выявлении экспрессии кадгеринового комплекса в зоне базальной мембраны эпидермиса диагностируют аутоиммунный буллезный дерматоз с поражением дермо-эпидермального соединения. При выявлении кадгеринового комплекса на покрышке подэпидермального пузыря диагностируют буллезный пемфигоид, а на дне подэпидермального пузыря - приобретенный буллезный эпидермолиз.
За последние десятилетия сделаны серьезные успехи в изучении патогенеза аутоиммунных буллезных дерматозов. На молекулярно-биологическом уровне изучены составы десмосомального аппарата и базальной мембраны эпидермиса и определены структуры, разрушение которых приводит к клиническим проявлениям того или иного аутоиммунного буллезного дерматоза.
Так, кадгерины - большая и разнообразная группа кальцийзависимых молекул клеточной адгезии. Они участвуют главным образом в межклеточных взаимодействиях, допускающих адгезию между двумя идентичными молекулами, которые экспрессированы на поверхности двух клеток одного и того же типа. Цитоплазматический домен этих молекул играет важную роль в связи с протеинами цитоскелета, способствуя сохранению формы клеток. Кроме физического контакта, который обеспечивают кадгерины между двумя клетками, они способствуют передаче сигналов через структуры цитоскелета, контролируя рост и дифференцировку клеток. В коже молекулы адгезии обеспечивают сложную организацию, вовлекая эпителий, дерму, сосуды, нервы, железы, и в норме экспрессируются в межклеточных пространствах и на поверхности кератиноцитов эпидермиса. И любые изменения, связанные с аномалией экспрессии или дисфункцией этих молекул, могут привести к серьезным деструктивным последствиям. Так, молекулярно-биологические исследования по изучению патогенеза аутоиммунных буллезных дерматозов позволили идентифицировать и определить принадлежность антигенов-мишеней к семейству кадгеринов (десмоглеины 1 и 3) при аутоиммунной пузырчатке и полудесмосом - при буллезном пемфигоиде. Полученные данные позволили расширить знания по механизму образования внутриэпидермальных надбазальных и субкорнеальных пузырей при вульгарной и листовидной пузырчатке соответственно, а также субэпидермальных пузырей при буллезном пемфигоиде.
При проведении иммуногистохимической реакции предложенным способом с инкубацией криостатных срезов мечеными антителами в термостате при 37,0-37,2°С во влажной камере в течение 50-60 мин достигается чувствительность специфической реакции, способствующая оценке результатов и диагностике аутоиммунных буллезных дерматозов.
Во всех случаях аутоиммунных буллезных дерматозов (аутоиммунная пузырчатка, буллезный пемфигоид, линейный IgA-зависимый буллезный дерматоз, приобретенный буллезный эпидермолиз) выявлено нарушение экспрессии кадгеринового комплекса вплоть до его исчезновения из структур, где он локализован в норме, и проявления в тех структурах эпидермиса, где в норме он отсутствует. Отсутствие экспрессии кадгеринового комплекса в межклеточных пространствах эпидермиса свидетельствует о вовлечении его в общий иммунопатологический процесс при аутоиммунных буллезных дерматозах. При этом кадгериновый комплекс при аутоиммунной пузырчатке является непосредственно антигеном-мишенью для аутоантител. При аутоиммунных буллезных дерматозах с поражением дермо-эпидермального соединения кадгерины вовлекаются опосредованно с одновременно извращенной их экспрессией в зоне базальной мембраны эпидермиса. Последнее явление было выявлено в большинстве случаев аутоиммунных буллезных дерматозов с поражением дермо-эпидермального соединения, включая буллезный пемфигоид, линейный IgA-зависимый буллезный дерматоз и приобретенный буллезный эпидермолиз. Объяснить это можно тем, что под действием этиологических и патогенетических факторов происходит переключение экспрессии генов одних клеток на гены других, т.е. при подавлении одних и активации других. При этом в месте образования подпидермального пузыря иммунофлюоресцентная реакция обнаружена как на покрышке, так и на дне пузыря, но разной степени интенсивности ее свечения. Так, в случаях буллезного пемфигоида наиболее выраженная экспрессия кадгеринового комплекса отмечена на покрышке, а в случаях приобретенного буллезного эпидермолиза - на дне подэпидермального пузыря.
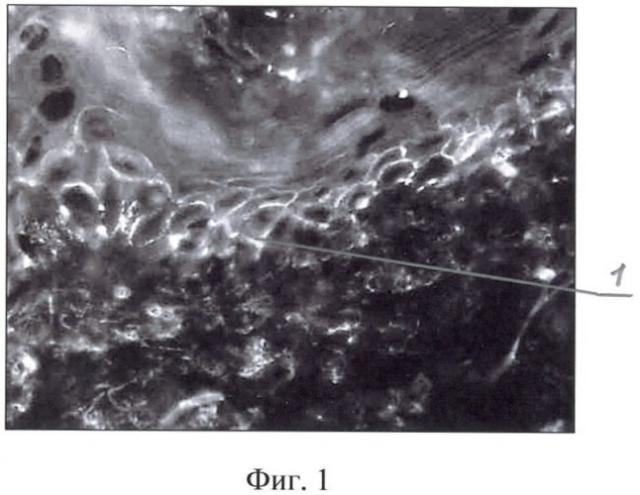
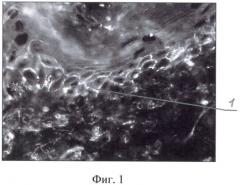
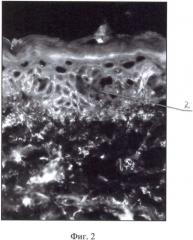
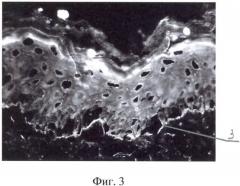
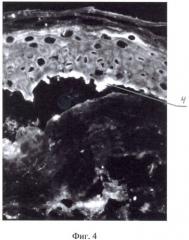
На фиг.1 показана нормальная экспрессия кадгеринового комплекса в межклеточных пространствах эпидермиса; на фиг.2 показано нарушение экспрессии кадгеринового комплекса при аутоиммунной пузырчатке; на фиг.3 представлена иммуногистохимическая картина экспрессии кадгеринового комплекса в зоне базальной мембраны эпидермиса при линейном IgA-зависимом буллезном дерматозе.; на фиг.4 - иммуногистохимическая картина экспрессии кадгеринового комплекса на покрышке подэпидермального пузыря при буллезном пемфигоиде; на фиг.5 - иммуногистохимическая картина экспрессии кадгеринового комплекса на дне подэпидермального пузыря при приобретенном буллезном эпидермолизе.
Способ осуществляется следующим образом.
На криостатные срезы, предварительно фиксированные ацетоном и инкубированные с первыми моноклональными антителами мыши против кадгеринового комплекса в течение 18 ч при 4°С во влажной камере, наносят меченые антитела против иммуноглобулинов мыши. Инкубация осуществляется во влажной камере в термостате при 37,0-37,2 С в течение 50-60 мин. Установлено, что при использовании температуры термостата повышается чувствительность иммунной реакции, что выражается в четкой реакции в контрольном опыте по межклеточным соединениям кожи доноров. Экспериментальным путем установлено, что оптимальное время для инкубации с целью проявления четкой иммуногистохимической картины является 55 мин, но возможно использовать время в параметрах от 50 мин до 60 мин. Использование времени менее 50 мин нецелесообразно в виду слабой реакции, более длительное время (более 60 минут) - эффект к усилению реакции не приводит. При инкубации при температуре ниже 37,0°С полного эффекта не достигается, более высокая температура (выше 37,2°С) полученный эффект не усиливает.
В том случае, если люминесцентное свечение недостаточно интенсивно, следует усилить реакцию следующим способом: 1) с помощью использования более концентрированной люминесцентной сыворотки к иммуноглобулину мыши или 2) с помощью использования еще одних меченых антител, направленных к иммуноглобулину животного, с помощью которого приготовлены антитела к иммуноглобулину мыши (тройной сендвич).
К настоящему времени предлагаемым методом обследовано 45 больных аутоиммунными буллезными дерматозами, из них 23 больных различными формами аутоиммунной пузырчатки, 16 больных буллезным пемфигоидом, 2 - линейным IgA-зависимым буллезным дерматозом, 4 - приобретенным буллезным эпидермолизом. Всем больным в качестве контроля была проведена диагностика известным методом прямой иммунофлюоресценции обнаружения фиксированного иммуноглобулина в межклеточных пространствах и в зоне базальной мембраны эпидермиса при аутоиммунной пузырчатке и аутоиммунных буллезных дерматозах с поражением дермо-эпидермального соединения соответственно. При этом только в 77,8% случаев удалось диагностировать четко аутоиммунный буллезный дерматоз. При дальнейшем исследовании срезов кожи больных аутоиммунными буллезными дерматозами с использованием предлагаемой методики непрямой иммунофлюоресценции во всех исследуемых случаях удалось уточнить диагноз и провести дифференциальную диагностику аутоиммунной пузырчатки, буллезного пемфигоида, линейного IgA-зависимого буллезного дерматоза и приобретенного буллезного эпидермолиза. Полученные сведения могут служить дополнительным диагностическим маркером в дифференциальной диагностике этих аутоиммунных буллезных дерматозов.
Осуществление способа показано на конкретных клинических примерах.
Пример 1
Обследована больная Щ., 42 лет (и/б 18402, 2005). Больна в течение полугода, когда впервые появились эрозии в области десен. Стоматологом диагностирован гингивит, по поводу которого проведено лечение (трихопол, хлоргексидин, мирамистин, солкосерил гель, целестодерм, облепиховая мазь) - без эффекта. Количество эрозий в области десен увеличивалось, появились пузыри на коже под молочными железами и верхней трети грудной клетки. Заподозрена пузырчатка.
При поступлении в кожную клинику общее состояние больной удовлетворительное. Ведущие жалобы: высыпания на слизистой оболочке полости рта и коже, незначительный зуд в местах высыпаний; болезненность при глотании. При осмотре: патологический процесс распространенный, симметричный, локализуется на коже грудной клетки, под молочными железами и слизистой оболочке полости рта. На коже имеются эрозийные дефекты, покрытые плотной серозно-геморрагической корочкой. На слизистой оболочке полости рта (твердое небо, у основания зубов) - эрозии ярко-розового цвета.
При исследовании криостатных срезов клинически интактных участков кожи больной прямым методом иммунофлюоресценции обнаружена слабая очаговая фиксация иммуноглобулина класса G в межклеточной субстанции эпидермиса, что не позволило подтвердить или опровергнуть диагноз аутоиммунной пузырчатки.
В дальнейшем был использован предлагаемый нами способ с моноклональными антителами против кадгеринового комплекса 1 (на фиг.1 состояние в норме) и инкубацией криостатных срезов исследуемой кожи в термостате во влажной камере при температуре 37,0-37,2°С в течение 50 мин. Выявлена картина нарушения экспрессии кадгеринового комплекса: наряду с участками нормальной экспрессии 1 кадгеринового комплекса в межклеточных пространствах эпидермиса выявлены участки подавления 2 их экспрессии, что характерно для аутоиммунной пузырчатки.
На основании полученных данных больной выставлен диагноз: аутоиммунная пузырчатка.
Проведена глюкокортикостероидная терапия в максимальной дозе преднизолона 100 мг per os в сочетании с плазмаферезом (3 сеанса). На фоне проводимой терапии отмечена полная эпителизация эрозий на коже и слизистой твердого неба и активная эпителизация эрозий у основания зубов. Больная выписана в удовлетворительном состоянии на 40 мг преднизолона per os. Даны рекомендации о дальнейшем снижении дозы преднизолона до поддерживающей под контролем дерматолога по месту жительства. В настоящее время пациентка находится в клинической ремиссии на поддерживающей дозе преднизолона 15 мг/сут.
Пример 2
Обследована больная Л., 65 лет (и/б 23619, 2004). Больна около 8 месяцев, когда на фоне стресса на коже туловища появились зудящие элементы в виде ярко-красных пятен до 1 см в диаметре. Десенсибилизирующая терапия дала кратковременный положительный эффект. Процесс распространился на кожу верхних и нижних конечностей, задней поверхности шеи; появились чувство дискомфорта при глотании и пузыри на фоне пятнистых высыпаний. Заподозрен герпетиформный дерматит Дюринга.
При поступлении в кожную клинику общее состояние больной удовлетворительное. Ведущие жалобы: высыпания на коже туловища и конечностей, интенсивный зуд в местах высыпаний, дискомфорт при глотании. При осмотре: процесс распространенный, симметричный, локализован на коже груди, живота, спины, верхних и нижних конечностей, паховых складках, задней поверхности шеи и слизистой оболочке полости рта. На коже патологический процесс представлен пятнами ярко-розового цвета с образованием кольцевидных очертаний с нечеткими границами от 5 до 20 см в диаметре. На их поверхности располагаются везикуло-буллезные элементы с серозным или гнойным содержимым плотной покрышкой от 0,5 до 2,0 см в диаметре, склонные к группировке, образуя картину «нити жемчуга», преимущественно на коже задней поверхности шеи. На месте вскрывшихся пузырей - эрозии, геморрагические и гнойные корочки. На слизистой оболочке полости рта (слизистая щек) - эрозии ярко-красного цвета с четкими границами до 0,5 см в диаметре.
Проводилась дифференциальная диагностика между герпетиформным дерматитом Дюринга и буллезным пемфигоидом.
По предлагаемому способу были проведены исследования путем непрямой иммунофлюоресценции с моноклональными антителами против кадгеринового комплекса и инкубацией криостатных срезов исследуемой кожи в термостате во влажной камере при температуре 37,0-37,2°С в течение 55 минут. Выявлена иммуногистохимическая картина экспрессии кадгеринового комплекса в зоне базальной мембраны 3 эпидермиса с секвестрацией специфического материала на поверхность кожи, что позволило подтвердить наличие у больной аутоиммунного буллезного дерматоза с поражением дермо-эпидермального соединения, в частности линейный IgA-зависимый буллезный дерматоз.
На основании клинико-морфологической картины, данных иммуноморфологического исследования больной выставлен диагноз: линейный IgA-зависимый буллезный дерматоз.
Назначена глюкокортикостероидная терапия (преднизолон в дозе 60 мг per os с постепенным снижением дозы до 20 мг в день). На фоне проводимой терапии отмечена активная эпителизация эрозий, отсутствие свежих высыпаний и наличие гиперпигментации на месте бывших высыпаний. Больная выписана с рекомендациями продолжить снижение дозы преднизолона под наблюдением дерматолога по месту жительства.
В настоящее время у больной в течение последних 1,5 лет наблюдается клиническая ремиссия без поддерживающей дозы преднизолона.
Пример 3
Обследован больной К., 67 лет (и/б 11710, 2006). Болен около 4-х месяцев, когда впервые на коже туловища и конечностей появились высыпания, сопровождающиеся зудом. По месту жительства проведено противоскабиозное лечение без эффекта. Далее проводимая глюкокортикостероидная терапия (преднизолон 60 мг) по поводу герпетиформного дерматита Дюринга также не дала положительного эффекта. Появлялись свежие буллезные элементы. Больной госпитализирован для уточнения диагноза, обследования и лечения.
При поступлении в кожную клинику общее состояние больного было удовлетворительным. Ведущие жалобы: высыпания на коже туловища, конечностей, слизистой оболочке полости рта, умеренный зуд. При осмотре: процесс распространенный, симметричный, локализуется на коже туловища, верхних и нижних конечностях, слизистой оболочке полости рта. На коже патологический процесс отличается полиморфизмом и представлен эритемой, уртикарными и папулезными элементами, склонными к слиянию и образованию бляшек, везикулами и пузырями с твердой покрышкой прозрачным содержимым. На слизистой оболочке полости рта (твердое небо, слизистая щек у смыкания зубов) - эрозийные дефекты с четкими границами, ярко-красным дном до 0,7-0,9 см в диаметре. На красной кайме верхней губы - геморрагическая корочка.
Проводилась дифференциальная диагностика между герпетиформным дерматитом Дюринга и буллезным пемфигоидом.
При исследовании криостатных срезов клинически интактных участков кожи больного методом непрямой иммунофлюоресценции с моноклональными антителами против кадгеринового комплекса и инкубацией криостатных срезов исследуемой кожи в термостате во влажной камере при температуре 37,0-37,2°С в течение 55 минут выявлена иммуногистохимическая картина экспрессии кадгеринового комплекса в зоне базальной мембраны эпидермиса, а в месте образования подэпидермального пузыря - на покрышке 4 подэпидермального пузыря, что является диагностическим признаком буллезного пемфигоида.
На основании клинико-морфологической картины, данных иммуноморфологического исследования больному выставлен диагноз: буллезный пемфигоид и проведена глюкокортикостероидная терапия в дозе 60 мг преднизолона per os с однократным введением 1 ампулы дипроспана.
На фоне проводимой терапии наступила клиническая ремиссия: отсутствие свежих высыпаний с полной эпителизацией эрозий на коже и слизистой оболочке полости рта и красной каймы губ. Больной выписан в удовлетворительном состоянии под наблюдение дерматолога по месту жительства, даны рекомендации по поводу снижения дозы преднизолона.
Пример 4
Обследована больная И.,77 лет (и/б 22253, 2004). Больна около 6 месяцев, когда появились единичные пузырьки на коже туловища, верхних и нижних конечностей, сопровождающиеся зудом. Лечение десенсибилизирующими препаратами эффекта не дало. Процесс прогрессировал с вовлечением слизистой оболочки полости рта в виде пузырей. Заподозрена: аутоиммунная пузырчатка.
При поступлении в кожную клинику общее состояние больной средней степени тяжести. Ведущие жалобы: высыпания на коже конечностей, туловища, слизистой оболочке полости рта, интенсивный зуд в местах высыпаний, болезненность при глотании, дисфагию, слабость, отсутствие аппетита. Больная отмечала появление пузырей и эрозий непосредственно в местах ушиба или давления. В течение полугода потеря веса составила 8 кг. При осмотре: процесс носит распространенный, симметричный и полиморфный характер. Локализуется на коже верхних и нижних конечностей, преимущественно в местах локтевых и коленных сгибов, туловище, волосистой части головы, шеи и слизистой оболочке полости рта. На коже спины, задней поверхности шеи патологический процесс представлен папулами, пятнами, геморрагическими корочками. На коже волосистой части головы и заушной области - множественными милиумами. На коже локтевых сгибов - папулами, бляшками с гиперкератотическими наслоениями; в местах трения, в области предплечий, запястьев - пузырями размером до 5 см в диаметре с серозным содержимым плотной покрышкой, располагающиеся на неизменном фоне. На своде стоп - пузыри размером до 10 см с серозно-геморрагическим содержимым и плотной покрышкой. На слизистой оболочке полости рта (слизистой щек, боковой поверхности языка), красной кайме нижней губы патологический процесс представлен эрозиями с ярко-красным дном до 2,5 см в диаметре, на боковой поверхности языка - буллезные элементы до 0,5 см в диаметре с прозрачным содержимым и плотной покрышкой. Все ногтевые пластины на кистях и пальцев стоп изменены: утолщены, желто-грязного цвета, продольно исчерчены, крошатся. Видимо, это подногтевой гиперкератоз.
Проводилась дифференциальная диагностика между аутоиммунной пузырчаткой и буллезным пемфигоидом. При исследовании криостатных срезов клинически интактных участков кожи больной непрямой иммунофлюоресценции с моноклональными антителами против кадгеринового комплекса и инкубацией криостатных срезов исследуемой кожи в термостате во влажной камере при температуре 37,0-37,2°С в течение 55 мин выявлена иммуногистохимическая картина экспрессии кадгеринового комплекса в зоне базальной мембраны эпидермиса, а в месте образования подэпидермального пузыря - на его дне 5, что является диагностическим признаком приобретенного буллезного эпидермолиза.
На основании полученных данных больной диагностирован приобретенный буллезный эпидермолиз и проведена глюкокортикостероидная терапия (дипроспан в/м 2 инъекции с интервалом 12 дней). На фоне проводимой терапии отмечены полная эпителизация эрозий на коже и слизистой оболочке полости рта, исчезновение зуда. У больной восстановились аппетит и способность безболезненно проглатывать пищу. Пациентка выписана с рекомендациями продолжить глюкокортикостероидную терапию под наблюдением дерматолога по месту жительства.
Таким образом, предлагаемая методика позволяет установить не только состояние кадгеринового комплекса при аутоиммунных буллезных дерматозах, но и может быть использована в качестве дополнительного диагностического маркера для дифференциальной диагностики аутоиммунных буллезных дерматозов с поражением дермо-эпидермального соединения, в частности буллезного пемфигоида и приобретенного буллезного эпидермолиза. Такая достоверная диагностика аутоиммунных буллезных дерматозов в ранние сроки заболевания позволяет провести адекватную терапию, уменьшить риск развития осложнений и сократить сроки пребывания больных, страдающих аутоиммунным буллезным дерматозом, в стационаре.
1. Способ диагностики аутоиммунных буллезных дерматозов, включающий проведение непрямой иммунофлюоресценции биоптата кожи, анализ полученных результатов, отличающийся тем, что при проведении непрямой иммунофлюоресценции инкубацию криостатных срезов исследуемой кожи осуществляют в термостате во влажной камере при температуре 37,0-37,2°С в течение 50-60 мин, проводят оценку иммуногистохимической картины по локализации кадгеринового комплекса, и при выявлении его равномерного распределения в межклеточных пространствах эпидермиса диагностируют нормальную экспрессию кадгеринов, а при выявленном нарушении экспрессии кадгеринового комплекса вплоть до его отсутствия диагностируют аутоиммунный буллезный дерматоз.
2. Способ по п.1, отличающийся тем, что при выявлении экспрессии кадгеринового комплекса в зоне базальной мембраны эпидермиса диагностируют аутоиммунный буллезный дерматоз с поражением дермоэпидермального соединения.
3. Способ по п.1 или 2, отличающийся тем, что при выявлении кадгеринового комплекса на покрышке подэпидермального пузыря диагностируют буллезный пемфигоид.
4. Способ по п.1 или 2, отличающийся тем, что при выявлении кадгеринового комплекса на дне подэпидермального пузыря, диагностируют приобретенный буллезный эпидермолиз.
5. Способ по п.1, отличающийся тем, что при отсутствии или наличии единичных участков кадгеринового комплекса в межклеточных пространствах эпидермиса диагностируют аутоиммунную пузырчатку.