Способ дифференциальной диагностики рака поджелудочной железы и хронического панкреатита
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к эндоскопической ультразвуковой диагностике, и предназначено для дифференциальной диагностики рака поджелудочной железы и хронического панкреатита. Проводят эндосонографическое исследование поджелудочной железы. Устанавливают критерии, отражающие морфологическое строение очагового образования. Определяют их числовые значения по определенной балльной градации и рассчитывают диагностический коэффициент Д по формуле:
Д=0,53246+0,21578×С-0,048315×К+0,24554×Р+0,18461×О, где К, Р, О - числовые значения (количество баллов) данных морфологических критериев, С - числовое значение (количество баллов) коэффициента соотношения вертикального и горизонтального размера очага, определяемый по арифметической разнице реального и прогнозируемого вертикальных размеров очагового образования, при этом прогнозируемый вертикальный размер вычисляют по формуле: Y=4,1795+0,43873×Х. При значении Д<1,5 диагностируют рак поджелудочной железы, при значении Д≥1,5 диагностируют хронический панкреатит. Способ позволяет повысить точность дифференциальной диагностики рака поджелудочной железы и хронического панкреатита. 3 табл., 9 ил.
Реферат
Изобретение относится к области медицины, а именно к онкологии, хирургии, эндоскопической ультразвуковой диагностике.
Для дифференциальной диагностики заболеваний поджелудочной железы предложены разные методы обследования, такие как транскутанное УЗИ, компьютерная томография, ЭРХПГ, радиальносканирующая эндосонография, конвексная эндосонография с пункционной биопсией.
УЗИ просто в применении, неинвазивно, аппаратура есть в каждом лечебном учреждении, однако точность обычной УЗИ-диагностики не слишком высока из-за сложного расположения поджелудочной железы, артефактов от прилежащих петель кишки и желудка. Точность УЗИ для рака поджелудочной железы и для хронического панкреатита составляет 73,3% и 76,2%, а чувствительность 71,7% (Данилов М.В., Федоров В.Д. Хирургия поджелудочной железы: Руководство для врачей. М.: Медицина, 1995 - 512 с.).
Компьютерная томография позволяет неинвазивным способом получать изображение патологического очага в поджелудочной железе, аппараты компьютерной томографии также становятся все более доступными. Однако в распознавании опухолевых поражений поджелудочной железы и дифференцировке последних от псевдотуморозного панкреатита остаются проблемы. Это связано с отсутствием больших различий рентгенологической плотности между опухолевой тканью и паренхимой железы, когда приходится ориентироваться на изменение формы и контуров поджелудочной железы, отсутствие парапанкреальных жировых прослоек. В целом точность диагностики рака головки поджелудочной железы достигает 84%, а тела и хвоста - до 96%, но только в случае развитой опухоли (Тодуа Ф.И. и др. Компьютерная томография органов брюшной полости (Атлас)/АМН СССР. - М.: Медицина, 1991, 448 с.). Применение компьютерной томографии ведет к лучевой нагрузке на организм пациента.
Эндоскопическая ретроградная холангиопанкреатография позволяет с точностью до 90% дифференцировать опухоли поджелудочной железы и хронический панкреатит (Данилов М.В., Федоров В.Д. Хирургия поджелудочной железы: Руководство для врачей. - М.: Медицина, 1995 - 512 с.). Однако ретроградное контрастирование желчевыводящего и панкреатического протоков значительно повышает возможность возникновения осложнений, таких как холангит, острый панкреатит, вплоть до панкреонекроза, разрыв главного панкреатического протока, нагноение кист поджелудочной железы. Проведение ЭРХПГ приводит к облучению как пациента, так и персонала, выполняющего исследование.
Одним из методов неинвазивной дифференциальной диагностики рака поджелудочной железы и хронического панкреатита является эндоскопическая ультрасонография (ЭУС). (Role of EUS in the evaluation of pancreatic adenocarcinoma. Maurits J. Wiersema, lan D. Norton, Jonathan E. Clain. Gastrointestinal Endoscopy. 52 №4 October 2000). Наибольшие сложности возникают при дифференциальной диагностике рака и хронического панкреатита (в первую очередь псевдотуморозного). В этой ситуации как гипердиагностика, так и недооценка патологии могут привести к серьезным последствиям: выполнению ненужной расширенной панкреато-дуоденальной резекции по поводу панкреатита, который можно лечить консервативно, или смерти больного при недиагностированном опухолевом процессе без оперативного лечения (Incidence and clinical findings of benign, inflammatory disease in patients resected for presumed pancreatic head cancer. Thomas M. van Gulik, Jacques W.A.J. Reeders, Anne Bosma, Thybout M. Moojen, Nico J. Smits, Jan Hein Allema, Eric A.J. Rauws, G. Johan A. Offerhaus, Huug Obertop, Dirk J. Gouma, Gastrointestinal Endoscopy 46 • Number 5 • November 1997).
Анатомическое расположение поджелудочной железы определяет объективные трудности при получении материала для морфологической верификации диагноза, зачастую опухоль развивается на фоне предшествующего панкреатита, или же развитие рака приводит к вторичному изменению окружающей паренхимы [Differential diagnosis of focal pancreatitis and pancreatic cancer, van Gulik TM, Moojen TM, van Geenen R, Rauws EA, Obertop H, Gouma DJ Ann Ital Chir 1999 Mar-Apr; 70(2): 217-22]. Это обуславливает дополнительные трудности, искажая характерную эндосонографическую картину и изменяя клиническое течение заболевания.
Наиболее близким к предлагаемому является способ, по которому эндосонографически опухоль поджелудочной железы описывают как очаговое неоднородное образование неправильной формы, чаще пониженной эхогенности, с нечеткими контурами. Для панкреатита более характерен однородный очаг пониженной эхогенности округлой формы, с четкими границами ["The handbook of endoscopic ultrasonography in digestive tract", Kenjiro Yasuda, First Edition, 2000, Blackwell Science Japa K.K., 152 p.].
Однако все известные способы не обладают высокой информативностью при дифференциальной диагностике рака поджелудочной железы и хронического панкреатита.
Техническим результатом предлагаемого способа является повышение информативности и точности дифференциальной диагностики.
Новым в достижении технического результата является то, что при исследовании предварительно определяют коэффициент соотношения горизонтального и вертикального размера очага (С), наличие панкреатического рисунка в очаге (Р), контур образования в месте контакта с холедохом и вирсунговым протоком (К) и критерий, включающий оценку наличия или отсутствия очага и однородность окружающей паренхимы поджелудочной железы (О), и рассчитывают диагностический коэффициент по формуле.
Новым является также то, что при коэффициенте <1,5 диагностируют рак поджелудочной железы, а при коэффициенте ≥1,5 диагностируют хронический панкреатит.
Способ является результатом проведенного ретроспективного исследования, в которое были включены 153 пациента: 96 пациентов раком поджелудочной железы и 57 больных панкреатитом.
Критерием включения в исследование стало наличие очаговых и диффузных изменений в паренхиме поджелудочной железы.
Критериями исключения стали: 1) невозможность оценить состояние паренхимы всей поджелудочной железы из-за перенесенных резекций желудка по Бильрот-2 или гастрэктомий, а также стеноза ДПК; 2) достоверно установленное метастатическое поражение поджелудочной железы; 3) неизвестный гистологический диагноз или исход заболевания при сроках динамического наблюдения менее 2 лет.
Вертикальный размер очагового образования при раке составил 29 (24-35) мм, при хроническом панкреатите - 22 (12-38) (р<0,05). Горизонтальный размер очагового образования составил, соответственно 39 (30-48) и 33 (25-43) (р>0,1). Между вертикальным и горизонтальным размерами очагового образования выявлена значимая непараметрическая корреляция как при хроническом панкреатите, так и при раке, однако корреляционные коэффициенты различались и составили, соответственно, 0,69 (р<0,001) и 0,9 (р<0,01). Выявленные различия показывают, что соотношение вертикального и горизонтального размеров при очаговом образовании поджелудочной железы является независимой величиной и может характеризовать нозологическую форму заболевания. При этом форма злокачественной опухоли поджелудочной железы ближе к шарообразной, а форма очагового поражения при панкреатите ближе к эллипсовидной.
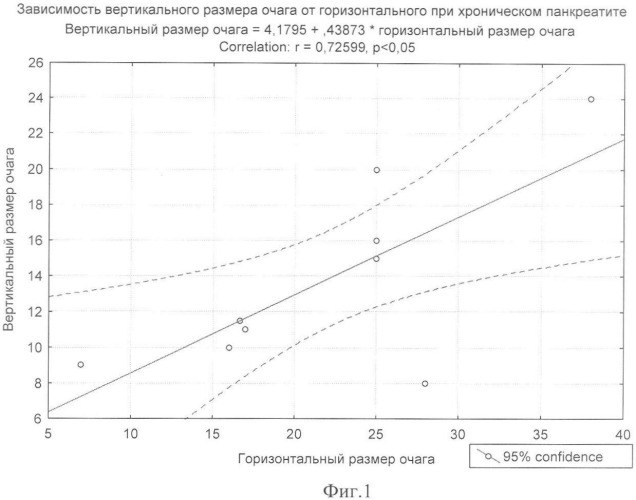
Для проверки выполнен математический анализ, основанный на количественной оценке наиболее стабильной корреляции - зависимости между вертикальным и горизонтальным размерами очагового образования при хроническом панкреатите (Фиг.1).
Таким образом, прогнозируемый вертикальный размер при хроническом панкреатите рассчитывается по формуле 1:
Y=4,1795+0,43873·Х,
где Y - прогнозируемый вертикальный размер, мм,
Х - реальный горизонтальный размер, мм.
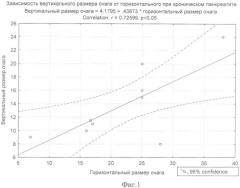
Сравнение прогнозируемого вертикального размера очагового образования, рассчитанного по представленной формуле 1, при раке и хроническом панкреатите подтвердило результаты корреляционного анализа. Арифметическая разница между реальным и прогнозируемым показателем представлена на фиг.2.
При хроническом панкреатите ошибка прогноза (или арифметическая разница между реальным и прогнозируемым вертикальными размерами очага) составила в среднем значении 0 мм (при значении квартилей от - 1 до 2 мм), при раке поджелудочной железы ошибка прогноза составила в среднем значении 8 мм (при значении квартилей от 3 до 12 мм). Представленные данные позволяют в пределах 95% доверительного интервала использовать соотношение вертикального и горизонтального размеров очагового образования, в дифференциальной диагностике рака поджелудочной железы и хронического панкреатита.
Таким образом, при арифметической разнице реального вертикального размера и прогнозируемого по представленной формуле считаем обнаруженное образование очагом хронического панкреатита ≥3 мм и присваиваем 1 балл (см. таблицу 1), при разнице ≤2 мм - считаем обнаруженное образование имеющим опухолевую природу и присваиваем 2 балла (см. таблицу 1).
Комплексная оценка структуры паренхимы с учетом наличия или отсутствия очаговых изменений показала значимое преобладание признака однородной структуры с очаговым изменением при раке поджелудочной железы, признак выявлен у 87 (92%) больных. При хроническом панкреатите этот признак выявлен у 9 (16%) больных (р<0,001).
Для хронического панкреатита более характерным оказалось наличие неоднородной паренхимы без очаговых изменений. Признак выявлен у 25 (44%) при хроническом панкреатите и ни у одного пациента при раке поджелудочной железы (р<0,001).
При хроническом панкреатите панкреатический рисунок прослеживался по всей железе, включая очаговое образование у 34 из 57 пациентов (59,65%), был сомнительным у 20 из 57 (35,1%), не визуализировался у 3 из 15 (5,26%). При раке поджелудочной железы в области очага панкреатический рисунок был сомнительным у 16 из 96 пациентов (16,7%) и не дифференцировался у 79 из 96 (82,29%), визуализировался в паренхиме при необнаруженном раке поджелудочной железы у одного пациента (1,04%). Таким образом, наличие панкреатического рисунка при хроническом панкреатите встречается значимо чаще, чем при раке поджелудочной железы (р<0,001), и данный признак может быть отнесен к дифференциально-диагностическим критериям.
При опухолевом поражении поджелудочной железы, в случае четкой визуализации контакта опухоли и холедоха или вирсунгова протока, в половине случаев мы наблюдали прорастание опухоли в просвет протоков в виде мелкобугристых выбуханий или даже достаточно крупных фрагментов опухолевой ткани в протоке (47 из 96 - 49%). Контур протока при этом был как бы обрубленным. Выявленный признак имел высокую статистическую значимость (р<0,001).
При хроническом панкреатите (5 из 57 - 8,7%) и в ряде случаев рака железы (10 из 96 - 10,4%) можно было проследить сдавление холедоха без признаков инвазии в него.
Авторами впервые установлено, что коэффициент соотношения горизонтального и вертикального размера очагового образования, критерий оценки наличия очага и однородности окружающей паренхимы поджелудочной железы, контур очагового образования в месте контакта с желчевыводящим и панкреатическим протоками и наличие или отсутствие панкреатического рисунка в очаге являются характерными признаками, совокупность которых позволяет с высокой точностью дифференцировать очаговый панкреатит или рак поджелудочной железы без морфологического исследования.
Сопоставительный анализ с прототипом показывает, что заявляемый способ отличается тем, что при исследовании предварительно определяют коэффициент соотношения вертикального и горизонтального размера очага (С), контур образования в месте контакта с холедохом и вирсунговым протоком (К), наличие панкреатического рисунка (Р) и критерий, включающий оценку наличия или отсутствия очага и однородности паренхимы поджелудочной железы вне очагового образования (О), и рассчитывают диагностический коэффициент Д по формуле:
Д=0,53246+0,21578×С-0,018315×К+0,24554×Р+0,18461×O, где
С - числовое значение (количество баллов) для коэффициента соотношения вертикального и горизонтального размера очага, который определяется по арифметической разнице реального и прогнозируемого вертикальных размеров очагового образования, при этом прогнозируемый вертикальный размер вычисляют по формуле:
Y=4,1795+0,43873×Х, где
Y - прогнозируемый вертикальный размер очагового образования, мм,
Х - реальный горизонтальный размер, мм, при этом:
- арифметическая разница реального и прогнозируемого вертикальных размеров очагового образования больше или равна 3 мм - 1 балл,
- арифметическая разница реального и прогнозируемого вертикальных размеров очагового образования меньше или равна 2 мм - 2 балла;
К - числовое значение (количество баллов) для контура образования в месте контакта с холедохом и вирсунговым протоком:
- не визуализирован - 0 баллов,
- просвет сдавлен без роста - 1 балл,
- мелкобугристый рост - 2 балла,
- крупные выросты - 3 балла;
Р - числовое значение (количество баллов) для панкреатического рисунка в очаге:
- нет - 1 балл,
- сомнительный - 2 балла,
- есть - 3 балла;
О - числовое значение (количество баллов) для критерия, включающего оценку наличия или отсутствия очага и неоднородности паренхимы поджелудочной железы вне очагового образования:
- однородная структура с очагом - 0 баллов,
- неоднородная структура с очагом - 1 балл,
- однородная структура без очага - 2 балла,
- неоднородная структура без очага - 3 балла;
и при коэффициенте Д<1,5 диагностируют рак поджелудочной железы, а при коэффициенте Д≥1,5 диагностируют хронический панкреатит. Это соответствует критерию «новизна».
Новая совокупность признаков позволяет расширить возможности исследования, повысить точность дифференциальной диагностики без повышения его инвазивности и стоимости, что соответствует критерию изобретения «промышленная применимость».
Предлагаемый способ поясняется следующими чертежами и таблицами, где на фиг.1 показана зависимость между горизонтальным и вертикальным размером очагового образования поджелудочной железы при хроническом панкреатите, на фиг.2 показана арифметическая разница между реальным и прогнозируемым показателем вертикального размера очагового образования при раке и хроническом панкреатите, рассчитанными по формуле 1, в табл.1 дана балльная оценка признаков, используемая для расчета коэффициента дифференциальной диагностики рака поджелудочной железы и хронического панкреатита, в табл.2 представлена регрессионная модель дифференциальной диагностики рака поджелудочной железы от хронического панкреатита на основании ЭУС симптомов, полученная в программе Statistica 6.0, в табл.3 показан диагностический коэффициент, характерный для нозологической принадлежности очага, на фиг.3-9 даны эндосонографические фотографии очаговых образований при раке поджелудочной железы и панкреатите, иллюстрирующие клинические примеры.
Способ осуществляют следующим образом.
Методика проведения исследования полностью соответствует стандартной эндосонографии панкреатобилиарной зоны (Standart imaging techniques in the pancreatobiliary region using radial scanning endoscopic ultrasonography. Kazuo Inui, Misuhiro Kida, Naotaka Fujita, Hiroyuki Maguchi, Kenjiro Yasuda, Kenji Yamao. Digestive Endoscopy, 2004, 16 Suppl., S 118 - S 133).
В исследовании используют ультразвуковой фиброгастроскоп GF-UM20 с ультразвуковым обрабатывающим блоком EU-M30 производства "Olympus" Япония, смонтированный с видеосистемным центром EVIS CV-140, или ультразвуковой видеогастроскоп GF-UM160 с ультразвуковым центром EU-M60, смонтированным с системным видеоцентром CV-160 EVIS EXERA, также производства "Olympus" Япония. При подозрении на наличие очагового образования поджелудочной железы радиально сканирующий эхоэндоскоп проводят в нисходящую ветвь двенадцатиперстной кишки, откуда с помощью ультразвука осматривают головку поджелудочной железы с окружающими сосудами и проходящими в паренхиме ее желчевыводящим и панкреатическим протоками. Последовательно ротируя и подтягивая эхоэндоскоп, из луковицы ДПК осматривают холедох до ворот печени, желчный пузырь и перешеек поджелудочной железы. Переместив конец эхоэндоскопа с ультразвуковым датчиком в тело желудка, через заднюю его стенку, сканируют тело и хвост поджелудочной железы.
При обнаружении очагового образования особое внимание уделяют его размерам, причем горизонтальный размер очагового образования считают ориентированным по длиннику поджелудочной железы, параллельно вирсунгову протоку, и соответственно перпендикулярно направлению ультразвуковых лучей датчика эхоэндоскопа, а вертикальный - поперек длинника поджелудочной железы, перпендикулярно вирсунгову протоку и соосно направлению ультразвукового луча датчика радиальносканирующего эхоэндоскопа.
Оценивают состояние окружающей паренхимы и наличие очага. Комплексный критерий наличия очага и структуры окружающей поджелудочной железы описывает следующие 4 соотношения: 1) неоднородная структура окружающей поджелудочной железы без очага, 2) однородная структура окружающей поджелудочной железы без очага, 3) неоднородная структура окружающей поджелудочной железы с очагом, 4) однородная структура окружающей поджелудочной железы с очагом.
В очаговом образовании определяют наличие или отсутствие панкреатического рисунка.
При контакте очагового образования с протоковыми структурами поджелудочной железы (желчевыводящим и панкреатическим протоками) обращают особое внимание на форму границы очагового образования и протока. Контур желчевыводящего и панкреатического протока в месте контакта с очаговым образованием может быть сдавлен тканями поджелудочной железы (или опухоли) без прорастания в проток, который образует воронкообразное сужение. При прорастании опухоли в проток контур в месте контакта протока становится «обрубленным», со стороны опухоли визуализируются мелкобугристые выбухания или даже довольно крупные фрагменты опухолевой ткани в просвете протока. Кроме того, в очаговом образовании описывают эхогенность, однородность или неоднородность структуры, наличие или отсутствие включений повышенной или пониженной эхогенности, а также жидкостных (анэхогенных) включений. Также оценивают контуры образования (четкие или размытые), ровные или неровные. При неровных контурах обращают внимание, какого рода неровность - насколько выбухают «отростки» или «протрузии» опухоли, есть или нет гипоэхогенный ободок вокруг опухоли. Определяют наличие или отсутствие инвазии новообразования в окружающие органы, крупные сосуды, наличие, вид и размеры регионарных лимфоузлов, наличие свободной жидкости в брюшной полости.
В соответствии с регрессионными коэффициентами, каждому признаку присваивают числовое значение (балл), максимальное значение которого соотносят со значением регрессионного коэффициента (табл.1).
Анализ выполняли в программе Statistica 6.0 путем последовательного тестирования взаимосвязи эндосонографических признаков (коэффициент соотношения горизонтального и вертикального размера очагового образования, комплексный критерий наличия очага и однородности окружающей поджелудочной железы, форма желчевыводящего и (или) панкреатического протока в месте контакта с очаговым образованием и наличие или отсутствие панкреатического рисунка в очаге) и особенностей морфологического строения очагового образования (рак или хронический панкреатит). При анализе использовали не качественное описание признака, а представленные в таблице 1 их числовые значения. При анализе добивались получения статистически значимой регрессионной модели (р<0,05) с максимальным коэффициентом мультирегрессии (R) и детерминации (RI), которые отражают устойчивость модели. На полученной модели исследовали регрессионные коэффициенты (β) и их значимость (р). Основанием для построения математической модели считали наличие постоянного члена мультирегрессии (при р<0,05), в нашем случае его значение равно 0,53246. Суммирование произведений значения члена мультирегрессии и его коэффициента производили с учетом знака коэффициента (табл.2).
В результате многофакторного анализа получена формула расчета коэффициента Д дифференциальной диагностики рака поджелудочной железы и хронического панкреатита
Д=0,53246+0,21578·C-0,048315·K+0,24554·P+0,18461·O (±0,22666),
где С - числовое значение (количество баллов) для коэффициента соотношения вертикального и горизонтального размера очага, который определяется по арифметической разнице реального и прогнозируемого вертикальных размеров очагового образования, при этом прогнозируемый вертикальный размер вычисляют по формуле:
Y=4,1795+0,43873×Х, где
Y - прогнозируемый вертикальный размер очагового образования, мм,
Х - реальный горизонтальный размер, мм,
при этом:
- арифметическая разница реального и прогнозируемого вертикальных размеров очагового образования больше или равна 3 мм - 1 балл,
- арифметическая разница реального и прогнозируемого вертикальных размеров очагового образования меньше или равна 2 мм - 2 балла;
К - числовое значение (количество баллов) для контура образования в месте контакта с холедохом и вирсунговым протоком:
- не визуализирован - 0 баллов,
- просвет сдавлен без роста - 1 балл,
- мелкобугристый рост - 2 балла,
- крупные выросты - 3 балла;
Р - числовое значение (количество баллов) для панкреатического рисунка в очаге:
- нет - 1 балл,
- сомнительный - 2 балла,
- есть - 3 балла;
О - числовое значение (количество баллов) для критерия, включающего оценку наличия или отсутствия очага и неоднородности паренхимы поджелудочной железы вне очагового образования:
- однородная структура с очагом - 0 баллов,
- неоднородная структура с очагом - 1 балл,
- однородная структура без очага - 2 балла,
- неоднородная структура без очага - 3 балла;
и при коэффициенте Д<1,5 диагностируют рак поджелудочной железы, а при коэффициенте Д≥1,5 диагностируют хронический панкреатит.
Оценка результата коэффициента Д дифференциальной диагностики рака поджелудочной железы и хронического панкреатита по предложенной формуле проводится согласно данным таблицы 3.
Точность предложенной формулы составляет 94,12%, чувствительность 97,92%, специфичность 87,72%, ПЦПР 91,26%, ПЦОР 96.15.
Клинический пример 1.
Пациент Б., 61 года, госпитализирован в ГКБ №1 г.Иркутска 03.11.03 с жалобами на слабость, похудание, недомогание, желтушность кожных покровов. На УЗИ от 04.11.04 обнаружено объемное образование в проекции головки поджелудочной железы до 4 см диаметром, расширение холедоха до 17-20 мм, расширение вирсунгова протока до 4-5 мм в проекции тела железы, увеличение размеров желчного пузыря. Под УЗИ-контролем наложена микрохолецистостома. На ЭГДС обнаружено увеличение размеров БДС без расширения продольной складки, предположена опухоль БДС.
13.11.2003 года в ИОККДЦ проведена компьютерная томография брюшной полости. На исследовании желчный пузырь спавшийся, в просвете дренажная трубка. Поджелудочная железа: головка до 30 мм, тело 16 мм, хвост 18 мм, однородной структуры, нативная плотность паренхимы около 45 Н, полей патологической денситометрии не определяется. Селезенка средних размеров, однородная, нативная плотность паренхимы 63 Н, полей патологической денситометрии не определяется. В забрюшинном пространстве дополнительных образований, увеличенных л/узлов не визуализируется. После в/в усиления (ультравист-370, 60 мл) произведено сканирование зоны интереса (панкреас) в режиме повышенной четкости (толщина рентгеновского пучка 5 мм, индекс стола 5 мм, индекс реконструкции 3 мм), вышеописанные органы равномерно накапливают контраст, плотность паренхимы поджелудочной железы равномерно повышается до 95 Н, вирсунгов проток на всем протяжении расширен до 6,3 мм, дистальный холедох до 8,3 мм, проксимальный холедох до 13,2 мм, в области большого дуоденального сосочка прослеживается объемное образование, сливающееся с изображением головки подж. железы, размерами 22 мм, плотность при контрастировании до 91 Н. Выпота в зоне сканирования не прослеживается. Заключение: КТ-картина опухоли большого дуоденального сосочка. Рекомендовано проведение Эндо-УЗИ панкреатобилиарной зоны в ИОДЦ.
Пациент переведен в Иркутский областной онкологический диспансер, откуда направлен на эндосонографию панкреатобилиарной зоны в ГУЗ ИОККДЦ.
01.12.03 под внутривенной анестезией проведена эндосонография панкреатобилиарной зоны.
Эхоэндоскоп GF-UM20 свободно проведен в желудок, затем с техническими трудностями в луковицу и нисходящую ветвь ДПК. В просвете желудка слизь без примеси желчи. В ДПК отмечается умеренная деформация просвета из-за инфильтрации стенки в проекции луковицы и верхнего изгиба, где имеется гиперемированная выбухающая площадка с измененным рельефом слизистой, размером до 1,5×2 см. Складки слизистой конвергируют к возвышению, в его проекции не прослеживаются. БДС на 2 см ниже выбухания, слизистая в его проекции умеренно отечна, поступления желчи не отмечается. Выполнено сканирование панкреатобилиарной зоны из стандартных положений эхоэндоскопа.
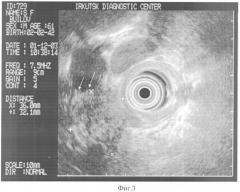
Желчевыводящие протоки визуализированы от интрапанкреатической части до гепатикохоледоха. Ширина холедоха в интрапанкреатической части до 18 мм. Здесь холедох резко обрывается, имеет мелкобугристые выбухания в просвет со стороны гипоэхогенного образования, которое будет описано ниже (Фиг.3, выбухания отмечены стрелками). Внутрипеченочные протоки умеренно расширены.
Фатеров сосочек в размерах не увеличен, до 9,0×4,7 мм, ткани пониженной эхогенности, панкреатобилиарное слияние достоверно не визуализируется, дуоденальный мышечный слой прослеживается четко.
Желчный пузырь в размерах не увеличен, (40×13 мм), в просвете визуализируется дренажная трубка, стенки утолщены до 4 мм.
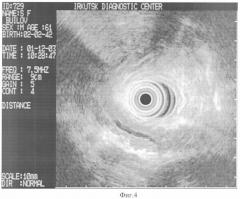
Поджелудочная железа несколько увеличена в размерах в области головки (до 36 мм) за счет выраженно неоднородного поля немного пониженной эхогенности, с мелкими (до 1 мм) анэхогенными включениями, лоцирующегося в проекции дистального отдела холедоха. Горизонтальный размер гипоэхогенного поля 36 мм, вертикальный - 32 мм (Фиг.3. Границы отмечены крестиками). Контуры неотчетливые, смазанные, неровные, зазубренные, в некоторых сканах с гипоэхогенным ободком. Нормальный панкреатический рисунок в области образования не прослеживается. Образование прилежит к воротной вене, деформирует ее просвет, без сохранения гиперэхогенной прослойки стенки сосуда, от верхней брыжеечной вены расположено далеко. Отмечается утолщение, инфильтрация, пониженная эхогенность стенки ДПК в области прилегания образования в проекции верхнего изгиба. Контуры поджелудочной железы в остальных отделах четкие, неровные, эхоструктура сохранена, паренхима однородная, мелкозернистая, обычной эхогенности (Фиг.4 - тело поджелудочной железы).
Вирсунгов проток в терминальном отделе не прослеживается, проксимальнее образования до 6 мм, в теле и хвосте до 5-4-3 мм. Ход протока извитой. В просвете протока дополнительных образований не определяется.
Паренхима правой и левой долей печени обычной эхоструктуры, изоэхогенная, в доступных сканированию отделах очаговых изменений достоверно не определяется.
По нижнему краю головки железы визуализирован увеличенный изоэхогенный округлый лимфоузел размерами до 6×5,5 мм с ровными четкими контурами. Другие увеличенные лимфатические узлы в панкреатобилиарной зоне, по ходу селезеночных сосудов и в области чревного ствола достоверно не визуализированы. Свободная жидкость брюшной полости достоверно не определяется.
По предлагаемому способу проведено дифференцирование объемного образования головки поджелудочной железы. Эндосонографическим симптомам присвоены баллы согласно таблице 1.
1. Проведено определение прогнозируемого диагноза по формуле зависимости вертикального и горизонтального размеров очага. Сначала по формуле Y=4,1795+0,43873·X, определен прогнозируемый вертикальный размер образования. Y=4,1795+0,43873·36=19,97378 мм, округленно - 20 мм.
Затем вычислена разность между реальным вертикальным размером образования и прогнозируемым по представленной формуле. 32 мм - 20 мм = 12 мм.
Полученная арифметическая разность реального и прогнозируемого размеров (или ошибка прогноза) составила 12 мм, что больше 3 мм, что более характерно для рака поджелудочной железы, поэтому значению коэффициента «С» в формуле дифференциальной диагностики рака поджелудочной железы от хронического панкреатита присваиваем 1 балл.
2. Контур холедоха в области контакта с образованием «обрублен», с мелкобугристыми выбуханиями, значение коэффициента «К» равно 2 балла.
3. Нормальный панкреатический рисунок в проекции образования отсутствует, поэтому значение «Р» равно 1 баллу.
4. Окружающая очаг паренхима железы однородная, мелкозернистая, обычной эхогенности - значение коэффициента «О» равно 0.
5. Подставляем балльные значения коэффициентов в формулу
Д=0,53246+0,21578·C-0,048315·K+0,24554·P+0,18461·O
Д=0,53246+0,21578·1-0,048315·2+0,24554·1+0,18461·0=0,89715.
При сравнении полученного значения Д=0,89715 с числовыми значениями таблицы 3, определено, что 0,89715 меньше 1,5, поэтому более вероятно наличие аденокарциномы головки поджелудочной железы.
Заключение: Данная эхографическая картина характерна для объемного образования (рака) головки поджелудочной железы, с развитием билиарной и панкреатической гипертензии, с признаками вероятной инвазии в воротную вену, без признаков инвазии в верхнюю брыжеечную вену, с инвазией в стенку ДПК, без достоверных признаков метастазирования, лимфаденопатией (T4Nl?Mx). Состояние после наложения холецистостомы.
Пациенту после предоперационной химиотерапии 11 февраля 2004 года проведена расширенная панкреатодуоденальная резекция в Иркутском областном онкологическом диспансере. На операции опухоль радикально удалена. Послеоперационный диагноз: светлоклеточная высокодифференцированная аденокарцинома головки поджелудочной железы T4NoMo IVa ст. Проводилась послеоперационная химиотерапия. По сведениям на июль 2006 года пациент жив.
Клинический пример 2.
Пациент Ф., 46 лет, госпитализирован в ГКБ №1 г.Иркутска с жалобами на слабость, желтушность кожных покровов, отсутствие аппетита. Болей, повышения температуры нет. При поступлении общий билирубин до 527, прямой 279, непрямой до 248 мкмоль/л.
Начало настоящего обострения связывает с эпизодом злоупотребления алкоголем. Три года назад перенес острый панкреатит, осложнившийся кистой головки поджелудочной железы, киста дренирована под УЗИ-контролем. После госпитализации наложена холецистостома, желтуха частично купирована.
На УЗИ, проведенной в 1 ГКБ, резко, на 7 см увеличена печень, однородная, повышенной эхогенности, протоки расширены. Желчный пузырь до 130×45 мм (до наложения холецистостомы). Холедох до 18 мм, в терминальном отделе трудно исключить наличие мелких гиперэхогенных включений. Поджелудочная железа не увеличена в размерах, контуры неровные, структура неоднородная, с мелкими гиперэхогеными включениями, вирсунгов проток расширен до 4 мм. Выпота нет. Заключение УЗИ: гепатомегалия, билиарная гипертензия, холедохолитиаз, хронический калькулезный панкреатит.
Пациент направлен на ЭУС панкреатобилиарной зоны для уточнения диагноза.
27.03.2003 под внутривенной анестезией проведена эндосонография.
Эхоэндоскоп GF-UM20 свободно проведен в желудок, затем с техническими проблемами из-за деформации препилорического отдела, в луковицу и нисходящую ветвь ДПК. Слизистая луковицы ДПК и нисходящей ветви эрозирована, отечна.
Выполнено сканирование панкреатобилиарной зоны из стандартных положений эхоэндоскопа.
Желчевыводящие протоки осмотрены фрагментом над головкой железы на протяжении до 20 мм. Ширина общего желчного протока в доступном осмотру фрагменте до 9-10 мм, дистальная его часть, прилежащая к головке железы, резко обрывается, в области контакта - мелкобугристая (фиг.5, выбухания отмечены стрелками). Стенка протоков на осмотренных участках немного утолщена, равномерно трехслойная. Внутрипеченочные протоки расширены.
Фатеров сосочек не увеличен, дуоденальный мышечный слой прослеживается четко, панкреатобилиарное протоковое соединение на уровне непосредственно сосочка.
Желчный пузырь визуализирован фрагментом в области шейки, стенка обычной эхоструктуры, немного утолщена, до 2-3 мм, ее структура четкая, слои дифференцируются, в полости пузыря неотчетливо визуализируется гиперэхогенное включение до 5×3 мм с акустической тенью.
Оценить размеры поджелудочной железы во всех отделах затруднительно, т.к. в паренхиме содержатся множественные гиперэхогенные включения различных размеров (от 1-2 до 6-8 мм), почти полностью перекрывающие своими тенями ткань железы, контуры ее не четкие, не ровные, эхоструктура изменена, паренхима неоднородно пониженной эхогенности, на этом фоне имеются участки еще более низкой эхогенности, в остальных отделах обычный «панкреатический» эхо-рисунок усилен (Фиг.6 - область тела железы с кальцинатами). В головке железы, на описанном фоне в области вхождения холедоха визуализирован более однородный гипоэхогенный очаг с неровными, зазубренными контурами, с горизонтальным размером до 24 мм, вертикальным до 23 мм, также с мелкими гиперэхогенными включениями (Фиг.5. Границы гипоэхогенного очага отмечены крестиками). Обычный панкреатический рисунок в зоне гипоэхогенного очага не прослеживается.
Вирсунгов проток шириной до 2-3 мм визуализирован фрагментами в теле железы. В остальных отделах его перекрывают тени конкрементов.
Паренхима правой и левой долей печени обычной эхоструктуры, изоэхогенная, патологических образований в доступных сканированию отделах не определяется.
В гепатобилиарной связке, вблизи шейки желчного пузыря лоцируется увеличенный до 12,3×19,6 мм пониженной эхогенности лимфатический узел с ровными, четкими контурами. Другие лимфатические узлы в панкреатобилиарной зоне, по ходу селезеночных сосудов и в области чревного ствола не увеличены. Свободная жидкость в брюшной полости не определяется.
По предлагаемому способу проведено дифференцирование объемного образования головки поджелудочной железы. Эндосонографическим симптомам присвоены баллы согласно таблице 1.
1. Проведено определение прогнозируемого диагноза по формуле зависимости вертикального и горизонтального размеров очага. Сначала по формуле Y=4,1795+0,43873·Х, определен прогнозируемый вертикальный размер образования. Y=4,1795+0,43873·24=14,70902 мм, округленно - 14,7 мм.
Затем вычислена разность между реальным вертикальным размером образования и прогнозируемым по представленной формуле. 23 мм - 14,7 мм = 8,3 мм.
Полученная разность реального и прогнозируемого размеров (или ошибка прогноза) составила 8,3 мм, что больше 3 мм, что более характерно для рака поджелудочной железы, поэтому значению коэффициента «С» в формуле дифференциальной диагностики рака поджелудочной железы от хронического панкреатита присваиваем 1 балл.
2. Контур холедоха в области контакта с образованием «обрублен», с мелкобугристыми выбуханиями, значение «К» равно 2 балла.
3. Нормальный панкреатический рисунок в проекции образования отсутствует, поэтому значение коэффициента «Р» равно 1 баллу.
4. Окружающая очаг паренхима железы неоднородно пониженной эхогенности, на этом фоне имеются участки еще более низкой эхогенности, в остальных отделах обычный «панкреатический» эхо-рисунок усилен. В головке и теле железы множественные кальцинаты размерами до от 1-2 до 6-8 мм, дающие акустическую тень, значение коэффициента «О» равно 1.
5. Подставляем балльные значения коэффициентов в формулу
Д=0,53246+0,21578·С-0,048315·К+0,24554·Р+0,18461·O
Д=0,53246+0,21578·1-0,048315·2+0,24554·1+0,18461·1=1,11293
При сравнении полученного значения Д=1,11293 с числовыми значениями таблицы 3, определено, что 1,11293 меньше 1,5, поэтому более вероятно наличие аденокарциномы головки поджелудочной железы на фоне калькулезного хронического панкреатита.
Заключение: Эндосонографические признаки развития бластоматозного процесса головки железы на фоне хронического калькулезного панкреатита с дилатацией холедоха. Одиночный увеличенный лимфатический узел гепатобилиарной связки.
При последующем обследовании обнаружено очаговое образование печени, при диагностической пункции которого обнаружены клетки светлоклеточной аденокарциномы. Пациент отказался от предложенной химиотерапии.
На фоне прогрессирующей печеночной недостаточности 04.06.2003 наступила смерть. При посмертном вскрытии обнаружена низкодифференцированная аденокарцинома поджелудочной железы небольших размеров с развитием канцероматоза брюшной полости, забрюшинной лимфаденопатией, мет