Способ лечения рецидива болящей буллезной кератопатии после фототерапевтической кератэктомии на глазах с глаукомой
Иллюстрации
Показать всеИзобретение относится к офтальмологии и предназначено для лечения рецидивов болящей буллезной кератопатии, возникшей после эксимерлазерной фототерапевтической кератостромэктомии на глазах с глаукомой. С помощью остроконечного игольчатого микроэлектрода микродиатермокоагулятора прокалывают каждую буллу, формируя рубцовый канал между нею и передними слоями стромы роговицы. Манипуляцию проводят при температуре +80°С и силе тока 1,0-2,0 мА. Способ позволяет быстро купировать болевой синдром, остановить возникновение рецидивов булл и снизить риск бактериальной инфекции роговицы. 2 ил.
Реферат
Предлагаемое изобретение относится к офтальмологии и предназначено для лечения рецидива болящей буллезной кератопатии, возникшей после эксимерлазерной фототерапевтической кератостромэктомиии на глазах с глаукомой.
II. Уровень техники.
Буллезная кератопатия (БК) наряду с герпесвирусным кератитом является наиболее распространенной причиной корнеальной слепоты в России (Каспаров А.А. Офтальмогерпес. / М.: Медицина, 1994, с.224). БК является полиэтиологическим заболеванием, связанным с потерей эндотелиальных клеток роговицы. Эндотелий роговицы представляет собой монослой, состоящий приблизительно из 350-500 тысяч гексональных клеток. Эндотелий участвует в синтезе протеинов, контролирует проникновение веществ из водянистой влаги в строму роговицы (барьерная роль) и участвует в активном транспорте, обеспечивая нормальную гидратацию стромы, необходимую для поддержания ее прозрачности. Повреждение эндотелиальных клеток ведет к развитию хронического отека роговицы с последующим нарушением ее трофики, образованием стойких помутнений, снижением остроты зрения вплоть до слепоты и развитием болевого синдрома разной степени выраженности от ощущения инородного тела до сильной боли. Развитие болевого синдрома связано с появлением множества булл - эпителиальных пузырей, наполненных пропотевающей сквозь строму роговицы жидкостью, периодически наступающим их разрывом и клинически классифицируется как один из видов рецидивирующей эрозии роговицы.
При развитой болящей БК многочисленные буллы покрывают большую поверхность роговицы. При самопроизвольном вскрытии булл больной порой испытывает нестерпимые боли в глазу. Как известно, само наличие многочисленных булл и их разрыв сопровождаются выраженными болями в глазу, слезотечением и светобоязнью (Payrau P. at all Medical treatment of comeal edema. Jit Ophthalmol Clin. 1968 Fall; 8(3): 601-10). Постоянно возникающие рецидивирующие эрозии, наблюдающиеся у больных в развитой стадии БК, являются входными воротами для вторичной инфекции. Гнойные процессы (язвы роговицы, иридоциклиты), возникающие у 5% больных БК на фоне применения бандажных линз, кортикостероидов и антибиотиков, в ряде случаев может приводить к глаз к гибели (Luchs J.I. et all. Ulcerative keratitis in bullous keratopathy /Ophthalmology/, USA, 1997, May, Vol.104: 5, p.816-22).
В анамнезе больных БК чаще имеются перенесенные хирургические вмешательства на глазном яблоке (вторичная БК после экстракции катаракты без или с имплантацией интраокулярной линзы (ИОЛ), повторные антиглаукоматозные операции, витрэктомия и др.), реже механические и ожоговые травмы роговицы, неоднократные рецидивы герпетического увеокератита. Заболевание нередко носит наследственно-семейный характер (первичная БК, эндотелиально-эпителиальная дистрофия Фукса и др.). Развитие БК является стереотипным ответом на значительную потерю эндотелиальных клеток, вызванную различными причинами. Пик развития БК в бывшем СССР наблюдался в 70-80-е годы, был связан с использованием переднекамерных ИОЛ и ирис-клипс линз с креплением к радужке. Развитие БК в течение первых пяти лет после операции экстракции катаракты с имплантацией ИОЛ этого типа наблюдалось в 4-16% случаев (Olsen E.O. et all. Comeal thickness and endothelial damage after intraocular lens implantation /Act. Ophtal./ 1980, Vol.58, р.773-786). Увеличение числа случаев этого заболевания коррелировало с интенсификацией внутриглазных хирургических вмешательств. Причиной возникновения БК считают как травматичность хирургического вмешательства, так и продолжающуюся потерю клеток эндотелия роговицы в присутствии ИОЛ в послеоперационном периоде (смещение ИОЛ, вялотекущий иридоциклит и др.). Имеется прямая зависимость между травматичностью вмешательства и потерей эндотелиальных клеток. Наибольшая потеря клеток эндотелия возникает при интракапсулярной экстракции катаракты с имплантацией переднекамерной ИОЛ, а наименьшая потеря клеток эндотелия возникает при экстракапсулярной экстракции катаракты с имплантацией заднекамерной ИОЛ. В лечении БК методы консервативной терапии, включающие применение гиперосмотических и витаминных средств, лечебные мягкие контактные линзы (МКЛ), выполняющие бандажные функции и гелий-неоновую лазерстимуляцию, оказались эффективными лишь в начальных стадиях заболевания. Возможности консервативной терапии ограничены низкой пролиферативной активностью эндотелия и необратимым характером дистрофических изменений отечной роговицы (Магден Ю. Оптимизация технологии и отдаленные результаты сквозной реконструктивной кератопластики при буллезной кератопатии. Дисс. … канд. мед. наук, М. - 1998, с.4).
Значительно более эффективными являются хирургические методы, среди которых можно выделить две группы: 1) трансплантационные и 2) нетрансплантационные. Трансплантационные методы лечения патогенетически обоснованы и включают различные модификации кератопластики: сквозная кератопластика, послойно-сквозная кератопластика («обратный гриб»), задняя сквозная и задняя послойная кератопластика, интраламеллярная капсулокератопластика по М.М.Краснову с последующей сквозной кератопластикой, интраламмелярная кератопластика и коллагенопластика. По данным отечественных авторов наиболее популярной из вышеперечисленных операций является сквозная кератопластика трансплантатом большого диаметра (7,0-9,0 мм), выполняемая одномоментно в комплексе с другими реконструктивными операциями (Копаева В.Г. Современные аспекты сквозной субтотальной кератопластики / Автореф. Дисс. … докт.мед. наук / М., 1982, с.32; Каспаров А.А. Одномоментная реконструкция переднего отдела глаза на базе сквозной пересадки роговицы. / Тез. докл. VI съезда офтальмологов России. М., 1994, с.301). По данным зарубежных авторов БК занимает одно из первых мест среди заболеваний роговицы, требующих проведения сквозной кератопластики, составляя 14-26% от общего числа (Balbs E.et all. Penetrating keratoplasty for pseudophakic bullous keratopathy /Acta Chir/ Hung., 1997, Vol.36:1, p.11-13; Frucht Pery J. et all. Thirty years of penetrating keratoplasty in Israel /Cornea / 1997 Jan/., Vol.16:1, p.16-20). Однако при БК процент прозрачных приживлений трансплантатов большого диаметра значительно ниже, чем при других видах патологии роговицы (Ермаков Н.В. Диагностическое и прогностическое значение зеркальной микроскопии эндотелия при трансплантации роговицы/ Автореф. Дисс. … канд. мед. наук / 1988, стр.5). Наряду с трансплантационными методами, позволяющими радикально подойти к лечению БК путем замены пораженного эндотелия и достижения существенного повышения остроты зрения, активно изучаются нетрансплантационные методики.
Применение нетрансплантационных методик показано у пожилых больных с выраженным болевым синдромом и отягощенным общим статусом, не позволяющим провести им трансплантацию роговицы. Известно, что болевые ощущения разной степени выраженности отмечают у 50-75% больных БК (Горгиладзе Л.Т. Сквозная кератопластика с криопексией в лечении буллезной кератопатии. Автореф. Дисс. … канд. мед. наук / М., 1987, с.7). Немаловажными достоинствами этих методов является их применение в амбулаторных условиях, а также возможность отсрочить проведение сквозной кератопластики при трудностях получения качественного донорского материала. К нетрансплантационным методикам лечения болящей БК относятся: интраламеллярная каутеризация (Payrau P. Treatment des keratopathies ademateuses chroniques / Ann. Oculist., 1973. - V.206. - n.10 - p.749-752), диатермопластика с последующим применением МКЛ (Каспаров А.А. и соавт. Диатермокератопластика с использованием гидрогелевой контактной линзы в лечении терминальной стадии буллезной кератопатии/ Реконструктивная хирургия /М., 1979, с.44-48), углекислотная лазерная коагуляция (Большунов А.В. и соавт. Офтальмологич. Журнал, 1985. №8. - с.470-472), передняя стромальная пункция (Cormier G. et all. // Arch. Ophtalmol., 1996, June, Vol.114:6, p.654-658), эксимерлазерная фототерапевтическая кератостромэктомия (Каспаров А.А. и соавт. Эксимерлазерная фототерапевтическая кератостромэктомия (ФТК) в лечении буллезной хронической кератопатии. Офтальмологич. журнал, 1999, Укр., №4 (369), с.197-200).
Все эти методы направлены, в первую очередь, на создание рубцового биологического барьера на уровне боуменовой оболочки и передних слоев стромы роговицы. Диатермопластика с последующим использованием МКЛ, интраламмелярная каутеризация и передняя стромальная пункция дают хороший противоотечный эффект, однако, оптическим эффектом они не обладают вследствие развития выраженного помутнения роговицы.
Эксимерлазерная ФТК проводится на глубину не более 70-120 микрон после снятия эпителия скребцом. Через 4-15 дней после операции происходит эпителизация роговицы. Эксимерлазерная ФТК приостанавливает прогрессирование БК и эффективно устраняет сопровождающие ее болевые ощущения вследствие формирования полупроницаемой фиброцеллюлярной мембраны в передних слоях стромы, которая «укрепляет» роговицу и препятствует образованию новых булл. Следует отметить, что эксимерлазерная ФТК, проводимая по поводу болящей БК, в отличие от диатермопластики роговицы с последующим применением МКЛ при БК, не способствует усилению имевшегося помутнения роговицы при БК. Напротив, роговица становится прозрачнее, и у всех больных наблюдается повышение остроты зрения с коррекцией до 0,04-0,2. Однако у 8% пациентов на глаукомных глазах в послеоперационном периоде (через 2-4 недели), несмотря на купирование болей, наблюдалось повторное возникновение (рецидивы) буллезных изменений роговицы. Как правило, это были единичные буллы роговицы, вызывающие чувство инородного тела в глазу пациента. По-видимому, рецидивы булл роговицы на глазах с субкомпенсированной или некомпенсированной глаукомой связаны с усиленным пропотеванием влаги передней камеры через роговицу под влиянием внутриглазного давления.
Известен способ лечения буллезной кератопатии, включающий проведение передней стромальной пункции булл роговицы. Методика передней стромальной пункции (ПСП) заключается в прокалывании булл роговицы и передних слоев стромы стерильной иглой от шприца. На роговицу наносят десятки, а иногда и сотни пунктур, в зависимости от количества булл. Нанесенные на роговицу передние стромальные пунктуры создают рубцовый биологический барьер на уровне боуменовой оболочки и передних слоев стромы роговицы (Sridhar M.C. et all. Anterior stromal puncture in bullous keratopathy: a clinicopathologic study. Cornea, 2001 Aug; 20(6): 573-9).
В то же время, для больных с болящей буллезной кератопатией стромопункция менее эффективна, т.к. не обладает оптическим эффектом вследствие образования выраженного помутнения роговой оболочки, а также в связи с большим количеством пункций роговицы возникает опасность инфицирования роговицы.
По данным литературы, рецидив булл роговицы после передней стромопункции возникает в 25% случаев (Магден Ю. Оптимизация технологии и отдаленные результаты сквозной реконструктивной кератопластики при буллезной кератопатии. Дисс. … канд. мед. наук, М. - 1998, с.4). Существует паллиативный метод лечения БК, заключающийся в использовании мягкой контактной линзы (МКЛ). По данным авторов, впервые применивших МКЛ при БК в отечественной практике, ношение МКЛ не излечивает БК, но приводит к улучшению состояния больного глаза и задерживает развитие заболевания в 50% случаев (Краснов М.М., Каспаров А.А., Оганесянц В.А. Опыт применения МКЛ при различных заболеваниях роговицы /Вестн. Офтальмол./ 1975, №6, с.38-41). Однако улучшение при ношении МКЛ у больных с БК бывают кратковременным, т.к. данный метод является паллиативным (бандажная роль МКЛ) и не обрывает процесс возникновения булл. (Волков В.В., Дронов М.М. К разработке хирургического метода лечения эндотелиально-эпителиальной дистрофии роговицы / Микрохирургия глаза / Тбилиси, 1976, с.132-135; Paton D / Penetrating keratoplasty with surgical aphakia: Current concepts in cataract surgery / Selected proceedings of the Forth Biennial Cataract Surgical Congress / 1976, p.749-752). Имеются сообщения о развитии осложнений при ношении МКЛ (кератоконъюнктивит, эрозия роговицы, васкуляризация роговицы, кератоиридоциклит и др.), и на фоне ношения МКЛ при БК у 5% больных возникают такие грозные осложнения, как гнойные язвы роговицы и гнойные иридоциклиты (Luchs J.I., Cohen E.J., Rapuano C.J., Laibson P.R. Ulcerative keratitis in bullous keratopathy /Ophthalmology/ USA, 1997, May, Vol.194, p.443-445.). Известен способ лечения рецидивов БК после ФТК, включающий ношение МКЛ (Каспаров А.А. и соавт. Эксимерлазерная фототерапевтическая кератостромэктомия (ФТК) в лечении буллезной хронической кератопатии, Офтальмологич. Журнал, 1999, Укр., №4 (369), с.197-200).
Однако на фоне ношения лечебной МКЛ после эксимерлазерной ФТК ряд пациентов с субкомпенсированной глаукомой продолжают предъявлять жалобы на боли и чувство инородного тела в глазу, т.к. образование и разрыв булл роговицы продолжаются под линзой. Это значительно снижает качество жизни этого (как правило, пожилого) контингента больных. При этом в доступной нам литературе мы не встречали указаний на лечение рецидивов болящей БК после ФТК на глазах с субкомпенсированной глаукомой.
III. Раскрытие изобретения.
Теоретической предпосылкой изобретения при рецидиве болящей БК, возникшей после эксимерлазерной ФТК на глазах с глаукомой, была идея создания микрорубца (точечного участка фиброза) в передних стромальных слоях роговицы вследствие воздействия на нее микродиатермокоагуляции, что позволяет локально уплотнить передний стромальный слой роговицы, предотвращая в последующем возникновение повторных булл в месте его формирования.
Эту идею подтверждают наши клинические наблюдения. При лечении пациентов с рецидивами булл роговицы в послеоперационном (эксимерлазерной ФТК) периоде во всех случаях болевой синдром быстро купировался и прекращалось появление булл роговицы.
Техническим результатом предлагаемого изобретения является:
быстрое купирование болевого синдрома, а также остановка возникновения рецидивов булл со снижением риска активации бактериальной инфекции роговицы на фоне субкомпенсированной глаукомы.
Технический результат достигается за счет:
формирования локального поверхностного фиброза передних слоев стромы роговой оболочки (точечного нежного рубца, менее интенсивного, чем при ПСП), посредством микродиатермопункции буллы и передних слоев стромы роговицы в определенном режиме. Таким образом, локальное уплотнение передних стромальных слоев роговицы предотвращает последующее возникновение рецидивов булл в месте его формирования.
Известно использование микродиатермокоагуляции, проводимой в определенном режиме (сила тока в 4,0-6,0 мА) при герпетических язвах роговицы для «сглаживания» (коагуляции) отвесных краев язвы роговицы и последующего удаления некротических участков роговицы (т.н. струпа) электродом-скарификатором (Каспаров А.А. «Офтальмогерпес» / Медицина, Москва, 1994 г., с.167-169).
При микродиатермопункции рецидивирующих булл роговицы после ФТК на глазах с субкомпенсированной глаукомой мы подобрали такой щадящий режим микродиатермокоагуляции (сила тока 1,0-2,0 мА), который вызывает коагуляцию тканей роговицы, обладает проникающим и бактерицидным эффектом, позволяет достичь быстрого и надежного заживления и одновременно позволяет добиться формирования более нежного рубца роговицы, не вызывающего интенсивного помутнения, сохраняя прозрачность роговицы. Микродиатермопункцию булл проводят с помощью остроконечного игольчатого электрода. Кончик микроэлектрода, разогретый до +80°С, позволяет с легкостью пунктировать роговицу.
IV. Осуществление изобретения:
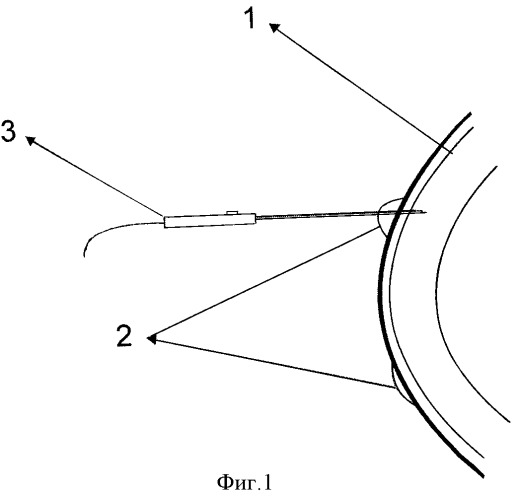
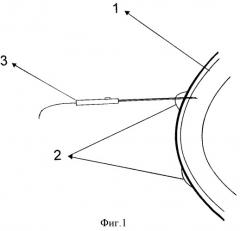
Способ осуществляют следующим образом: после трехкратной инстилляционной анестезии вставляют векорасширитель. Микродиатермопункцию булл проводят в амбулаторных условиях, под контролем щелевой лампы. С помощью остроконечного игольчатого электрода производят прокалывание (пункцию) буллы, включая передний стромальный слой роговицы (фиг.1). После проведения процедуры микродиатермопункции роговицы за нижнее веко закладывают антибактериальную глазную мазь и накладывают заклейку на глаз на период 12 часов для стимуляции эпителизации роговицы. Пациенту назначают капли антисептика либо антибиотика во избежание присоединения вторичной инфекции. Для проведения данной методики мы используем микродиатермокоагулятор ЭХВЧ 20-01 МТУСИ, силу тока 1,0-2,0 мА и остроконечный игольчатый микроэлектрод.
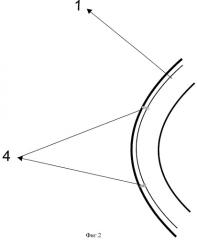
Способ иллюстрируется фигурами 1 и 2, где 1 - роговица, 2 и 3 - буллы роговицы, 4 - игольчатый электрод микродиатермокоагулятора, с помощью которого производят микродиатермопункцию буллы, включая передний стромальный слой роговицы, 5 - сформированный нежный рубец роговицы в месте диатермопункции буллы.
Приводим клинический пример:
Больная Янова Т.Н., 1928 г. рождения (история болезни №12439/05) обратилась с жалобами на сильные боли, светобоязнь и слезотечение левого глаза. Год назад на левом глазу была проведена экстракция катаракты с имплантацией интраокулярной линзы. При осмотре OS - раздражен (смешанная инъекция глазного яблока), светобоязнь и слезотечение, роговица диффузно отечна, множественные буллы роговицы крупного и среднего размера. Диагноз: OS - артифакия, вторичная болящая буллезная кератопатия, субкомпенсированная глаукома. По поводу болящей буллезной кератопатии, на эксимерном лазере ЕС-2000, на OS была проведена эксимерлазерная ФТК. Для нормализации внутриглазного давления (ВГД) назначен 0,5% раствор Арутимола (гипотензивный препарат). В послеоперационном периоде, спустя 1 месяц после ФТК, пациентка отметила периодически возникающее ощущение инородного тела в OS, при осмотре OS - спокоен, полная эпителизация роговицы, на периферии роговицы по меридиану от 5 до 8 часов визуализируются 4 буллы роговицы мелкого и среднего размеров. Произведена микродиатермопункция (МДП) булл роговицы OS с помощью игольчатого электрода, на глаз наложена заклейка с антибактериальной мазью.
Через неделю после МДП рецидивов булл роговицы не наблюдалось. Срок наблюдения после МДП составил 1 месяц. На периферии роговицы, на месте проведенной ранее микродиатермопункции видны точечные нежные помутнения в передних стромальных слоях. Пациентка не пользуется МКЛ. Жалоб на боли и чувство инородного тела нет.
Таким образом, использование микродиатермопункции (с щадящим режимом микродиатермокоагуляции с силой тока в 1,0-2,0 мА) на глазах с вторичной болящей БК и глаукомой позволяет предотвратить последующее возникновение рецидивов булл роговицы.
Способ лечения рецидива болящей буллезной кератопатии, возникшей после фототерапевтической кератостромэктомии у больных с глаукомой, отличающийся тем, что производят прокалывание каждой буллы, включая передний стромальный слой роговицы, с помощью микродиатермокоагулятора при температуре +80°С и силе тока 1,0-2,0 мА.