Способ аутоостеопластики вертлужной впадины при ревизионном эндопротезировании тазобедренного сустава
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к эндопротезированию тазобедренного сустава. На первом этапе формируют костный фрагмент из большого вертела на питающей ножке, соответствующий по размеру величине дефекта вертлужной впадины. Трансплантат перфорируют сверлом и временно фиксируют двумя-тремя швами к своему ложу. На втором этапе, через 3-4 недели после первого этапа, обрабатывают дефект вертлужной впадины, подготовленный аутотрансплантат укладывают во впадину таким образом, чтобы максимально закрыть дефект, и фиксируют к костям таза при помощи 2-3 винтов. Затем впадину подготавливают для установки вертлужного компонента эндопротеза. Способ позволяет подготовить вертлужную впадину к пересадке вертлужного компонента эндопротеза. 3 з.п. ф-лы, 2 ил.
Реферат
Изобретение относится к медицине, а именно к травматологии и ортопедии для лечения больных с нестабильностью эндопротеза тазобедренного сустава при наличии дефекта вертлужной впадины.
Известно, что в настоящее время ежегодно в мире производят до 1500000 операций эндопротезирования крупных суставов. По мере увеличения количества имплантированных эндопротезов возрастает, вследствие различных причин, необходимость их замены, то есть проведения операции ревизионного эндопротезирования. По различным данным потребность выполнения ревизионного эндопротезирования составляет до 10-15% от количества первично установленных эндопротезов. По сути дела, развивается «эпидемия» ревизионного эндопротезирования тазобедренного сустава. Если первичное тотальное замещение тазобедренного сустава стало стандартной операцией, то ревизионная артропластика - это всегда индивидуальное сложное оперативное вмешательство, требующее опыта и особой профессиональной подготовки. Трудности диагностики и предоперационного планирования, работа с рубцовыми, в ряде случаев инфицированными тканями, нарушение нормальной анатомии, массивные опухолевидные гранулемы, обширные дефекты вертлужной впадины и бедренной кости делают каждое подобное вмешательство строго индивидуальным и по-своему уникальным (1, 2, 3).
Для России это особенно актуально, так как на протяжении последних десятилетий имплантировались эндопротезы отечественного производства низкого качества, что часто приводило к быстрому развитию нестабильности эндопротеза со значительными разрушениями костной ткани, а также инфекционным осложнениям (3, 4).
При нестабильности эндопротеза отмечаются различные дефекты костной ткани, как вертлужной впадины, так и бедренной кости (1, 4).
Техника ревизионного эндопротезирования, как правило, отличается от первичного эндопротезирования. Одной из причин этого является значительная потеря костной ткани вокруг первично установленного эндопротеза. При фиксации первичного эндопротеза цементом, перед установкой нового искусственного сустава, остатки цемента в бедренном канале и ацетабулярной впадине должны быть удалены. Удаление первичного протеза, цемента нередко требует использования специального инструментария, дополнительных разрезов, остеотомии или резекции участков кости. Все это сопровождается дополнительной потерей костного вещества. Для фиксации компонентов эндопротеза и закрытия образовавшихся дефектов кости используется забор собственной кости пациента, например из тазовой кости, и установка его взамен разрушенной кости. Но данный метод требует дополнительных разрезов, что повышает травматичность операций, а установленные трансплантаты, лишенные питающих сосудов, могут подвергаться лизису (1, 3, 4).
Поставленную задачу можно также решать путем аллоостеопластики (деминерализованные, декальцинированные, структурные и неструктурные костные аллотрансплантаты). Однако в этом случае не всегда удается добиться функциональной костной перестройки трансплантатов (2, 4).
Существуют и различные искусственные (металлические) конструкции, формирующие вертлужную впадину. Но применение данного метода носит весьма ограниченный характер вследствие отсутствия индивидуальности применяемых конструкций, а также невозможности их использования в случаях обширных костных дефектов.
Задачей настоящего исследования является разработка метода закрытия дефекта стенки вертлужной впадины при помощи аутотрансплантата из большого вертела бедренной кости на питающей ножке для последующего крепления во впадине вертлужного компонента эндопротеза.
Нами предложен способ аутоостеопластики вертлужной впадины при ревизионном эндопротезировании тазобедренного сустава, включающий проведение двух этапов вмешательства. На первом этапе удаляют эндопротез, удаляют рубцы и грануляции в вертлужной впадине, определяют размер дефекта вертлужной впадины, формируют аутотрансплантат - костный фрагмент из большого вертела на питающей ножке, перфорируют сформированный аутотрансплантат сверлом и фиксируют двумя или тремя чрескостными швами к своему ложу, ушивают рану. На втором этапе, через 3-4 недели после первого этапа, проводят обработку дефекта вертлужной впадины, с аутотрансплантата снимают швы, которыми он был фиксирован к своему ложу, мобилизуют аутотрансплантат на питающей ножке, укладывают в вертлужную впадину, закрывая дефект, фиксируют аутотрансплантат к костям таза при помощи 2-3 винтов, далее устанавливают вертлужный компонент эндопротеза.
В случае если при замещении дефекта вертлужной впадины аутотрансплантатом из большого вертела остаются еще дефекты, то их замещают губчатыми аутотрансплантатами, взятыми из гребня подвздошной кости.
Питающую ножку аутотрансплантата из большого вертела формируют на питающей ножке из пучков малой ягодичной мышцы или же из пучков двух мышц: средней и малой ягодичной мышцы.
Заявленный способ осуществляют следующим образом. После удаления эндопротеза, рубцов и патологических грануляций и выявления дефекта дна вертлужной впадины с целью подготовки к пластике с помощью долота и осцилляторной пилы формируется костный фрагмент из большого вертела на питающей ножке, соответствующий по форме и размеру дефекту вертлужной впадины.
Питающая ножка аутотрансплантата в большинстве случаев выкраивается из пучков средней и малой ягодичных мышц. Оптимальным является сформировать питающую ножку из одной мышцы - малой ягодичной - поскольку она лежит в самом глубоком слое и позволяет весьма удобно перенести фрагмент большого вертела в вертлужную впадину без натяжения и перегибов. Однако выделение малой ягодичной мышцы зачастую бывает весьма затруднительно, поэтому обычно для формирования питающей ножки используют пучки двух мышц - малой и средней ягодичных. Соответственно питание осуществляется за счет ветвей первого порядка верхней ягодичной артерии.
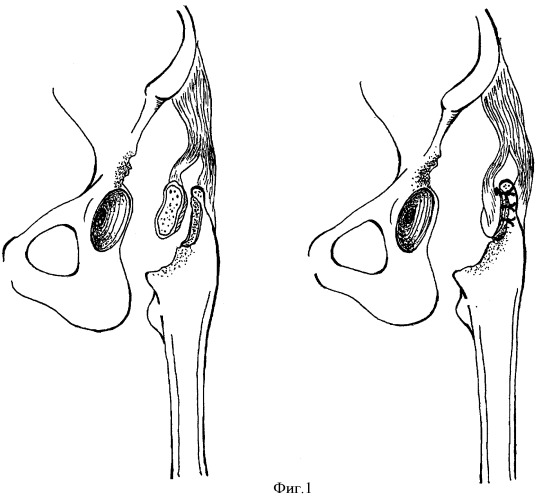
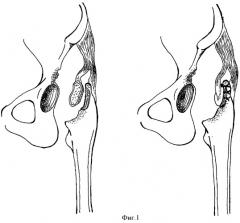
Затем трансплантат перфорируется тонким сверлом и временно фиксируется двумя-тремя швами к своему ложу (фиг.1). Для адаптации регенерата к новым условиям кровоснабжения рана ушивается на 3-4 недели.
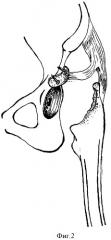
На втором этапе, после обработки дефекта вертлужной впадины, подготовленный аутотрансплантат перемещают на питающей ножке и укладывают во впадину таким образом, чтобы максимально закрыть дефект, и фиксируют аутотрансплантат при помощи 2-3 винтов (фиг.2). Далее впадина обрабатывается для установки вертлужного компонента эндопротеза, причем в некоторых случаях возникает необходимость использования антипротрузионных колец (Мюллера, Ганса, Бурш-Шнайдера и т.д.).
По заявляемому способу прооперированы 4 больных. Сроки наблюдения после операции составили от 1 до 4 лет. У всех пациентов получен хороший результат - отмечена желаемая функциональная перестройка остеотрансплантатов, вертлужные компоненты эндопротезов за все время наблюдений остаются стабильными, отсутствует их дислокация, больные не жалуются на боли, движения в оперированных суставах не ограничены, ходят без помощи костылей и трости.
Клинический пример подтверждает реализацию заявленного способа аутоостеопластики вертлужной впадины при ревизионном эндопротезировании тазобедренного сустава.
Пример. Больная 24 лет в 2000 г. получила тяжелую сочетанную травму: закрытый перелом правой бедренной кости, шейки левой бедренной кости, перелом костей таза с разрывом лонного сочленения, обеих лодыжек правой голени, множественные переломы ребер, по поводу чего в Ростове-на-Дону выполнен остеосинтез переломов металлоконструкциями, в результате чего переломы правого бедра, лодыжек, нижней челюсти, ребер срослись, но развился асептический некроз головки левой бедренной кости, по поводу чего в сентябре 2001 г. удалены металлоконструкции, а 20.03.2002 г. выполнено тотальное эндопротезирование левого тазобедренного сустава бесцементным эндопротезом Споторно (чашка 48; ножка 8; головка малая). В послеоперационном периоде раны зажили первичным натяжением. Больная вела активный образ жизни. Через 4 года появилась боль в левой ягодичной области с иррадиацией по задней поверхности левого бедра и в левую паховую область. Начала принимать НПВС (нимесулид, диклофенак) с временным положительным эффектом. Болевой синдром прогрессировал, 31.05.2006 г. осмотрена травматологом и направлена на госпитализацию в срочном порядке. На рентгенограммах - лизис костной ткани вокруг чашки и ножки эндопротеза. 07.06.2006 г. выполнена операция - удаление эндопротеза, ревизия, санация, дренирование раны. После удаления эндопротеза образовался дефект передневерхней стенки вертлужной впадины. С целью закрытия дефекта был сформирован аутотрансплантат из большого вертела на питающей ножке, фиксированный к своему ложу 3-мя швами. Налажено проточно-аспирационное дренирование, которое проводилось в течение 2-х недель. При гистологическом исследовании удаленных тканей из области стояния эндопротеза - признаков опухолевого и специфического поражения не выявлено. 28.06.2006 г. выполнено ревизионное эндопротезирование левого тазобедренного сустава бесцементным эндопротезом (бесцементная чашка «Споторно» №54; ревизионная ножка Вагнера 14/225, головка S) с аутоостеопластикой вертлужной впадины трансплантатом из большого вертела бедренной кости: подготовленный на предыдущей операции и подшитый к большому вертелу костный трансплантат на питающей ножке мобилизован, фиксирован к передневерхнему краю вертлужной впадины тремя винтами. Оставшиеся дефекты заполнены губчатыми аутотрансплантатами из гребня подвздошной кости. Вертлужная впадина обработана сферическими фрезами №48-54. Установлена бесцементная чашка Споторно №54 и полиэтиленовый вкладыш. Фиксация стабильная. В послеоперационном периоде проводилась антибактериальная (тиенам, метрогил), трансфузионно-инфузионная, антикоагулянтная и антиагрегантная (аспирин, трентал), симптоматическая терапия, магнитотерапия, иммобилизация в кокситной гипсовой повязке в течение 2-х месяцев. После снятия гипсовой повязки проведен курс реабилитационного лечения. На рентгенограммах через 2 года отмечена полная перестройка трансплантата, эндопротез стабилен.
Заявляемый способ позволяет закрыть дефект стенки вертлужной впадины при помощи аутотрансплантата из большого вертела бедренной кости на питающей ножке для обеспечения возможности последующего крепления во впадине вертлужного компонента эндопротеза.
Источники информации
1. Аль-Танани Ахмед Саид Ахмед Мустафа. Эндопротезирование тазобедренного сустава с применением укрепляющих колец при протрузии и травмах вертлужной впадины. Дисс… канд. мед. наук (14.00.22) М., 2002, 178 с.
2. Загородний Н.В. и др. Использование металлических колец, укрепляющих вертлужную впадину во время ее эндопротезирования / Н.В.Загородний, Х.М.Магомедов, А.Л.Логунов и др. // Человек и его здоровье / Международный конгресс. - СПб., 1997. - С.35-36.
3. Магомедов Х.М. Эндопротезирование тазобедренного сустава у больных с протрузией вертлужной впадины. Дисс… канд. мед. наук (14.00.41., 14.00.22) М., 2000. - 163 с.
4. Muller RE., Diirr H.R., Wegener В., Pellengahr C., Refior H.J., V. Jansson. Internal hemipelvectomy and reconstruction with a megaprostesis // International Orthopaedics (SICOT) / (2002) 76-79.
1. Способ аутоостеопластики вертлужной впадины при ревизионном эндопротезировании тазобедренного сустава, отличающийся тем, что на первом этапе удаляют эндопротез, удаляют рубцы и грануляции в вертлужной впадине, определяют размер дефекта вертлужной впадины, формируют аутотрансплантат - костный фрагмент из большого вертела на питающей ножке, перфорируют сформированный аутотрансплантат сверлом и фиксируют двумя или тремя чрескостными швами к своему ложу, ушивают рану, на втором этапе, через 3-4 недели после первого этапа, проводят обработку дефекта вертлужной впадины, с аутотрансплантата снимают швы, которыми он был фиксирован к своему ложу, мобилизуют аутотрансплантат на питающей ножке, укладывают в вертлужную впадину, закрывая дефект, фиксируют аутотрансплантат к костям таза при помощи 2-3 винтов, далее устанавливают вертлужный компонент эндопротеза.
2. Способ по п.1, отличающийся тем, что при замещении дефекта вертлужной впадины аутотрансплантатом из большого вертела остающиеся после этого дефекты замещают губчатыми аутотрансплантатами, взятыми из гребня подвздошной кости.
3. Способ по п.1, отличающийся тем, что аутотрансплантат из большого вертела берут на ножке из пучков малой ягодичной мышцы.
4. Способ по п.1, отличающийся тем, что аутотрансплантат из большого вертела берут на ножке из пучков средней и малой ягодичной мышцы.