Способ панкреатодуоденальной резекции при местнораспространенном раке периампулярной области с обширной опухолевой инвазией магистральных вен мезентерико-портальной системы и наличием двух основных стволов верхней брыжеечной вены
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к хирургии, может быть использовано для хирургического лечения местнораспространенного рака периампулярной области с обширной опухолевой инвазией вен мезентерико-портальной системы. Выполняют циркулярную резекцию единым блоком с панкреатодуоденальным комплексом основных стволов верхней брыжеечной вены с последующей их пластикой и реконструкцией пищеварительного тракта. При этом восстановление мезентерико-портального венозного кровотока осуществляют путем последовательного формирования анастомозов «конец в конец» между стволами верхней брыжеечной вены и синтетическими кондуитами из политетрафторэтилена с наружным армированием. Далее формируют единое соустье кондуитов путем их бокового анастомозирования. Накладывают анастомоз между кондуитами и конфлюэнсом воротной вены. Способ позволяет выполнить адекватную универсальную реконструкцию вен мезентерико-портальной системы после их обширной резекции при наличии двух основных стволов верхней брыжеечной вены; обеспечивает близкий к физиологичному портальный кровоток за счет сохранения кровотока по селезеночной вене и исключает развитие ишемии печеночной паренхимы, печеночноклеточной недостаточности, тромбоза вен зоны операции. 2 ил.
Реферат
Изобретение относится к медицине, а именно к хирургии, и может быть использовано для хирургического лечения местнораспространенного рака периампулярной области с обширной опухолевой инвазией вен мезентерико-портальной системы.
Злокачественные образования периампулярной области в связи с высокой частотой местного распространения опухоли характеризуются весьма низкой резектабельностью - порядка 16-20%. Это в значительной степени обусловлено сравнительно поздним появлением симптомов, скудным проявлением со стороны лабораторных показателей и трудностью диагностической интерпретации начальных изменений в головке поджелудочной железы. При этом, несмотря на совершенствование современных диагностических методов визуализации очаговых образований, иммунологического и генетического методов скрининга, частота местнораспространенного рака этой локализации достигает 47,6%.
Радикальные операции при местнораспространенном раке периампулярной области с инвазией магистральных вен мезентерико-портальной системы выполняют крайне редко и лишь в единичных клиниках. Ограничения в операции во многом обусловлены отсутствием эффективных технологий резекции и реконструкции магистральных вен с учетом высокой вариабельности их опухолевого поражения. Эти обстоятельства в значительной мере обусловливают актуальность разработки хирургических технологий расширенной панкреатодуоденальной резекции при местнораспространенном периампулярном раке с обширной опухолевой инвазией магистральных вен мезентерико-портальной системы.
Известен способ реконструкции воротной вены после ее резекции в случае ее опухолевой инвазии при выполнении панкреатодуоденальной резекции (Ю.А.Нестеренко, А.В.Приказчиков. Современные тенденции хирургического лечения больных раком поджелудочной железы // Анналы хирургической гепатологии. - Т.4. - №2. - 1999. - С.13-22), который осуществляется следующим образом: при опухолевой инвазии воротной вены на уровне впадения в нее селезеночной и верхней брыжеечной вен производится перевязка селезеночной вены (без спленэктомии) в сочетании с проксимальной и дистальной резекцией пораженного сегмента воротной вены, причем реконструкция осуществляется путем наложения анастомоза "конец в конец" с оставшимся сегментом воротной вены после адекватной мобилизации брыжейки ободочной кишки.
Недостатки:
а) способ не позволяет выполнить реконструкцию магистральных вен мезентерико-портальной системы при их обширной резекции;
б) предполагаемая способом перевязка селезеночной вены приводит к сокращению портального кровотока как минимум на 50%, что может привести к ишемии печеночной паренхимы и развитию печеночноклеточной недостаточности;
в) перевязка селезеночной вены приводит к снижению линейной и объемной скорости кровотока в портальной системе, что существенно увеличивает риск тромбоза венозных анастомозов;
г) способ неприменим при наличии двух основных стволов верхней брыжеечной вены и их одновременной опухолевой инвазии.
В качестве ближайшего аналога взят способ панкреатодуоденальной резекции с циркулярной резекцией сегмента верхней брыжеечной вены (А.А.Шалимов с соавт. Хирургия, №9, 1977. - С.97-100). Способ осуществляется следующим образом: выполняется панкреатодуоденальная резекция с циркулярной резекцией сегментов двух основных стволов верхней брыжеечной вены единым блоком, реконструкция осуществляется путем наложения двух сосудистых анастомозов, причем первым формируется анастомоз между проксимальным отрезком основного ствола вены и одной из дистальных ее ветвей конец в конец, затем выполняется второй сосудистый анастомоз "конец в бок - конец" второй дистальной ветви верхней брыжеечной вены в бок селезеночной вены.
Недостатки:
а) способ не позволяет выполнить реконструкцию магистральных вен мезентерико-портальной системы при обширной резекции устья воротной вены и двух основных стволов верхней брыжеечной вены при распространении опухоли на корень брыжейки тонкой кишки;
б) способ не позволяет устранить риск перегиба кондуита в брыжейке тонкой кишки после обширной резекции верхней брыжеечной вены.
Задачи:
1. Обеспечить адекватную универсальную реконструкцию вен мезентерико-портальной системы после их обширной резекции при наличии двух основных стволов верхней брыжеечной вены.
2. Сохранить кровоток по селезеночной вене для обеспечения близкого к физиологичному портального кровотока.
3. Улучшить ближайшие и отдаленные результаты операции.
Для решения поставленных задач после циркулярной резекции единым блоком с панкреатодуоденальным комплексом основных стволов верхней брыжеечной вены выполняют реконструкцию мезентерико-портального кровотока путем последовательного формирования анастомозов «конец в конец» между стволами верхней брыжеечной вены и синтетическими кондуитами из политетрафторэтилена с наружным армированием, с последующим формированием единого соустья кондуитов путем их бокового анастомозирования и наложением анастомоза между кондуитами и культей воротной вены.
По отношению к ближайшему аналогу заявляемый способ имеет следующий технический результат. Применение синтетических кондуитов из политетрафторэтилена с наружным армированием позволяет выполнить адекватную универсальную реконструкцию вен мезентерико-портальной системы после их обширной резекции при наличии двух основных стволов верхней брыжеечной вены, а обязательное сохранение кровотока по селезеночной вене обеспечивает близкий к физиологичному портальный кровоток и исключает развитие ишемии печеночной паренхимы, печеночноклеточной недостаточности, тромбоза вен зоны операции.
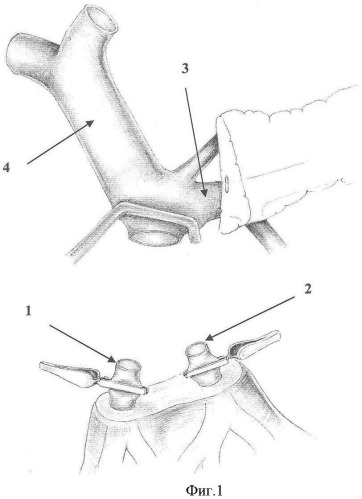
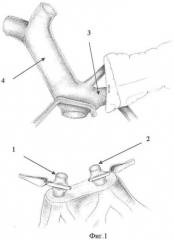
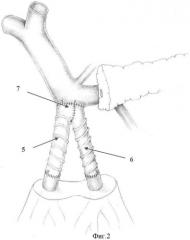
Способ поясняется фиг.1 и 2 (конфлюэнс воротной вены), где фиг.1, п.1 - правая верхняя брыжеечная вена; п.2 - левая верхняя брыжеечная вена; п.3 - селезеночная вена; п.4 - воротная вена; фиг.2, п.5 - протез правой верхней брыжеечной вены; п.6 - протез левой верхней брыжеечной вены; п.7 - анастомоз между протезами брыжеечных вен и воротной веной.
Способ осуществляют следующим образом. Выполняют расширенную тотальную срединную лапаротомию с аппаратной коррекцией доступа. В процессе мобилизации панкреатодуоденального комплекса производят интраоперационное исследование, в ходе которого уточняют размеры и локализацию опухоли, наличие и протяженность опухолевой инвазии магистральных вен мезентерико-портальной системы и их индивидуальные анатомические особенности. После этого, при наличии обширной опухолевой инвазии конечных отделов двух основных стволов верхней брыжеечной вены выполняют резекцию единым блоком с панкреатодуоденальным комплексом основных стволов верхней брыжеечной вены в условиях их полного пережатия - пп.1, 2, при этом сплено-портальный кровоток сохраняют - пп.3, 4. Во избежание перегиба венозного кондуита реконструкцию магистральных вен мезентерико-портальной системы осуществляют последовательным формированием концевых анастомозов между стволами верхней брыжеечной вены и синтетическими кондуитами из политетрафторэтилена с наружным армированием - пп.5, 6 традиционным непрерывным швом монофиламентной нерассасывающейся нитью на атравматичных иглах. Далее формируют единое соустье кондуитов путем их бокового анастомозирования, затем накладывают анастомоз между кондуитами и культей воротной вены - п.7. После этого выполняют реконструкцию пищеварительного тракта по одному из известных способов с формированием панкреато-энтероанастомоза, гастроэнтероанастомоза и холедохо-энтероанастомоза.
Заявляемый способ хирургического лечения местнораспространенного периампулярного рака поджелудочной железы с обширной опухолевой инвазией магистральных вен мезентерико-портальной системы апробирован на 11 больных. При этом всем больным выполнена расширенная пилоросохраняющая панкреатодуоденальная резекция. Госпитальной летальности не было. Осложненное течение раннего послеоперационного периода наблюдалось в 18,2% случаев, причем тромботических осложнений со стороны вен мезентерико-портальной системы не наблюдалось.
Возможность практического применения заявляемого способа иллюстрируется примером его выполнения в клинической практике.
Пример 1. Больной П., 54 года, поступил в клинику с диагнозом: местнораспространенный рак головки поджелудочной железы с инвазией верхней брыжеечной вены. По данным инструментального обследования данных за наличие отдаленных метастазов не получено. Выполнена операция: расширенная пилоросохраняющая панкреатодуоденальная резекция, резекция двух основных стволов верхней брыжеечной вены единым блоком с опухолью, лимфаденэктомия. Осуществлена реконструкция магистральных вен мезентерико-портальной системы с использованием синтетических кондуитов из политетрафторэтилена с наружным армированием путем последовательного формирования анастомозов «конец в конец» между стволами верхней брыжеечной вены и кондуитами, с последующим формированием единого соустья кондуитов путем их бокового анастомозирования и наложением анастомоза между кондуитами и культей воротной вены. Реконструкция желудочно-кишечного тракта осуществлена формированием конце-петлевого панкреато-энтероанастомоза, гастроэнтероанастомоза, холедохо-энтероанастомоза и энтероэнтероанастомоза «конец- в -бок» на одной петле. Послеоперационный период протекал без осложнений. Больной выписан из клиники в относительно удовлетворительном состоянии на 14-е сутки после операции. После операции больной неоднократно обследован. Через 2 года после операции состояние удовлетворительное, данных за рецидив заболевания не выявлено. Проходимость вен мезентерико-портальной системы удовлетворительная.
Таким образом, применение заявляемого способа позволяет выполнить радикальную операцию у больных с местнораспространенным периампулярным раком поджелудочной железы с обширной инвазией магистральных вен мезентерико-портальной системы и наличием двух основных стволов верхней брыжеечной вены, осуществить адекватную и наиболее физиологичную реконструкцию резецированных сосудов.
Социально-экономическое значение. Разработанный способ позволяет значительно повысить операбельность и отдаленную выживаемость больных местнораспространенным периампулярным раком, улучшить непосредственные и отдаленные результаты радикального хирургического лечения периампулярных опухолей с обширной инвазией магистральных вен мезентерико-портальной системы.
Способ панкреатодуоденальной резекции при местнораспространенном раке периампулярной области с обширной опухолевой инвазией магистральных вен мезентерико-портальной системы и наличием двух основных стволов верхней брыжеечной вены, включающий циркулярную резекцию единым блоком с панкреатодуоденальным комплексом основных стволов верхней брыжеечной вены с последующей их пластикой и реконструкцией пищеварительного тракта, отличающийся тем, что восстановление мезентерико-портального венозного кровотока осуществляют путем последовательного формирования анастомозов «конец в конец» между стволами верхней брыжеечной вены и синтетическими кондуитами из политетрафторэтилена с наружным армированием, с последующим формированием единого соустья кондуитов путем их бокового анастомозирования и наложением анастомоза между кондуитами и конфлюэнсом воротной вены.