Способ хирургического лечения рака гортани
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к области хирургического лечения злокачественных опухолей головы и шеи, и может найти применение при лечении рака гортани посредством эндопротезирования ее каркаса. При этом в качестве эндопротеза используют имплантат из проницаемо-пористого никелида титана в виде пластины, изогнутой по форме замещаемого участка щитовидного хряща, с размерами, превышающими размеры образованного при резекции зияющего дефекта, для установки и ретенционной фиксации на краях этого дефекта. Установку имплантата производят поверх отсепарованной и сохраненной на ножке наружной надхрящницы щитовидного хряща, уложенной в качестве внутреннего слоя всего комплекса, замещающего дефект. Поверх наружной надхрящницы располагают пластинчатый имплантат. Использование данного изобретения позволяет сократить сроки заживления и повысить состоятельность операции. 2 ил.
Реферат
Изобретение относится к медицине, конкретно к области хирургического лечения злокачественных опухолей головы и шеи, и может применяться для органосохранных операций с эндопротезированием.
Гортань - сложнообразованный орган, сочетающий функции коммутатора пищевого и дыхательного трактов, совершенного речевого и самого благозвучного в мире музыкального аппарата. Ее нормальное функционирование обеспечивает, таким образом, главные физиологические процессы организма и социальную интегрированность человека. Эти обстоятельства предписывают особую деликатность действий хирурга и наличие соответствующих технических средств при оперативном вмешательстве на гортани. Созданию настоящего способа предшествует длительная история развития данного раздела хирургии.
При восстановлении просвета гортани после хирургического лечения по поводу злокачественных новообразований, когда приходится удалять в том числе большие объемы щитовидного хряща, возникает задача адекватного замещения этого прочностного элемента.
Известен ряд органосохраняющих способов лечения рака гортани, включающих гортанно-трахеальное протезирование. В качестве технического средства используют Т-образную трубку (с вариацией ее конструкции) из резины, пластмассы или биологической ткани [Быстренин В.А., Белый О.Н. К вопросу о гортанно-трахеальных протезах. Вестник отоларингологии. 1981, №3, с.81-84]. Примитивная простота протеза, низкая биосовместимость используемых материалов трансформируются в недостатки способа с точки зрения хирурга и пациента: неудобство установки и пользования, значительный дискомфорт больного, учитывая рефлексогенность дыхательных путей, резко реагирующих на инородное тело.
Более совершенным является способ хирургического лечения местно-распространенного рака гортани [Ольшанский В.О., Битюцкий П.Г., Дарьялова С.Л. Современное состояние лечения рака гортани. Вопросы онкологии, т.XXXIII, 1989 г., с.41-47]. При его осуществлении производят переднебоковую резекцию путем рассечения щитовидного хряща и удаления его пораженного участка вместе с остальным объемом опухоли гортани. Удаленный фрагмент хряща замещают полимерным имплантатом путем шовной фиксации и глухого ушивания операционной раны. Достоинствами способа являются обеспечение сохранения каркаса гортани, повышенная состоятельность реабилитации дыхательной и акустической функций. Недостатки связаны с низкой биосовместимостью материала имплантата: воспалительные реакции с образованием некрозов, пролежней, отторжения имплантата, травматизм фиксации, необходимость удаления имплантата с сопутствующими дополнительной травматизацией и развитием рубцового стеноза в отдаленный период. Полимерный материал слаборентгеноконтрастен.
Более благоприятную известность имеет способ хирургического лечения рака гортани, включающий использование в качестве протеза фрагмента щитовидного хряща пластинчатого имплантата из проницаемо-пористого никелида титана [патент РФ №2160564]. При осуществлении данного способа производят переднебоковой доступ к щитовидному хрящу и рассечение его на участке внешней окраины проекции опухоли. Наружную надхрящницу щитовидного хряща отсепаровывают и отводят на ножке до противоположного участка внешней окраины проекции опухоли. Производят резекцию опухоли гортани вместе с прилежащим к ней фрагментом щитовидного хряща. Зияющий дефект гортани закрывают пластинчатым имплантатом из проницаемо-пористого никелида титана, выполненным по размерам и форме замещаемого участка щитовидного хряща. Отведенный на ножке отсепарованный фрагмент наружной надхрящницы расправляют и свободно, без натяжения, укладывают поверх пластинчатого имплантата, осуществляя тем самым его укрытие и первичную фиксацию. Операционную рану наглухо ушивают. Со временем пластинчатый имплантат заполняется генерирующимися в его порах клетками функциональной ткани (эпителия), интегрируется с окружающими тканями и остается на пожизненное функционирование в качестве каркаса, удерживающего просвет гортани. Указанный способ для известного уровня техники высокосостоятелен и эффективен при лечении резектабельных стадий опухолей гортани.
Процесс интеграции имплантата растянут во времени и предопределяет отдаленность заживления, сопровождаемого канюленошением. Длительный срок дискомфорта больного является существенным недостатком способа.
Длительное время открытая для внутренней среды гортани поверхность имплантата является сорбентом бактериальной воспалительной флоры и потенциальным источником постоперационных осложнений, снижает состоятельность операции.
Технический результат предлагаемого способа - сокращение сроков заживления, повышение эффективности операции.
Указанный технический результат достигается тем, что в способе хирургического лечения рака гортани, включающем осуществление доступа и рассечение щитовидного хряща на участке внешней окраины проекции опухоли на его поверхность, отсепаровывание верхней надхрящницы щитовидного хряща и отведение ее на ножке до противоположного участка внешней окраины проекции опухоли на поверхности щитовидного хряща, удаление опухоли гортани вместе с прилежащим фрагментом щитовидного хряща, замещение дефекта пластинчатым имплантатом из проницаемо-пористого никелида титана, выполненным по форме замещаемого участка щитовидного хряща, с поперечными размерами, превышающими на 15-20% соответствующие размеры замещаемого участка щитовидного хряща, и отведенной на ножке верхней надхрящницей, укрывание и ушивание раны. Указанное замещение образованного дефекта гортани начинают укрыванием его отведенной на ножке верхней надхрящницей, поверх которой располагают пластинчатый имплантат.
Новизна предлагаемого способа проведения операции, таким образом, состоит в ином, по сравнению с прототипом, расположении объектов, замещающих образованный дефект гортани, а именно надхрящница щитовидного хряща - первый (внутренний) слой, пористый никелидтитановый имплантат - второй, над надхрящницей и в контакте с ней.
Надхрящница щитовидного хряща, соединенная с организмом своим интактным участком (ножкой), является в предложенном решении собственной живой тканью, функционирующей в физиологически измененных условиях (аутотрансплантат). Ее интеграционные свойства выше, чем высокобиосовместимый, но инородный сплав никелида титана. Поэтому репарационные процессы в гортани проходят быстрее, чем в способе-прототипе. Сам имплантат, оказывается, с обеих сторон закрыт тканями организма, защищающими его от депонирования бактериальной флорой и ускоряющими его пропитывание и последующую интеграцию. Указанный прием осуществлен впервые в мировой практике в данной области, что свидетельствует о соответствии предлагаемого решения критерию «изобретательский уровень».
На иллюстрациях представлено:
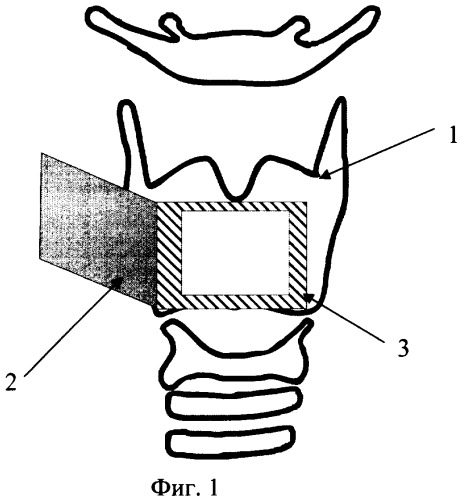
Фиг.1 - фрагмент операции: 1 - щитовидный хрящ, 2 - отсепарованная внешняя надхрящница, 3 - окраины образованного дефекта щитовидного хряща.
Фиг.2 - пластинчатый имплантат из проницаемо-пористого никелида титана, используемый при хирургическом лечении рака гортани.
Достижимость технического результата подтверждена клиническими примерами применения способа при лечении опухолей гортани в клинике опухолей головы и шеи НИИ онкологии ТНЦ СО РАМН.
Пример 1
Больной П., 54 года, история болезни №24566. Диагноз заболевания: рак гортани T3N0M0. По объективным данным исследования регионарные лимфатические узлы не увеличены, контуры гортани не изменены, крепитация хрящей гортани сохранена. Опухоль смешанной формы роста занимает левую голосовую складку, гортанный желудочек, желудочковую складку. Ограничена подвижность левой половины гортани при фонации.
Больному после предварительной лучевой терапии на аппарате «Рокус» в стандартном режиме, проведена хирургическая операция по предлагаемому способу. Для этого проведены трахеостомия, переднебоковая резекция гортани слева и эндопротезирование имплантатом из проницаемо-пористого никелида титана.
После осуществления доступа и выделения щитовидного хряща последний рассечен на участке внешней окраины 3 (фиг.1) проекции опухоли на его поверхность, отступя 5 мм от ее границы. Распатором произведена отсепаровка наружной надхрящницы 2 и отведение ее до противоположной окраины проекции опухоли на поверхность хряща с сохранением его участка - ножки надхрящницы.
По данным предварительной антропометрии и интраоперационному обмеру выкроен и сформован замещающий имплантат из пластинчатого проницаемо-пористого никелида титана толщиной около 1 мм. Пластина имплантата в средней части перегнута под углом около 90°, моделируя выступ гортани (фиг.2). Выполнена резекция опухоли вместе с прилежащим фрагментом щитовидного хряща. Образованный зияющий дефект укрыт отсепарованной внешней надхрящницей. Поверх надхрящницы свободно установлен пластинчатый имплантат с 5 мм наложением его на края дефекта. Для этого отсепарованный лоскут надхрящницы развернут в сторону дефекта, уложен с натяжением на края зияющего дефекта щитовидного хряща и подшит к краю дефекта. Фиксация имплантата осуществлена естественным путем за счет адгезии шероховатостей пористой структуры к мягким тканям. Полость гортани дренирована «перчаточным» дренажем. Зона вмешательства поверх имплантата укрыта наружными мышцами гортани, естественная ригидность которых создает дополнительное фиксирующее усилие. Операция завершена послойным сшиванием мягких тканей наглухо и ушиванием кожного дефекта. Непосредственно после операции просвет гортани обеспечивает дыхательную функцию. Трахеостома, использованная для интубационного наркоза, оставлена на неделю в качестве страховочного средства на случай послеоперационного отека гортани.
Послеоперационный период прошел без осложнений. Послеоперационная рана зажила первичным натяжением.
Эффективность проведенной операции и сроки заживления оценивались по образованию эпителиального слоя на внутренней оперированной поверхности гортани, а также по срокам восстановления дыхательной и голосовой функции гортани. По данным непрямой ларингоскопии, фиброларингоскопии и томографии гортани эпителий гортани восстановился через 2 месяца после операции. В аналогичных операциях по способу-прототипу этот срок составляет 3 месяца. Пропорционально сокращению этого срока снижается инвазивность просвета гортани и риск постоперационных осложнений.
На две недели сокращается срок восстановления дыхательной и голосовой функции, снижая физический дискомфорт и социальную дезадаптацию больного.
Отдаленные результаты операции прослежены до 1 года и 7 месяцев. Установлена сохранность дыхательной и голосовой функции.
Пример 2
Больной Д., 48 лет, история болезни №27342. Диагноз: рак гортани T3N0M0 в состоянии продолжения роста после радикального курса лучевой терапии. Объективно: регионарные лимфатические узлы не увеличены, контуры гортани изменены, крепитация хрящей гортани сохранена. Слизистая гортани гиперемирована, наблюдаются явления постлучевого лимфостаза. Опухоль смешанной формы роста занимает правую голосовую складку, гортанный желудочек, желудочковую складку, распространяется на переднюю комиссуру. Ограничена подвижность правой половины гортани при фонации.
Больному выполнено хирургическое лечение по предлагаемому способу аналогично примеру 1 с вариацией размеров и формы пластинчатого имплантата.
Динамическое амбулаторное наблюдение больного в течение 10 месяцев показало устойчивое положение имплантата, наличие широкого просвета гортани, эпитализацию внутренней поверхности и восстановление функций гортани, сугубо положительное психоэмоциональное состояние пациента.
Указанный технический результат подтвержден приведенными примерами и статистикой серии (57 операций) аналогичных операций, проведенных в отделении опухоли головы и шеи Красноярского краевого онкологического диспансера. Приобретенный и накопленный опыт, положительные результаты операций, техническая готовность способа к передаче в широкое клиническое использование свидетельствуют о соответствии предложения критерию изобретения «промышленная применимость».
Способ хирургического лечения рака гортани, включающий осуществление доступа и рассечение щитовидного хряща на участке внешней окраины проекции опухоли на его поверхности, отсепаровывание внешней надхрящницы щитовидного хряща и отведение ее на ножке до противоположного участка внешней окраины проекции опухоли на поверхности щитовидного хряща, удаление опухоли гортани вместе с прилежащим фрагментом щитовидного хряща, замещение образованного дефекта щитовидного хряща пластинчатым имплантатом из проницаемо-пористого никелида титана, выполненным по форме замещаемого участка щитовидного хряща, с поперечными размерами, превышающими на 15-20% соответствующие размеры замещаемого участка щитовидного хряща, и отведенной на ножке наружной надхрящницей щитовидного хряща, укрывание и ушивание кожной раны наглухо, отличающийся тем, что замещение образованного дефекта щитовидного хряща начинают укрыванием его отведенной на ножке наружной надхрящницей, поверх которой располагают пластинчатый имплантат.