Способ моделирования протезирующей герниопластики срединных вентральных грыж
Иллюстрации
Показать всеИзобретение относится к экспериментальной хирургии. Способ заключается в предварительном выполнении П-образного разреза отступив по периметру от места предполагаемого продольного разреза передней брюшной стенки. Отделяют кожный лоскут от мышечно-апоневротического слоя. Укладывают эксплантат между мышечно-апоневротическими лоскутами, предварительно удалив с внутренней поверхности верхнего из них эпителиальной выстилки брюшины. Создают дубликатуры апоневроза и фиксируют все слои в точках по краям дубликатуры. Закрывают операционную рану кожным лоскутом, при этом линии швов при закрытии операционной раны располагают за пределами линий швов, выполненных при фиксации эксплантата. Способ позволяет на доклиническом этапе качественно исследовать материал эксплантата и выработать показания и противопоказания к его использованию на человеке. 2 ил.
Реферат
Изобретение относится к экспериментальной хирургии, в частности к экспериментальной хирургии срединных вентральных грыж, и может найти широкое применение для опробирования новых материалов эксплантатов для герниопластики.
Высокая частота рецидивов (10-40%) после пластики срединных вентральных грыж местными тканями побудила к широкому использованию эксплантатов.
Общеизвестно, что материал каждого нового сетчатого эндопротеза проходит токсикологические, санитарно-химические и клинические испытания.
Клинические испытания новый материал сетчатого эндопротеза проходит в медицинских учреждениях при операциях на брюшной полости с целью закрытия дефектов мягких тканей, в частности при вентральных грыжах передней брюшной стенки.
Эффективность имплантации и, как следствие, показания к использованию нового сетчатого эндопротеза, оценивают по следующим показателям: отсутствие болевого синдрома, ранняя активизация больных, количество раневого отделяемого и сроки удаления аспирационной системы, послеоперационные осложнения, продолжительность послеоперационных койко-дней.
Таким образом, на сегодняшний день, выявление недостатков нового материала сетчатого эндопротеза происходит только при клинических испытаниях и непосредственно на человеке, что не всегда гуманно по отношению к больным, на которых данный материал испытывается. Не гуманно, потому что противопоказаниями к применению нового материала является выявление таких его недостатков, как: инфильтрация и нагноение тканей в зоне операции, лигатурные свищи, стойкий болевой синдром, ощущение инородного тела в зоне имплантации.
Поэтому авторы заявляемого изобретения поставили перед собой задачу разработать способ моделирования протезирующей герниопластики срединных вентральных грыж, позволяющий перед проведением клинических испытаний нового материала сетчатого эндопротеза провести его испытания на биологических объектах. Разработанный способ позволяет на стадии доклинических испытаний, не на человеке, уже выявить противопоказания к применению в клинической практике нового материала сетчатого эндопротеза для герниопластики срединных вентральных грыж.
По мнению авторов заявляемого изобретения, на сегодняшний день для выработки показаний или противопоказаний к использованию нового материала сетчатого эндопротеза в хирургии человека, можно использовать в эксперименте на биологических объектах различные методики проведения протезирующей герниопластики срединных вентральных грыж, в частности, ранее уже использовавшихся на человеке.
Так можно использовать способ герниопластики срединных вентральных грыж, предложенный Демидовым Д.Г., заключающийся в рассечении апоневроза вокруг предполагаемого места расположения грыжевого дефекта круговым разрезом, отслаивании через разрез от прямых мышц задних стенок их влагалищ, рассечении рядом со срединной линией живота, где, как правило, происходит срастание обеих стенок, задней стенки влагалища, проведении отслойки выше и ниже места предполагаемого места расположения грыжевого дефекта, формировании карманов в предбрюшинном пространстве выше и ниже предполагаемого места расположения грыжевого дефекта на расстоянии 3-4 см, размещении боковых краев имплантата между прямыми мышцами и задними стенками влагалища, а верхнего и нижнего краев - в сформированных карманах в предбрюшинном пространстве и фиксацию имплантата одновременно с ушиванием разреза апоневроза (см. патент RU №2261051, М. кл. А61В 17/00, опубл. 27.09.2005 г.).
Однако, в связи с тем, что место оперативного вмешательства и толщина слоев предбрюшинного пространства биологического объекта, в частности мышей (крыс), на которых имеется возможность изучать целесообразность применения того или иного материала нового имплантата, слишком малы, использование известной методики полностью исключено.
Возможно использование для этих целей известного способа протезирующей герниопластики при вентральных грыжах, выбранного в качестве ближайшего аналога, включающего продольное рассечение передних стенок влагалищ прямых мышц живота и пластику, которую производят местными тканями путем создания дубликатуры апоневроза после продольного рассечения передних стенок влагалищ прямых мышц живота с последующей фиксацией эксплантата к апоневрозу по наружным краям разрезов и по линии срединного шва (см. заявку RU №2004109478, М. кл. А61В 17/00, опубл. 27.09.2005 г.).
Однако размещение сетки над апоневрозом наименее рационально, поскольку сетка, не интегрированная в слои передней брюшной стенки, может отслоится от апоневроза и не выполнить своей укрепляющей брюшную стенку функции. Широкое соприкосновение эксплантата с подкожно-жировой клетчаткой повышает риск развития гнойно-воспалительного процесса в ране и инфицирования сетки, что приведет к искажению результатов проведенных исследований.
Таким образом, техническим результатом, на решение которого направлено заявляемое изобретение, является создание способа моделирования протезирующей герниопластики срединных вентральных грыж, позволяющего на доклиническом этапе качественно исследовать материал сетчатого эндопротеза и выработать показания и противопоказания к его использованию на человеке.
Указанный технический результат достигается тем, что в известном способе моделирования протезирующей герниопластики срединных вентральных грыж, заключающемся в продольном рассечении мышечно-апоневротического слоя передней брюшной стенки, пластике местными тканями путем создания дубликатуры апоневроза с применением эксплантата, фиксации его к апоневрозу по наружным краям разрезов и последующем закрытии операционной раны, согласно изобретению, дополнительно перед продольным рассечением мышечно-апоневротического слоя передней брюшной стенки, отступив по периметру от данного разреза, выполняют П-образный разрез кожи с основанием к голове биологического объекта, с последующим отделением кожного лоскута от мышечно-апоневротического слоя, эксплантат укладывают между мышечно-апоневротическими лоскутами, предварительно удалив с внутренней поверхности наружного мышечно-апоневротического лоскута эпителиальную выстилку брюшины, фиксацию эксплантата осуществляют сначала после укладывания его на наружную поверхность внутреннего мышечно-апоневротического лоскута, а затем после укладки на него наружного мышечно-апоневротического слоя, закрытие операционной раны осуществляют путем укладывания на место П-образного лоскута, при этом линии швов при закрытии операционной раны располагают за пределами линии швов, выполненных при фиксации эксплантата.
Дополнительное осуществление перед продольным рассечением мышечно-апоневротического слоя передней брюшной стенки П-образного разреза кожи, последующее его отделение от мышечно-апоневротического слоя, позволяет добиться высокого качества полученных исследований материала сетчатого эндопротеза. Это обеспечивается за счет удобства доступа к тканям брюшной стенки биологического объекта, что способствует значительному повышению качества выполнения процесса моделирования протезирующей герниопластики передней брюшной стенки и тем самым позволяет получить достоверные показания или противопоказания к использованию исследуемого материала эксплантата в хирургии человека.
Укладывание эксплантата между мышечно-апоневротическими лоскутами, с предварительным удалением с внутренней стороны поверхности наружного мышечно-апоневротического лоскута эпителиальной выстилки брюшины еще в большей степени позволяет повысить качество исследования материала эксплантата.
Это обеспечивается за счет исключения контакта исследуемого материала эксплантата с подкожно-жировой клетчаткой и эпителиальной выстилкой брюшины, способного вызвать гнойно-воспалительный процесс в ране и инфицирование эксплантата и негативно повлиять на результат исследования.
Осуществление фиксации сначала после укладывания эксплантата на наружную поверхность внутреннего мышечно-апоневротического лоскута, а затем после укладки на эксплантат наружного мышечно-апоневротического слоя, еще в большей степени позволяет повысить качество исследований материала эксплантата.
Это обеспечивается за счет повышения надежности фиксации эксплантата, поскольку исключается вероятность его смещения относительно слоев, между которыми он уложен, и тем самым исключаются последствия этого смещения - возникновение контакта материала эксплантата с подкожно-жировой клетчаткой и органами брюшной полости и связанные с этим гнойно-воспалительные процессы в ране и инфицирование материала эксплантата, приводящие к искажению результатов исследования.
Помимо этого именно такая последовательность выполнения фиксации эксплантата упрощает технику операции.
Последующее закрытие операционной раны путем укладывания на место П-образного кожного лоскута с расположением линии швов, выполненных при закрытии раны, за переделами линии швов, выполненных при фиксации кожного лоскута, еще в большей степени позволяет повысить качество исследования материала эксплантата.
Это обеспечивается также за счет исключения контакта материала эксплантата с подкожно-жировой клетчаткой и, как следствие, полного исключения вероятности возникновения гнойно-воспалительного процесса в ране и инфицирования материала эксплантата. Этот же результат достигается и при разнесении линий швов.
Таким образом, при использовании заявляемого способа моделирования протезирующей герниопластики обеспечивается получение достоверных результатов исследований, поскольку полностью исключается возможность искажения этих результатов из-за возможности возникновения гнойно-воспалительных процессов, не вызванных материалом эксплантата.
При этом заявляемый способ позволяет наиболее близко смоделировать предбрюшинные и межапоневротические методы имплантации эндопротезов, что приближает условия эксперимента к клинической практике.
Заявляемый способ поясняется чертежами.
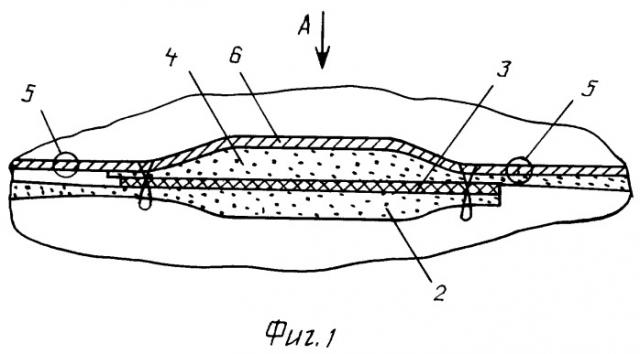
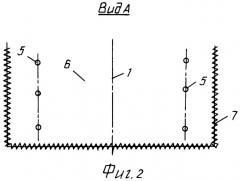
На фиг.1 изображена принципиальная схема (разрез) выполненной герниопластики; на фиг.2 - вид фиг.1 сверху.
Заявляемый способ осуществляется следующим образом. Под внутрибрюшинным наркозом биологическому объекту выполняют П-образный разрез на передней брюшной стенке с основанием к голове биологического объекта. П-образный разрез выполняется отступив по периметру от будущего продольного разреза. Кожный лоскут отделяют от мышечно-апоневротического слоя. Отделенный кожный лоскут откидывают к голове биологического объекта.
Затем выполняют продольный разрез 1 (показано условное место выполнения продольного разреза) мышечно-апоневротического слоя и брюшины до вскрытия оставшихся слоев брюшной стенки с вскрытием брюшной полости. Далее на один из мышечно-апоневротических лоскутов 2, например левый от оперирующего хирурга, укладывают эксплантат 3 и они оба заводятся под правый мышечно-апоневротический лоскут 4, после чего выполняют первую фиксацию эксплантата и мышечно-апоневротических лоскутов между собой тремя узловыми швами 5. При этом линию фиксации мышечно-апоневротических лоскутов 2 и 4 и расположенного между ними эксплантата 3 выполняют по линии разреза нижнего мышечно-апоневротического слоя 2, подведенного под верхний мышечно-апоневротический лоскут 4. Далее с верхнего мышечно-апоневротического лоскута 4 с его внутренней поверхности удаляют эпителиальную выстилку брюшины. После чего этот верхний мышечно-апоневротический лоскут 4 укладывают на эксплантат 3, и далее все три слоя фиксируются между собой также тремя узловыми швами 5 теперь уже по линии разреза верхнего мышечно-апоневротического лоскута 4. Затем на место укладывают П-образный кожный лоскут 6 и ушивают непрерывным швом 7 по периметру. При этом линии швов (7), выполняемых при закрытии операционной раны (по периметру кожного лоскута), располагают за пределами линии швов (5), наложенных при фиксации эксплантата 3 с мышечно-апоневротическими лоскутами 2, 4.
Заявленный способ подтвержден примерами конкретного выполнения.
Пример №1. Биологический объект - крыса. Вес - 180 грамм.
Отступив от места будущего выполнения продольного разреза, выполнили П-образный разрез кожи с основанием к голове биологического объекта. Кожный лоскут отделили от мышечно-апоневротического слоя и откинули к голове объекта. П-образный разрез выполнили размером 3 см × 3 см. Далее выполнили продольный разрез мышечно-апоневротического слоя и брюшины до вскрытия оставшихся слоев брюшной стенки с вскрытием брюшной полости.
На наружную поверхность левого мышечно-апоневротического лоскута уложили сетчатый эндопротез (эксплантат) (размером примерно 1 см × 1 см), выполненный из материала Monoflilament polypropylene clear mesh sheets REF SPMM-149, фирмы Autosuture (США). Оба слоя (левый (нижний) мышечно-апоневротический лоскут с эксплантатом) подвели под правый мышечно-апоневротический лоскут и осуществили фиксацию всех трех слоев в точках, расположенных по линии разреза нижнего мышечно-апоневротического лоскута. Фиксацию осуществили с помощью 3-х узловых швов.
С нижней поверхности правого мышечно-апоневротического лоскута удалили эпителиальную выстилку брюшины, после чего правый мышечно-апоневротический лоскут уложили на эксплантат и узловыми швами выполнили фиксацию всех трех слоев также в трех точках, по линии разреза правого мышечно-апоневротического слоя. Затем закрыли операционную рану путем укладывания на место П-образного кожного лоскута. Фиксацию кожного лоскута осуществили по его периметру непрерывным швом. Линию шва при фиксации кожного лоскута расположили за пределами линии швов, выполненных при фиксации эксплантата и мышечно-апоневротических слоев.
За все время наблюдения за биологическим объектом недостатков в виде инфицирования и нагноения тканей в зоне операции, лигатурных свищей не выявлено. Выявлена ранняя активность биологического объекта после операции.
Дано заключение о показаниях к использованию данного материала эксплантата к использованию в клинической практике.
Пример №2. Биологический объект - крыса. Вес 200 грамм.
Последовательность выполнения операции по моделированию протезирующей герниопластики вентральных грыж и размеры эксплантата совпадают с данными, приведенными в примере 1.
Материал сетчатого эндопротеза (эксплантата): Линтекс (Россия, Санкт-Петербург).
Наблюдения за биологическим объектом, прооперированным по заявляемой методике, выявили следующие недостатки: наличие выраженного воспалительного процесса в тканях.
Дано заключение о противопоказании к использованию данного материала в клинической практике.
Способ моделирования протезирующей герниопластики срединных вентральных грыж, заключающийся в продольном рассечении мышечно-апоневротического слоя передней брюшной стенки, пластике местными тканями путем создания дубликатуры апоневроза с применением эксплантата, фиксации его к апоневрозу по наружным краям разрезов и последующим закрытием операционной раны, отличающийся тем, что дополнительно перед продольным рассечением мышечно-апоневротического слоя передней брюшной стенки, отступив по периметру от данного разреза, выполняют П-образный разрез кожи с основанием к головке биологического объекта, с последующим отделением кожного лоскута от мышечно-апоневротического слоя, эксплантат укладывают между мышечно-апоневротическими лоскутами, предварительно удалив с внутренней поверхности наружного мышечно-апоневротического лоскута эпителиальную выстилку брюшины, фиксацию эксплантата осуществляют сначала после укладывания его на наружную поверхность внутреннего мышечно-апоневротического лоскута, а затем после укладки на эксплантат наружного мышечно-апоневротического слоя, закрытие операционной раны осуществляют путем укладывания на место П-образного кожного лоскута, при этом линии швов при закрытии операционной раны, располагают за пределами линии швов, выполненных при фиксации эксплантата.