Способ фиксации эндопротеза при выполнении атензионной пластики передней брюшной стенки
Иллюстрации
Показать всеИзобретение относится к области медицины, а именно к хирургии, и может найти применение в оперативном лечении пациентов с грыжами, эвентрациями, опухолями, прорастающими переднюю брюшную стенку, то есть при всех ситуациях, требующих закрытия отверстия в передней брюшной стенке. Способ обеспечивает надежную фиксацию эндопротеза за счет сил взаимного трения последнего и структур передней брюшной стенки. Отсутствие обширной отслойки подкожной клетчатки исключает формирование полостей в ране и образование в них гематом, сером, абсцессов. Фиксация сетчатого эндопротеза по бесшовной методике исключает формирование лигатурных абсцессов, уменьшает количество чужеродного материала в зоне пластики передней брюшной стенки. После вскрытия грыжевого мешка выполняют мобилизацию грыжевых ворот только со стороны брюшной полости в пределах 7 см от краев грыжевого дефекта. Обработку грыжевых ворот со стороны раны проводят без отсепаровки подкожной клетчатки от апоневроза. По периметру эндопротеза выкраивают не менее 6 полосок длиной, соответствующей толщине брюшной стенки и шириной 1 см. Эндопротез помещают в брюшную полость. Далее изогнутый троакар вводят со стороны кожи под мануальным и визуальным контролем через все слои брюшной стенки на расстоянии не менее 5 см от краев грыжевого дефекта. Стилет удаляют, в гильзу троакара вводят петлю и проводят в брюшную полость. Петлей захватывают предварительно выкроенную полоску эндопротеза и осуществляют тракцию полоски через гильзу наружу. Гильзу извлекают, полоску сетки оставляют в толще передней брюшной стенки, путем такого же проведения полосок производят фиксацию эндопротеза по всему периметру. 7 ил.
Реферат
Изобретение относится к области медицины, а именно к хирургии, и может найти широкое применение в оперативном лечении пациентов с грыжами, эвентрациями, опухолями, прорастающими переднюю брюшную стенку, то есть при всех ситуациях, требующих закрытия дефекта в передней брюшной стенке.
Наиболее надежным и современным вариантом закрытия дефекта в передней брюшной стенке является атензионная пластика с имплантацией сетчатого эндопротеза. Пластика синтетическими протезами внедрена повсеместно, однако число местных и системных послеоперационных осложнений достигает 7-10%. Такие результаты нельзя признать удовлетворительными, что побудило нас разработать новый способ фиксации эндопротеза, позволивший бы упростить операционную технику и снизить число осложнений.
Известен способ фиксации эндопротеза трансапоневротическими швами (см. Федоровцев В.А., Сидоров М.А. Первый опыт лапароскопической герниопластики вентральных грыж. Сб. тезисов VIII Съезда РОЭХ. М., 2005).
Известный способ осуществляют следующим образом.
Операцию проводят лапароскопически. Выполняют мобилизацию грыжевых ворот со стороны брюшной полости не менее 5 см от краев грыжевого дефекта. Эндопротез помещают в брюшную полость. Швы накладывают через отдельные разрезы, начиная от апоневроза, при этом вкалывют иглу с нитью снаружи внутрь через апоневроз, мышцы, брюшину и затем проводят ее через эндопротез, после чего направление иглы меняют на противоположное изнутри кнаружи через эндопротез, брюшину, мышцы, апоневроз, после чего нить завязывают узлом над апоневрозом, над узлом ушивают кожу. Указанным образом эндопротез фиксируют по всему периметру.
Однако известный способ обладает следующими недостатками:
1. При способе фиксации эндопротеза трансапоневротическими швами не производят удаления грыжевого мешка, при этом его полость служит местом формирования сером, гематом с их последующим нагноением.
2. Лапароскопическим путем спайки не всегда разделяют адекватно, в ряде случаев производят конверсию в открытые методы герниопластики.
3. Фиксация сетки трансапоневротическими швами создает зоны натяжения, которое трудно дозировать, что ведет в ряде случаев к отрыву лигатур, смещению эндопротеза и рецидиву грыжи.
За прототип предлагаемого изобретения выбран известный способ фиксации эндопротеза при выполнении атензионной пластики передней брюшной стенки, включающий вскрытие грыжевого мешка, размещение эндопротеза в брюшной полости, его фиксацию и ушивание апоневроза (см. Kux M., Myrvold H.E., Simmermacher R.K.J. Langenbeck's Arch Surg (2001) 386, 65-73).
Известный способ осуществляют следующим образом.
Операцию проводят открытым методом. После вскрытия грыжевого мешка, а в ряде случаев и его иссечения, выполняют мобилизацию грыжевых ворот со стороны брюшной полости не менее 5 см от краев грыжевого дефекта и обработку грыжевых ворот со стороны раны с отсепаровкой подкожной клетчатки от апоневроза. Затем эндопротез помещают в брюшную полость. Швы накладывают, начиная от апоневроза, при этом вкалывают иглу с нитью снаружи внутрь через апоневроз, мышцы, брюшину и затем проводят ее через эндопротез, после чего направление иглы меняют на противоположное, изнутри кнаружи через эндопротез, брюшину, мышцы, апоневроз, после чего нить завязывают узлом. Указанным образом эндопротез фиксируют по всему периметру и затем над ним ушивают апоневроз.
Недостатком известного способа является то, что при таком способе фиксации эндопротеза неизбежно образуется обширная отслойка кожи и подкожной клетчатки от апоневроза, что обусловливает альтерацию тканей, выраженную местную воспалительную реакцию. Образовавшаяся полость служит при этом местом формирования сером, гематом с их последующим нагноением.
Задачей предлагаемого изобретения является сокращение послеоперационных осложнений.
Поставленная задача решается тем, что в известном способе фиксации эндопротеза при выполнении атензионной пластики передней брюшной стенки, включающем вскрытие грыжевого мешка, размещение эндопротеза в виде полипропиленовой сетки в брюшной полости, его фиксацию и ушивание апоневроза, после вскрытия грыжевого мешка выполняют мобилизацию грыжевых ворот только со стороны брюшной полости в пределах 7 см от краев грыжевого дефекта, обработку грыжевых ворот со стороны раны и отсепаровку подкожной клетчатки от апоневроза не производят, по периметру эндопротеза выкраивают полоски, длиной, соответствующей толщине брюшной стенки, и шириной 1 см, эндопротез помещают в брюшную полость, далее изогнутый троакар вводят со стороны кожи под мануальным и визуальным контролем через все слои брюшной стенки на расстоянии не менее 5 см от краев грыжевого дефекта, стилет удаляют, в гильзу троакара вводят петлю и проводят в брюшную полость, петлей захватывают предварительно выкроенную полоску эндопротеза и осуществляют тракцию полоски через гильзу наружу, после чего гильза извлекают, оставляя полоску сетки в толще передней брюшной стенки, путем такого же проведения полосок эндопротеза производят фиксацию эндопротеза по всему периметру,
Предлагаемое изобретение поясняется графическими материалами
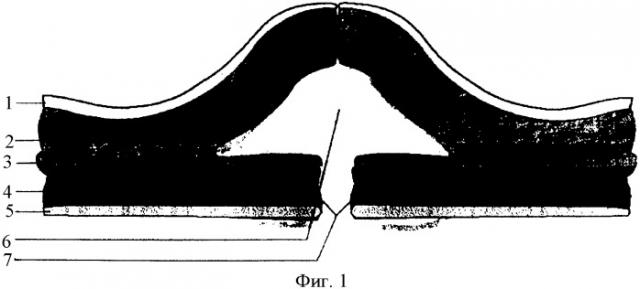
На фиг.1 показан первоначальный вид зоны предстоящей операции.
На фиг.2 представлен внешний вид сетчатого эндопротеза.
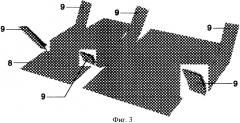
На фиг.3 изображен внешний вид сетчатого эндопротеза после выкраивания по его периферии фиксирующих полосок.
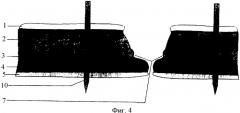
На фиг.4 дана схема проведения троакаров через слои передней брюшной стенки.
На фиг.5 показано проведение петли через гильзу троакара и захват фиксирующей полоски сетчатого эндопротеза на его периферии.
На фиг.6 - расположение фиксирующих полосок в толще тканей передней брюшной стенки после их тракции изнутри наружу и извлечения гильзы троакара.
На фиг.7 изображен финальный этап, когда рана передней брюшной стенки ушита над эндопротезом.
На фиг.1 обозначено:
1 - кожа
2 - подкожная жировая клетчатка
3 - апоневроз
4 - мышцы
5 - брюшина
6 - грыжевой мешок
7 - грыжевые ворота
На фиг.2 обозначено:
8 - эндопротез
На фиг.3 обозначено:
9 - полоски, выкроенные из эндопротеза
На фиг.4 обозначено:
10 - троакар
На фиг.5 обозначено:
11 - петля, проведенная сквозь гильзу троакара;
12 - гильза троакара.
На фиг.6 обозначено:
13 - положение полосок, выкроенных из эндопротеза, в толще тканей брюшной стенки.
Предлагаемый способ выполняют следующим образом.
На фиг.1 показана зона предстоящей операции. Производят разрез кожи 1, подкожной жировой клетчатки 2, апоневроза 3, мышцы 4 и брюшины 5. Вскрывают грыжевой мешок 6. Выполняют мобилизацию грыжевых ворот 7 только со стороны брюшной полости в пределах 7 см от краев грыжевого дефекта. Обработку грыжевых ворот со стороны раны и отсепаровку подкожной клетчатки 2 от апоневроза 3 не производят. В качестве эндопротеза 8 используют полипропиленовую сетку (Фиг.2). По периметру эндопротеза 8 выкраивают полоски 9 (Фиг.3), длина которых соответствует толщине брюшной стенки, ширина полоски составляет 1 см. Эндопротез 8 помещают в брюшную полость. Со стороны кожи 1 (Фиг.4) под мануальным и визуальным контролем, через все слои брюшной стенки вводят троакары 10 на расстоянии не менее 5 см от краев грыжевых ворот 7. Стилеты удаляют. Снаружи в гильзу троакара 12 вводят петлю 11 и проводят внутрь брюшной полости. Петлей 11 (Фиг.5) захватывают предварительно выкроенную полоску 9 эндопротеза 8 и осуществляют тракцию полоски 9 через гильзу наружу, после чего гильзу извлекают, а полоска сетки 9 остается в толще передней брюшной стенки (Фиг.6). Аналогичным образом проводят все выкроенные полоски 9 в толще брюшной стенки, тем самым надежно фиксируя эндопротез по всему периметру силой трения, возникающей между полосками эндопротеза и тканями брюшной стенки. Над протезом ушивают рану (Фиг.7).
Предлагаемое изобретение позволяет при использовании получить следующий положительный эффект.
Для оценки эффективности предложенного способа нами были взяты следующие показатели.
1. Общее состояние больных.
2. Степень выраженности болевого синдрома.
3. Клинические (лейкоцитарная формула, лейкоцитарный индекс интоксикации) и биохимические (глюкоза, мочевина, трансаминазы) анализы крови.
4. Количество и характер экссудата по дренажам раны.
5. Данные УЗИ брюшной полости и ран.
6. Внутрибрюшное давление.
На базе МЛПУ «Городская больница №35» г. Нижнего Новгорода предлагаемый способ применен в оперативном лечении пациентов с грыжами передней брюшной стенки больших размеров. Авторами предлагаемого изобретения проведен сравнительный анализ результатов лечения двух групп больных. В основную группу были включены пациенты, оперированные с применением предлагаемого способа фиксации эндопротеза при выполнении атензионной пластики передней брюшной стенки. Контрольную группу составили пациенты, которым было выполнено грыжесечение по способу-прототипу. Все пациенты получали комплексную терапию согласно стандартам оказания медицинской помощи. Динамика основных показателей послеоперационного периода была изучена нами с применением методов непараметрической статистики и критерия Mann-Whitney. В группах пациентов не было достоверных отличий пола, возраста, показателей клинических и биохимических анализов, размеров грыжевого дефекта. В то же время установлено, что у пациентов основной и контрольной групп течение послеоперационного периода имело ряд существенных отличий.
У пациентов контрольной группы общее состояние оставалось тяжелым дольше (р<0,01), при этом продолжительность пребывания пациентов основной группы в реанимационном отделении была короче. В основной группе состояние пациентов оценивалось как удовлетворительное достоверно раньше, чем в контрольной (р<0,01).
У больных основной группы быстрее восстанавливалась функция желудочно-кишечного тракта. В более ранние сроки наблюдалось появление перистальтики и отсутствие застойного отделяемого по назогастральному зонду (р<0,01). Полное восстановление перистальтики и отхождение газов наблюдалось достоверно раньше, чем в контроле (р<0,01). Это позволяло начать энтеральное питание больных основной группы раньше. У пациентов, оперированных с применением предлагаемого способа, не наблюдалось сером послеоперационной раны, что верифицировано ультразвуковым контролем (р<0,01). Это является подтверждением того, что способ позволяет адаптировать друг к другу все слои брюшной стенки и без наложения швов. Таким образом, отсутствие обширной отслойки подкожной клетчатки исключает формирование полостей в ране и образование в них гематом, сером, абсцессов. Нагноений и гематом в основной группе не было (р<0,01). Фиксация сетчатого эндопротеза по бесшовной методике исключает формирование лигатурных абсцессов. В основной группе был менее выражен болевой синдром, что позволило раньше активизировать больных. Нормализация клинических и биохимических анализов происходила быстрее и полнее. Отмечены также более низкие и близкие к норме показатели внутрибрюшного давления.
В основной группе (11 пациентов) осложнений и летальности не отмечено. При этом все больные, оперированные предлагаемым способом, имели несколько сопутствующих заболеваний и относились к группе высокого риска и в большинстве были старше 60 лет.
Таким образом, предлагаемый способ:
1. обеспечивает надежную фиксацию эндопротеза за счет сил взаимного трения последнего и структур передней брюшной стенки;
2. исключает формирование полости в ране путем отказа от обширной широкой отсепаровки кожи и подкожной клетчатки от апоневроза;
3. снижает травматичность подготовки грыжевых ворот к пластике, исключив широкую отсепаровку кожи и подкожной клетчатки от апоневроза;
4. уменьшает количество чужеродного материала в зоне пластики передней брюшной стенки, применяя бесшовную методику фиксации эндопротеза;
5. отсутствие обширной отслойки подкожной клетчатки исключает формирование полостей в ране и образование в них гематом, сером, абсцессов; фиксация сетчатого эндопротеза по бесшовной методике исключает формирование лигатурных абсцессов.
Пример конкретного исполнения дан в виде выписки из истории болезни. Больная Апыхтина Е.А., 64 л., поступила в МЛПУ "Городская больница №35" 28.10.2007 с невправимой рецидивной вентральной грыжей. В 2004 г. по поводу пупочной грыжи ей была выполнена герниопластика местными тканями по Мейо, возник рецидив. 29.10.2007 произведено грыжесечение с пластикой сеткой по предлагаемому способу. Разрез кожи, подкожной жировой клетчатки, выделение грыжевого мешка. Мобилизация грыжевых ворот только со стороны брюшной полости в пределах 7 см от краев грыжевого дефекта. Обработку грыжевых ворот со стороны раны и отсепаровку подкожной клетчатки от апоневроза не производили. По периметру эндопротеза из полипропиленовой сетки выкроены полоски, длина которых соответствовала толщине брюшной стенки, ширина полоски - 1 см. Эндопротез помещен в брюшную полость. Со стороны кожи под мануальным и визуальным контролем через все слои брюшной стенки введен троакар на расстоянии 5 см от краев грыжевого дефекта. Стилет удален. Снаружи в гильзу троакара введена петля и проведена внутрь брюшной полости. Петлей захвачена полоска эндопротеза и осуществлена тракция полоски через гильзу наружу, после чего гильзу извлечена, а полоска сетки осталась в толще передней брюшной стенки. Аналогичным образом проведены все выкроенные полоски в толщу брюшной стенки, тем самым надежно фиксировав эндопротез по всему периметру. Рана над протезом ушита. Послеоперационный период гладкий. Выписана на амбулаторное лечение на 12 день.
Способ фиксации эндопротеза при выполнении атензионной пластики брюшной стенки по поводу больших вентральных грыж, включающий вскрытие грыжевого мешка, размещение эндопротеза в виде полипропиленовой сетки в брюшной полости, его фиксацию и ушивание апоневроза, отличающийся тем, что после вскрытия грыжевого мешка выполняют мобилизацию грыжевых ворот только со стороны брюшной полости в пределах 7 см от краев грыжевого дефекта, обработку грыжевых ворот со стороны раны проводят без отсепаровки подкожной клетчатки от апоневроза, по периметру эндопротеза выкраивают не менее 6 полосок длиной, соответствующей толщине брюшной стенки и шириной 1 см, эндопротез помещают в брюшную полость, далее изогнутый троакар вводят со стороны кожи под мануальным и визуальным контролем через все слои брюшной стенки на расстоянии не менее 5 см от краев грыжевого дефекта, стилет удаляют, в гильзу троакара вводят петлю и проводят в брюшную полость, петлей захватывают предварительно выкроенную полоску эндопротеза и осуществляют тракцию полоски через гильзу наружу, после чего гильзу извлекают, полоску сетки оставляют в толще передней брюшной стенки, путем такого же проведения полосок производят фиксацию эндопротеза по всему периметру.