Биопластический материал
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к комбустиологии, пластической хирургии, косметологии, и может найти применение в качестве биоматериала для замещения дефектов покровных тканей и стимуляции регенерации. Биопластический материал повышает эффективность заживления ран. В биопластическом материале, включающем основу в виде матрицы, в качестве материала матрицы используют нативную форму гиалуроновой кислоты, имеющей волокнистое строение и формирующей эластичную пластину. Биопластический материал содержит противомикробные вещества. 1 з.п. ф-лы, 1 табл., 7 ил.
Реферат
Изобретение относится к медицине, а именно к комбустиологии, пластической хирургии, косметологии, и может найти применение в качестве биоматериала для замещения дефектов покровных тканей и стимуляции регенерации.
В последнее время на основе полученных новых данных изучения механизмов регенерации тканей и органов с целью восстановления утраченных функций интенсивно развивается тканевая инженерия и регенеративная медицина. Целью данного направления является создание органов и тканей de novo, которое достигается благодаря трансплантации клеток на матрицах-носителях.
Матрица-носитель или матрикс - это синтетический или биологический комплекс, обеспечивающий механическую прочность конструкции, ее пространственную 3-D ориентацию. Основными критериями биологически совместимой матрицы для создания тканеинженерной конструкции должны быть: отсутствие цитотоксичности, поддержание адгезии, фиксации, пролиферации и дифференцировки помещенных на ее поверхность клеток, отсутствие воспалительной реакции на материал и иммунного ответа, достаточная механическая прочность в соответствии с назначением, биорезорбируемость обычными метаболическими путями.
Известна OrCel - matrix, производимая Ortec International Inc (Livesey S., Atkinson Y. Call Т., et al. An acellular dermal transplant processed from human allograft skin retains normal extracellular matrix components and ultrastructural characteristics. // 19th Annual Meeting of American Association of Tissue Banks, San Francisco. - CA. - August 20-24. - 2004). В данном пластическом материале коллагеновые волокна ориентированы в губчатом порядке, в ячейках которых располагаются клеточные элементы. Такая архитектоника в виде "губки" обеспечивает благоприятную окружающую среду для перемещения трансплантированных и собственных клеток реципиента.
Известен Apligraf (Grafskin) - это пластический биоматериал, созданный компанией Organogenesis (США), по структуре аналогичен с OrCel - matrix, но в отличие от него дополнительно содержит матричные белки и цитокины (Tajima K. Regeneration through nerve allografts in cynomologus monkey (Macaca fascicularis). // J. Bone Joint Surgery. - 1991. - P.172).
Однако вышеуказанные материалы малодоступны: требуют особые условия применения и отличаются высокой ценой даже для европейского уровня платежеспособности. Кроме того, в основе этих материалов имеются химически модифицированные элементы, что снижает клиническую эффективность.
Известен пластический материал Integra компании Integra LifeSciencesHoldings Corporation (Kuzuya M., Satake S., Miura H., et al. Inhibition of endothelial cell differentiation on glycosylated reconstituted basement membrane complex. // J Experimental Cell Research. - 2006. - №226. - Р.336-345). Integra состоит из двух слоев: внутренний, прилегающий к ране построен из коллагенового матрикса и покрыт слоем хондроитин-6-сульфата. Можно сказать, внутренний слой является примитивным подобием базальной мембраны, которая также состоит из коллагеновых волокон, покрытых протеогликанами. Внешняя сторона Integra изготовлена из синтетического полисилоксанового полимера.
Наличие в материале коллагена обеспечивает формирование фибриллярных структур (микроволокон, подобных базальной мембране). Коллагеновые фибриллы имеют пространственную 3-D ориентацию. Данная фиброархитектоника является оптимальной для замещения и регенерации подлежащих тканей.
Недостатком пластического материала Integra является наличие в материале коллагена, что приводит к сенсибилизации иммунокомпетентных клеток организма (формирование аллергической настроенности), в результате чего снижается его клиническая эффективность. Коллагеновая матрица не метаболизируется в ране (не рассасывается по мере заживления), что в свою очередь требует перевязок. При обширных ожогах каждая перевязка - это мощный стрессовый фактор, вызывающий болевой синдром и требующий применение аналгетиков.
Техническим результатом заявляемого биопластического материала «Hyamatrix» является повышение эффективности заживления ран.
Указанный технический результат достигается тем, что в биопластическом материале «Hyamatrix», включающем основу в виде матрицы, в качестве материала матрицы используют нативную форму гиалуроновой кислоты, имеющей волокнистое строение и формирующей эластичную пластину, а также тем, что биопластический материал содержит противомикробные вещества.
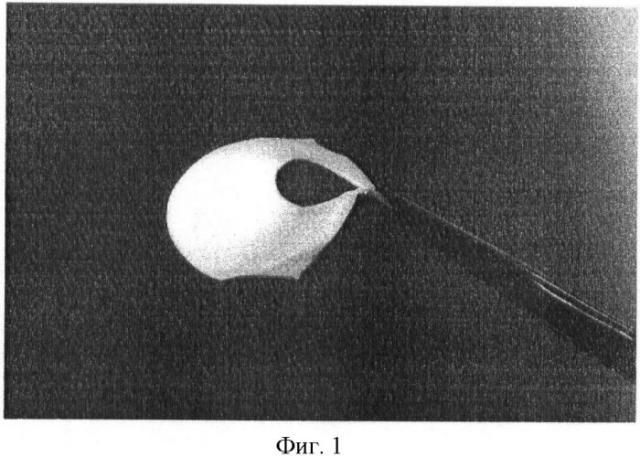
На фиг.1 показан внешний вид биопластического материала «Hyamatrix» и его эластичность, на фиг.2 - структура биопластического материала «Hyamatrix». На фиг.3 показана нативная (естественная) форма гиалуроновой кислоты, которая является вязким гелеобразным веществом и не способна образовывать механически прочную матрицу. На фиг.4 - гистологический срез биоматериала, окраска - по методу Ван Гизона, увеличение - окуляр ×10, объектив ×40. На фиг.5 - гистологический срез биоматериала (по методу Волкова О.В., Елецкий Ю.К., 1982; Левчик Е.Ю., Абоянц Р.К., Истранов Л.П., Кернесюк Н.Л., Климушев В.Н., 2002), окраска - ШИК-реакция с предварительной обработкой срезов амилазой слюны, увеличение - окуляр ×10, объектив ×40.
До настоящего времени полноценную полимеризацию гиалуроновой кислоты удавалось проводить лишь с использованием дополнительного реагента, что приводило к ее химической модификации. Данное обстоятельство является неблагоприятным, так как приводит к сенсибилизации иммунокомпетентных клеток организма.
Для достижения полноценной полимеризации с образованием оптимальной матрицы нами применялся нанотехнологический подход, который позволяет воздействовать на пространственную ориентацию молекул гиалуроновой кислоты.
Технология получения биопластического материала «Hyamatrix» следующая.
В качестве сырья используют гиалуроновая кислота любого происхождения и производителя. Готовят 0,1% раствор гиалуроновой кислоты при комнатной температуре, полученную вязкую гелеобразную массу пропускают через контур высокого давления, имеющий лабиринтное строение и направленную полярность. На выходе получают микросферы (100 мкм в диаметре), которые, соединяясь между собой, полимеризуются и образуют пластинки заданной площади. Полученные эластичные пластинки являются новым биопластическим материалом «Hyamatrix».
С целью увеличения клинической эффективности биопластического материала на этапе формирования микросфер возможно смешивание их с любым противомикробным веществом без потерь биологических свойств последних. При этом не возникает химической реакции вследствие высокой индифферентности гиалуроновых микросфер. Например, введение 1% раствора диоксидина позволяет применять биопластический материал в инфицированной (гнойной) ране, обеспечивая при этом ее очищение и ускоренное заживление порядка в два раза, что подтверждено экспериментальными данными.
С помощью экспериментальной мирингопластики выяснили, является ли биоматериал «Hyamatrix» "каркасом" для формирования неотимпанальной мембраны или он играет роль субстратного стимулятора эффективной регенерации тканей барабанной перепонки с закрытием ее дефекта.
Мирингопластику в эксперименте на 13 беспородных собаках (контрольная группа - 3, опытная - 10 животных) проводили под внутриплевральным тиопентал-натриевым наркозом в дозе 0,05 г сухого вещества на 1 кг массы тела животного. Разрезом по нижнепереднему углу наружного слухового прохода длиной 4-5 см разрезали кожу и подлежащие мягкие ткани, включая хрящ, до костной части наружного слухового прохода. Благодаря чему наружный слуховой проход становился "выпрямленным" и его просвет увеличивался. После этого легко вводилась широкая ушная раковина, и барабанная перепонка становилась полностью обозримой. Дальнейшие манипуляции производились под операционным микроскопом. Парацентезной иглой осуществлялась субтотальная перфорация барабанной перепонки. В опытной группе на возникший дефект с перекрытием краев с латеральной стороны остатков барабанной перепонки укладывался разработанный биопластический материал, а в контрольной группе дефект оставляли неприкрытым.
На 7, 14 и 28-ые сутки послеоперационного периода (после удаления тампона из уха) проводилась прижизненная отоскопия и отомикроскопия по следующей схеме: 7-е сутки - у одного животного контрольной и у трех животных опытной группы; 14-е сутки - аналогично; 28-е сутки - у одной собаки контрольной и у четырех собак опытной группы. Причем на 14 и 28-е сутки осматривались также ранее оперированные животные.
Опыты в контрольной группе проводились следующим образом. Беспородная собака черной масти, весом 8 кг. Оперирована 10 мая 2002 года под тиопентал-натриевым наркозом на правом ухе. Диаметр перфорации барабанной перепонки - 5 мм. Послеоперационный период протекал без осложнений. Проводилась прижизненная отоскопия и отомикроскопия. При этом было отмечено, что первоначальный диаметр перфорации барабанной перепонки (5 мм) сохранялся на 7-е и 14-е сутки, на 28-е сутки он уменьшился до 2,5 мм.
В опытной группе исследования проводились так. Беспородная собака желтой масти, весом 7 кг. Оперирована 10 мая 2002 года под тиопентал-натриевым нарокозом на правом ухе. Диаметр перфорации барабанной перепонки - 5 мм. Послеоперационный период протекал без осложнений. Проводилась прижизненная отоскопия и отомикроскопия. На 7-е сутки. После снятия швов с ушной раковины и извлечения ушных турунд уложенный биоматериал не сместился, находится в прежнем положении и закрывает перфорацию; его внешний вид и структура сохранены, Биоматериал адгезирован к остаткам барабанной перепонки, его краевые контуры четко различимы. Его можно сдвинуть зондом Воячека, приложив для этого небольшие усилия, под ним сохраняется перфорация барабанной перепонки, ее диаметр составил 3,5-3,6 мм.
Таким образом, на 7-е сутки наблюдения трансплантат не подвергался биодеградации и сохранял свою прежнюю структуру, он проявлял адгезионные качества к подлежащим тканям остатков барабанной перепонки. Диаметр перфорации под пластическим материалом уменьшился с 5 мм до 3,5 мм, тогда как в контрольной группе его размеры оставались прежними.
Суправитальная отоскопия и отомикроскопия контрольной и опытной групп на 14-е сутки наблюдения. В контрольной группе собак отмечалось сохранение перфорации барабанной перепонки прежнего размера диаметра; края перфорации были слегка отечны, инфильтрированы. Послеоперационная рана в области экспериментальной перфорации была сухой без воспалительного экссудата.
В опытной группе наблюдалось следующее: биоматериал находился на прежнем месте; адгезия пластического материала к подлежащим тканям усилилась, теперь для его смещения с помощью зонда Воячека требовалось приложить большее усилие. Внешне биопластический материал стал непрозрачным, контуры биоматериала были четкими без признаков расплавления. После смещения трансплантата зондом Воячека отмечалась перфорация барабанной перепонки с диаметром 2 мм.
Таким образом, на 14-е сутки после экспериментальной мирингопластики биоматериал не подвергался биодеградации и сохранял свои прежние размеры; изменение цвета материала связано с увеличением удельной доли коллоидного состояния его структурных компонентов, своего рода мацерацией биополимера. Это обстоятельство обуславливает повышение адгезии пластического материала к подлежащим тканям и облегченную диффузию биологически активных веществ, находящихся в структуре материала, которые, по-видимому, влияют на сокращения диаметра перфорации барабанной перепонки. К этому сроку произошло восстановление 60% площади неотимпанальной мембраны, тогда как в контрольной группе размеры дефекта барабанной перепонки оставались прежними.
Суправитальная отоскопия и отомикроскопия контрольной и опытной групп на 28-е сутки наблюдения. В контрольной группе собак в данный срок наблюдения отмечалось сокращение диаметра перфорации барабанной перепонки в 2 раза (с 5 мм до 2,4-2,5 мм), края перфорации приобретали закругленность и утолщенность, воспалительных явления не наблюдалось.
В опытной группе животных отмечено следующее: биоматериал представлял собой коллоидное образование неправильной формы мелочно-белого цвета. При дотрагивании зондом Воячека оно было податливым, прилипало к зонду и образовывало тяжи при попытки его смещения. После удаления остатков биоматериала отмечалось наличие сформированной неотимпанальной мембраны без видимых дефектов и перфораций. При этом данная мембрана имела черты нативной барабанной перепонки собак: она была светло-бежевого цвета, "малокровной", пергаментообразной.
Формирование полноценной неотимпанальной мембраны наблюдалось у всех животных опытной группы, где использовался биопластический материал «Hyamatrix».
Анализируя полученные экспериментальные данные, можно заключить, что структурное построение разработанного биопластического материала «Hyamatrix» позволяют ему, претерпевая постепенный лизис, пролонгированно находиться в условиях операционной раны (до 28 суток) и тем самым, высвобождая биологически активные вещества, стимулировать формирование неотимпанальной мембраны. Вероятно, входящие в состав структурные компоненты пластического материала (гиалуроновая кислота) диффундируют в межклеточное пронстранство, включаются в метаболические процессы клетки либо создают оптимальную внеклеточную микросреду для миграции и деления клеток. Формирование неотимпанальной мембраны происходило под покровом пластического материала, причем между трансплантатом и подлежащими тканями не было сращений и плотной связи, а существовало соединение диффузионного обмена.
Результаты экспериментальной мирингопластики свидетельствуют:
1. В условиях операционной раны биопластический материал «Hyamatrix» лизируется в течение 28 суток, причем данный процесс заметно ускоряется после 14 суток мирингопластики.
2. Формирование неотимпанальной мембраны происходило под пластическим материалом.
3. Биопластический материал «Hyamatrix» оказывает стимулирующее вияние на формирование неотимпанальной мембраны.
Таким образом, по сравнению с прототипом, разработанный биопластический материал «Hyamatrix» обладает следующими свойствами:
1. Биоматериал эластичен, он легко сгибается, может изменять и сохранять приданную форму.
2. Легко прокалывается иглой и режется скальпелем.
3. При смачивании биоматериала жидкостью, кровью объем его не увеличивается, что особенно важно при укладке биоматериала на дефект покровных тканей.
4. Поверхность его гладкая; он представляет собой прозрачную пленку, сквозь которую возможно визуально контролировать процесс укладки биополимера на подготовленное ложе.
5. Обладает высокими адгезионными свойствами, он после укладки буквально «прилипает» к тканям подготовленного ложа.
Разработанный биопластический материал «Hyamatrix» является уникальным носителем трансплантируемых клеточных элементов, так как благодаря содержанию гиалуроновой кислоты и оптимальному составу по другим трофическим веществам, клетки в его структуре не только сохраняют жизнеспособность, но и способны проявлять митотическую активность. На раневой поверхности «Hyamatrix» обеспечивает естественный дренаж и создает оптимальные условия для миграции эпителиальных клеток.
В предложенном техническом решении используется нативная (природная) молекула гиалуроновой кислоты, которая наиболее специфичная для человеческого организма и отличается экологичностью, безопасностью и низкой себестоимостью.
Анализ результатов гистологического и гистохимического исследования полученного биоматериала свидетельствует о том, что данный материал отличается уникальной фиброархитектоникой.
Наличие гиалуронового аморфного матрикса в материале обеспечивает ему высокую прочность. Данная фиброархитектоника максимально приближена к строению межклеточного вещества нативных тканей и может быть использована в комбустиологии (лечение ожогов, в том числе обширных), при лечении больных с диабетической стопой (язвенные поражения стоп у больных сахарным диабетом), венозно-трофических язв (нарушение венозного кровотока), в пластике дефектов барабанной перепонки, при восстановлении клеточных кожных слоев после процедур пилинга (ультразвукового, лазерного, химического) и дермаобразии, а также как косметическая маска в терапевтической косметологии с целью «омоложения» кожи.
Пример 1
Получение биопластического материала с содержанием 0,1% диоксидина
В процессе получения биопластического материала используется нанотехнологический подход, который позволяет воздействовать на пространственную ориентацию молекул гиалуроновой кислоты.
Исходно молекула гиалуроновой кислоты представляет собой переплетение шарообразных частиц, образуется своего рода «волокна из шариков» (фиг.6). Такая молекулярная конструкция не позволяет формировать боковые сшивки и полноценная полимеризация с образованием эластичных пластинок не происходит.
В результате нанотехнологического воздействия удалось «расплести» надмолекулярную конструкцию, «развернуть» надмолекулярный комплекс в плоскости (фиг.7). Это обстоятельство позволяет получать в результате полимеризации гиалуроновой кислоты биопластичеекий материал.
На данном этапе в нанотехнологический контур добавляется 10% раствор диоксидина из расчета 1 мл 10% р-ра диоксидина на 99 мл 0,1% р-ра гиалуроновой кислоты. Происходит полное распределение вещества в гиалуроновой матрице, которое в последующем не влияет на процесс ее полимеризации с образованием биопластического материала.
Пример 2
Получение биопластического материала с содержанием 1% катамин АБ - (алкилдиметилбензиламмония хлорид)
Выбор данного антимикробного вещества для введения в структуру биопластического материала демонстрирует универсальность технологии, поскольку катамин АБ - это поверхностно-активный антисептик.
На этапе воздействия на пространственную ориентацию молекул гиалуроновой кислоты также как и в предыдущем примере в нанотехнологический контур добавляется 10% раствор катамина АБ из расчета 1 мл 10% р-ра катамина АБ на 9 мл гиалуроновой кислоты. Катамин АБ равномерно распределяется в гиалуроновой матрице. Несмотря на особые физико-химические свойства катамина АБ процесс полимеризации гиалуроновой кислоты происходит с образованием биопластического материала.
Таким образом, разработанная методика получения биопластического материала на основе полимера гиалуроновой кислоты позволяет вводить в его структуру любое противомикробное вещество в независимости от физико-химических свойств.
При последующем бактериологическом исследовании установлено, что находящиеся в составе биопластического материала противомикробные вещества сохраняют свои антимикробные свойства.
Установлено также, что существует связь между концентрацией гиалуроновой кислоты и процессом ее полимеризации с образованием биопластического материала (т.н. оптимальная полимеризация).
Результаты оценки полимеризации гиалуроновой кислоты в зависимости от ее концентрации указаны в таблице.
| Концентрация гиалуроновой кислоты | Наличие полимеризации (да; нет) |
| Менее 0,1% | Нет |
| 0,1% | Да |
| Более 0,1% | Нет |
1. Биопластический материал, включающий основу в виде матрицы, отличающийся тем, что в качестве материала матрицы используют нативную форму гиалуроновой кислоты, имеющей волокнистое строение, в виде 0,1%-ного раствора, приготовленного при комнатной температуре, из полученной гелеобразной массы получают микросферы диаметром 100 мкм, которые полимеризуются, и формируют эластичную пластину.
2. Биопластический материал по п.1, отличающийся тем, что он содержит противомикробные вещества.