Способ восстановления тканей пародонта
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к стоматологии, и может быть применимо для восстановления тканей пародонта. Вводят в костную полость биотрансплантат с равномерной пористой структурой из полностью рассасывающейся керамической формы синтетического монофазного в-трикальциум-фосфата в комплексе с жизнеспособными мезенхимальными стволовыми клетками (МСК) CD 90+, CD 105+, CD 106+, CD 44+, CD 45-, CD 34- в аутологичной сыворотке. Способ позволяет ускорить регенерацию костной ткани. 8 ил.
Реферат
Изобретение относится к медицине и может применяться в стоматологии при лечении заболеваний пародонта. Лечение осуществляют хирургическим путем, в результате чего добиваются восстановления утраченных опорных тканей зубов: периодонтальной связки и кости. Операции проводят лоскутным методом.
В процессе проведения лоскутной операции в область пародонта вводят остеопластический материал с аутологичными мезенхимальными стволовыми клетками, которые способствуют лучшей, чем при инъекционном введении, тканевой регенерации.
Заболевания пародонта занимают по распространению среди населения 4-е место в перечне неинфекционных заболеваний, причем возраст заболевших не играет роли: к 30 годам болезнь регистрируют у 50 процентов населения.
В процессе развития пародонтита задействованы экзогенные и эндогенные факторы, а также такие, как состав и свойства слюны, микрофлора, образование зубного камня и т.д. Иммунные и гормональные факторы являются основными в запуске механизмов развития тяжелых форм воспалительно-деструктивных заболеваний пародонта.
Пародонтит характеризуется тем, что у больных поражены все структуры пародонта с резорбцией костной ткани альвеолярного отростка, в результате чего происходит гибель удерживающего аппарата зубов и потеря зубов. Осуществляя лечение пародонтита, необходимо ускорить процессы неоангио- и остеогенеза и восстановить все ткани, пострадавшие в результате болезни (зубодесневые соединения, альвеолярные отростки).
Известен способ лечения с помощью мезенхимальных стволовых клеток (МСК) (патент РФ №2265445 от 10.12.2005 г.). По этому способу суспензию МСК или хондропрогениторных клеток или их комбинации вводят интралигаментарно с латеральной и медиальной сторон каждого пораженного пародонтозом зуба и/или поднадкостнично в пародонтальные участки верхней и нижней челюстей.
Мезенхимальные стволовые клетки по этому способу получают из фетального донорского материала, или из собственных тканей реципиента (например, из костного мозга, жировой ткани).
В качестве клеточного материала используют чужеродные хондропрогениторные клетки, иногда в сочетании также с чужеродными МСК. Внесенные МСК медленно и не полностью приобретают функциональные свойства остеоцитов. Срок лечения 6 месяцев, причем на ортопантограмме заметно увеличение оптической плотности кости альвеолярных отростков по сравнению с «до лечения», на 49+/- 3%, р=0,05.
По сравнению с известным способом аутологичные МСК имеют преимущества, т.к. исключают иммунные реакции, гематоэнцефалические реакции. В лечении комбинируют как клеточный состав, так и вводимые объемы суспензии клеток.
Наиболее подходящими для лечения способами являются хирургические с участием клеточных культур.
Известно, что проведение таких хирургических операций приводит к хорошим результатам только при проведении предварительного комплекса лечения, включающего терапевтические и ортопедические методы и при достижении перед операцией стабильно высоких показателей гигиены (индекс гигиены по Федорову - Володкиной менее 1,5 в течение 2-4 недель). В противном случае возможно развитие гнойно-воспалительных осложнений. Объем операций составляет от 1 до 8 зубов. При подготовке и в процессе операции ликвидируют местные парадонтогенные факторы, удаляют над- и поддесневые зубные отложения, удаляют грануляции и зубной камень. Создав слизисто-надкостничный лоскут, обнажают ткани пародонта и производят в ране действия, необходимые для регенерации тканей. Применение остеопластических и/или тканеинженерных конструкций дает лечебный эффект.
Известна работа по тканевой инженерии, когда в процессе операции использовали для трансплантации богатую тромбоцитами плазму (Парадонтология, 2004, 3 (32), с.54). Такая плазма содержит фибрин, фибронектин, витронектин, тромбоцитарный фактор роста, трансформирующий фактор роста, инсулиноподобный фактор, фактор ангиогенеза, фактор роста эндотелиальных клеток. Эта плазма (P.R.P.) является аутологичной, но она многокомпонентна, и недостатком является то, что она активизирует белковый синтез за счет наличия в ее составе фактора роста, за счет присутствия фибробластов, именно «активизирует», но сама не выполняет функцию биотрансплантата.
Известен способ лечения воспалительных заболеваний пародонта с использованием композиции на основе клеточных культур, содержащей культуру фибробластов, среду роста, остеопластический материал (Патент РФ №2210352 от 20.08.2003 г.).
Недостатком известного способа является то, что в качестве культуры фибробластов используют материал клеток легкого эмбриона человека и в качестве растворителя для взвеси клеток используют ростовую среду Игла MEM с добавлением 10% сыворотки крови плодов крупного рогатого скота. При использовании известного способа возможна иммунная реакция у пациента.
Остеопластический материал, указанный в патенте - Гапкол или Коллапан. Для получения биотрансплантата остеопластический материал помещают в ростовую среду с клеточной суспензией, где он насыщается клеточной массой. Затем готовый трансплантат вносят в место костного дефекта при хирургическом лечении воспалительных заболеваний пародонта.
Известен метод лечения пародонта с использованием коллагеновой губки «Коллахит» и постнатальных фибробластов человека непосредственно в область пародонтального дефекта («Пародонтология», 2004 г., №3(32) с.3-9). Используемый материал - коллагено-хитозановый гель, как и в патенте на полезную модель №40885 (RU). Недостатками способа являются применение постнатальных фибробластов и использование многокомпонентной системы в геле, а также срок изготовления геля от 1 до 3 суток.
Известен способ восстановления ткани пародонта в месте дефектов с помощью остеопластического материала «Церасорб» (Cerasorb®), с обогащенной тромбоцитарной плазмой (Т.Н.Модина с соав. Современные технологии использования остеопластического материала в комплексе с обогащенной тромбоцитарной плазмой для закрытия костных дефектов при деструктивных процессах в тканях пародонта // Пародонтология. 2004 г. №3(32), с.50-53). Способ лечения выбран в качестве прототипа. Костные карманы заполняют «Cerasorb» в сочетании с обогащенной тромбоцитами плазмой (факторов роста - PRP), которую заранее получают в результате двойного центрифугирования из взятой крови пациента перед операцией. Новая костная ткань образуется через 6-12 месяцев.
Недостатком способа является то, что остеокондуктивный материал насыщают тромбоцитарной плазмой. Из-за наличия только элементов крови процесс регенерации тканей пародонта протекает медленно.
Современным и активно разрабатываемым способом хирургического лечения дефектов пародонта является лечение с использованием стволовых клеток, в частности мезенхимальных стволовых клеток.
Задача, которую решает предлагаемое изобретение, заключается в повышении эффективности восстановления выраженного пародонтального дефекта, связанного с заболеваниями пародонта.
Сущностью изобретения является использование в сочетании с пористым остеопластическим (остеотропным) материалом популяции аутологичных мезенхимальных стволовых клеток, жизнеспособных и однородных по фенотипу на 87-99,9%, полученных из костного мозга пациента, причем при внесении их в рану в процессе операции в качестве растворителя для суспензии клеток применяют аутологичную сыворотку крови. Количество МСК составляет 3-10 млн на один см3 дефекта. Используют МСК, которые выделены из костного мозга самого больного (аутотрансплантат) и в дальнейшем были накоплены культивированием в ростовой среде in vitro. Это позволяет избавиться от целого ряда проблем. Прежде всего, полностью снимается проблема иммунных и гематоэнцефалических реакций, т.к. больному трансплантируются его собственные клетки. При этом аутологичные клетки не только не вызывают реакций отторжения, но и обладают иммуносупрессорными свойствами. Полноценная регенерация тканей пародонта наступает быстрее в 1,5-2 раза, чем при использовании известных методов.
С использованием аутологичных МСК в значительной степени упрощаются организационные проблемы, связанные с необходимостью обследования донорских тканей на многочисленные вирусные инфекции или наследственные заболевания.
Используемые в заявляемом способе лечения МСК являются популяцией костномозговых клеток, дающих рост клеткам мезенхимальной линии, включая остеобласты, цементобласты (Melcher A.H., Cheong T., Cox J. Periodont Rest 1986; с.21, 59), фибробласты. «Специализация» МСК зависит от непосредственного клеточного окружения, в которое попадает МСК. Таким образом, МСК, трансплантированные непосредственно в костную ткань с остеотропным равномерно пористым веществом, приобретают все функциональные особенности окружающих их остеоцитов. В дальнейшем часть из них приживается и дифференцируется.
Применение аутологичных МСК в аутологичной сыворотке крови в сочетании с остеотропным материалом вызывает в области дефекта регенерацию костной ткани.
Материалом для обеспечения направленной тканевой регенерации выбран остеотропный материал, имеющий микропоры, составляющие не менее 36% его объема, а макропоры - не менее 25% его объема. Направленная тканевая регенерация - способность материала предотвращать апикальную пролиферацию эпителия. Такие материалы могут приводить к формированию новой кости, новой пародонтальной связки и цемента корня посредством одного из следующих механизмов:
1. Остеогенез
2. Остеокондукция
3. Остеоиндукция
В изобретении применили аллопластический материал - бета-трикальций фосфат (В-ТКФ), обладающий равномерной пористой структурой, в частности использован материал «Церасорб» - один из современных остеопластических материалов.
Cerasorb® - это имплантируемая, полностью рассасывающаяся бета-трикальциевофосфатная керамика (степень фазовой чистоты больше 99%) в виде гранулята. Способ изготовления гранулята - особый химический синтез из неорганических компонентов, а также высокотемпературная агломерация и стерилизация. Форма гранул - округлая.
Микропоры гранулята обладают интерконнектирующими свойствами. Равномерная пористая структура гранул достигается за счет специального способа изготовления. Внутри и вокруг гранул происходит прорастание остеонов в полости, образуется новая костная матрица. Таким образом, Церасорб ведет себя остеокондуктивно, образуя идеальный каркас для разрастающейся сети остеобластов. Хорошо известно, что для ускорения процессов регенерации необходимы две взаимно дополняющиеся концепции - предотвращение пролиферации эпителия в апикальном направлении и стабилизация фибриновой пленки. Церасорб, помещенный в кровотощащую полость, за счет прочной адгезивной связи с кровяным сгустком способствует стабилизации последнего, подавляет рост эпителиоцитов и активацию макрофагов, стимулирует рост и прикрепление фибробластов к поверхности корня.
Внесение в операционную рану Церасорба в комплексе с популяцией жизнеспособных мезенхимальных стволовых клеток в 100% аутологичной сыворотке предотвращает развитие осложнений и позволяет избежать в дальнейшем отторжение образовавшихся тканей. Совмещение двух формирующих пародонт составляющих, взаимно влияющих друг на друга, дает не просто суммарный эффект, а дает превосходящий по качеству и скорости образования новой ткани лечебный эффект, т.е. приводит к сенергизму. Плотность образовавшейся костной ткани, равная 890-1220 ед.Н, по результатам денситометрии достигается уже через 5-7 месяцев, что лучше результатов использования Церасорба с тромбоцитарной кровью, когда такая плотность достигается через 6-12 месяцев.
Введение Церасорба с МСК никогда не приводит к воспалительным процессам. По-видимому из-за того, что он является синтетическим материалом, не происходит какое-либо заражение, не развивается нежелательная активность макрофагов. Высокая сорбционная активность Церасорба (микропоры 5-15 чм составляют 36% объема, макропоры - больше 100 чм - составляют 25% объема) позволяет инактивироать микробную флору в месте своей имплантации и препятствует развитию гнойно-воспалительных осложнений.
Используемые МСК (округлые стволовые клетки), попадая в поры трансплантата, быстро проходят стадию остеогенных клеток, дифференцируясь в остеобласты, а затем трансформируются в остеоциты. Кость растет путем опозиционного роста на одной или нескольких поверхностях или в зоне рассасывания (ресорбции) более старой поверхности. В результате использования Церасорба в комплексе с популяцией жизнеспособных аутологичных МСК граница между вновь образовавшейся тканью и аутологичной костью через 5-7 месяцев не определяется.
МСК способствуют восстановлению абсолютно всех зубодесневых структур пародонта. Достигнутый лечебный эффект сохраняется длительный срок: срок наблюдения прооперированных больных 3-4 года. Отторжения вновь образовавшихся тканей нет.
Лечение заболеваний пародонта с помощью остеотропного материала в комплексе с популяцией жизнеспособных МСК осуществляют в несколько стадий.
1 стадия. Подготовка однородных по фенотипу жизнеспособных аутологичных мезенхимальных стволовых клеток биотрансплантата для лечения пародонта.
Популяция МСК, выбранная для трансплантации по предлагаемому способу восстановления тканей пародонта, является аутологичными, полученными из костного мозга клетками. Клетки однородны по фенотипу CD 90+, CD 105+, CD 106+, CD 44+, CD 45-, CD 34-, жизнеспособны (способ получения по патенту РФ №2303632).
Биотрансплантат представляет собой суспензию аутологичных МСК в 100% аутологичной сыворотке крови, содержание клеток в суспензии 9-12×106 в 1 мл. Клетки можно использовать как свежеприготовленные, так и прошедшие хранение криоконсервированием в аутологичной сыворотке с добавлением диметилсульфоксида (по патенту РФ №2303631).
2 стадия. Способ проведения лечения.
Был использован лоскутный хирургический метод. В качестве остеотропного материала, который вносят в дефектную костную полость, был выбран бета-трикальцийфосфат, а именно «Церасорб», представляющий собой бета- трикальциевофосфатную керамику, которая в процессе регенерации парадонта полностью рассасывается.
Церасорб, в отличие от прототипа, использовали в комплексе с МСК. МСК были аутологичными, в качестве растворителя в суспензии клеток применяли аутологичную сыворотку крови. В костные карманы вносили единую массу из Церасорба и МСК, приготовленную в момент проведения операции.
После хирургической лоскутной операции слизисто-надкостничный лоскут укладывают на место и фиксируют швами. Образование новой ткани отмечено уже через 2-2,5 месяца (образуется 30-40% ткани в дефектной полости). Через 5-7 месяцев отмечено полное формирование новой ткани по всему объему первоначального дефекта.
Сущность изобретения иллюстрируется примерами.
Лечение с помощью аутологичных мезенхимальных стволовых клеток осуществляют хирургическим путем.
Предварительная подготовка полости рта к операции производится в соответствии со стоматологическими требованиями: лечение протекающих местных воспалительных процессов, герметизация зубов с обработкой каналов (коррекция пломб с восстановлением контактных пунктов), - т.е. осуществляют санацию полости рта. При необходимости проводят общую антибиотикотерапию.
После всего комплекса предварительного лечения с купированием острых воспалительных процессов осуществляют хирургическую лоскутную операцию с использованием трансплантата, содержащего остеотропный материал и аутологичные мезенхимальные стволовые клетки, полученные из костного мозга пациента и находящиеся в суспензии, содержащей аутологичную сыворотку крови. Клетки МСК жизнеспособны, однородны по фенотипу CD 90+, CD 105+, CD 106+, CD 44+, CD 45-, CD 34-, содержание 3-10 млн на один кубический см дефекта. В качестве остеокондуктивного материала используют бета-трикальцийфосфат, например, «Церасорб».
Слизисто-надкостничный лоскут после деэпителизации укладывают на место, фиксируют узловыми швами и десневой повязкой. Через 5 дней снимают повязку, через 7 дней снимают швы. Контроль по клиническим показателям (жалобы, цвет десны, локализация и выраженность отека, наличие кровоизлияний в подслизистую оболочку альвеолярного отростка, состояние операционной раны и швов, сроки эпителизации раны) проводили постоянно. Использовали объективные методы обследования, пробу Шиллера - Писарева, индексы гигиены Ю.А.Федорова - В.В.Володкиной и РМА, глубину зубодесневых карманов (ЗДК). Проводили контроль с помощью томографического обследования (КТ, КТГ).
Через 2-2,5 месяца после операции наблюдают образование новой ткани с денситометрической плотностью 635-1100 ед.Н, интимно прилежащей к неизменной кости в области фуркации корней зуба. Количество новой ткани составляет до 30-40% объема костного дефекта.
Через 5-7 месяцев после операции граница между вновь образованной тканью и неизменной костью не определяется, денситометрическая плотность костной ткани от +890 до +1220 ед.Н.
Лечение иллюстрируют выписки из истории болезни, которые подтверждают эффективность восстановления тканей пародонта хирургическим путем с применением аутотрансплантации МСК в сочетании с остеотропным материалом в область дефекта при использовании в суспензии клеток в качестве растворителя аутосыворотки крови.
Пример 1. Больной Ж., 1950 года рождения, № истории болезни 47. Обратился на кафедру терапевтической стоматологии №1 СПбМАПО с жалобами на боли и припухлость в области верхней челюсти слева. Со слов пациента на 26 зубе стоит металлическая коронка более 10 лет, ощущения дискомфорта отмечаться в течение последних 2-х лет.
При осмотре полости рта установили наличие воспалительного инфильтрата с вестибулярной поверхности зуба 26 в проекции между щечными корнями. Зуб 26 под металлической коронкой. При надавливании на инфильтрат отмечали гнойное отделяемого из области фуркации щечных корней. При зондировании области фуркации определено наличие пародонтального кармана глубиной более 10 мм. Поражение фуркации 2 степени.
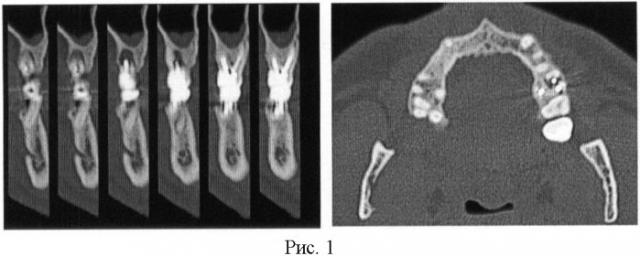
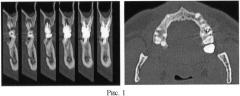
На компьютерной томографии области фуркации щечных корней зуба 26 выявлен очаг деструкции костной ткани в диаметром 7 мм (денситометрическая плотность 22 ед.Н), металлический внутриканальный штифт расположен не по оси канала, боковая перфорация медиально-щечного корня, каналы со следами пломбировочного материала. КТ области дефекта костной ткани представлена на фиг.1 (две проекции). Диагноз: обострение хронического периодонтита зуба 26, осложненного боковой перфорацией медиально-щечного корня, хронический локальный пародонтит тяжелой степени, поражение фуркации 2 степени.
Лечение. Снята металлическая коронка с 26 зуба. Удален металлический мост при помощи эндодонтических насадок для аппарата «Пьезон-Мастер», обработка каналов механическая и медикаментозная. Проведено эндодонтическое лечение каналов зуба, для временной пломбировки использован кальцийсодержащий препарата «Калосепт», препарат также помещен в область перфорации. Временная пломба Септопак на 14 дней. Рекомендовано традиционное местное медикаментозное лечение воспалительного процесса в пародонте. При контрольном осмотре через две недели пациент отмечал значительное улучшение, жалобы на боли отсутствовали, выделения из пародонтального кармана серозного характера. Проведена ультразвуковая обработка каналов зубов 26, герметизация последних и перфорационного отверстия с использованием минерального окисного агрегата (PRO ROOT мта).
После проведенного лечения уменьшения глубины пародонтального кармана в области фуркации щечных корней отмечено не было, серозные выделения сохранялись. Предложено хирургическое лечение с заполнением фуркационного дефекта костной ткани препаратом «Церасорб» в комплексе с аутологичными мезенхимальными стволовыми клетками. Согласие пациента получено.
Под инфильтрационной анестезией Ультрокаин ДС отслоен слизисто-надкостничный лоскут в области зуба 26 без вертикальных разрезов на всю глубину пародонтального кармана. Были удалены грануляции из зоны фуркации, сняты поддесневые зубные отложения и проведена обработка корня зуба аппаратом «Пьезон - Мастер -400», механическая обработка. Костный дефект в области фуркации заполнен трансплантатом, представляющим собой «Церасорб» 0,25 г в сочетании с аутологичными стволовыми клетками в количестве 10 млн в аутологичной сыворотке крови, которые были заранее подготовлены способом по патенту РФ №2303632.
Слизисто-надкостничный лоскут после деэпителизации уложен на место, фиксирован узловыми швами синтетической нитью Vicriyl® 4/0, десневая повязка «Voco рас ®».
Повязка снята на пятый день, швы на седьмой. Послеоперационный период протекал без особенностей. Оценку проводили на основании следующих клинических признаков: жалобы, цвет десны, локализация и выраженность отека, наличие кровоизлияний в подслизистую оболочку альвеолярного отростка, состояние операционной раны и швов, сроки эпителизации раны. Использовали объективные методы обследования, пробу Шиллера - Писарева, индексы гигиены Ю.А.Федорова - В.В.Володкиной и РМА, глубину зубодесневых карманов (ЗДК).
В послеоперационный период не отмечали кровоизлияний в слизистую оболочку альвеолярных отростков. После снятия десневой повязки цвет десны был бледно-розовый, отек и выделения из раны отсутствовали. Объективные методы обследования также убедительно подтверждают положительные результаты лечения. Проба Шиллера - Писарева отрицательная, показатели индекса гигиены Ю.А. Федорова - В.В.Володкиной - 1 балл, индекса РМА - 0%. Контрольная КТГ была проведена через сутки после котрансплантации аутоМСК с препаратом Церасорб. КТ области дефекта костной ткани 1 сутки после операции представлена на фиг.2 (три проекции). В проекции пародонтального дефекта кости на уровне фуркации щечных корней зуба 26 - наблюдалось шаровидное образование диаметром 4 мм (денситометрическая плотность 1555 ед.Н).
Через 14 суток после котрансплантации аутоМСК с препаратом Церасорб: в проекции пародонтального дефекта кости на уровне фуркации щечных корней зуба 26 - имплантированная ткань прежних размеров (денситометрическая плотность - от 584 до 734 ед.Н).
При клиническом осмотре через 2,5 месяца после операции признаков воспаления в области фуркации 26 зуба не отмечали, что подтверждено низкими показателями клинических индексов РМА, гигиены по Ю.А.Федорову - В.В.Володкиной, пробы Шиллера-Писарева. При зондировании зубодесневого желобка с вестибулярной поверхности определено наличие признаков регенерации тканей пародонта: с вестибулярной поверхности градуированный зонд погружался на 4 мм.
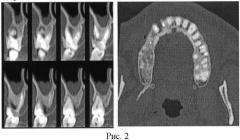
КТ области дефекта костной ткани через 2,5 месяцев после операции представлена на фиг.3 (три проекции).
На КТ через 2,5 месяца после котрансплантации аутоМСК с препаратом «Церасорб» часть объема пародонтального дефекта в области фуркации щечных корней зуба 26 выполнена вновь образованной тканью (денситометрическая плотность от 636 до 1100 ед.Н), интимно прилежащей к неизмененной кости в области фуркации корней зуба 26.
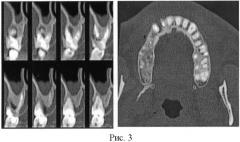
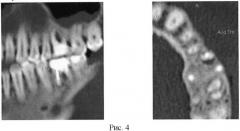
КТ области дефекта костной ткани 7 месяцев после операции представлена на фиг.4 (две прекции). Через 7 месяцев после котрансплантации аутоМСК с препаратом Церасорб по сравнению с данными предыдущего обследования КТ от 29.06.05 объем пародонтального дефекта в области фуркации корней зуба 26 не изменился, граница между вновь образованной тканью и неизмененной костью в области фуркации щечных корней зуба 26 не определяется (денситометрическая плотность от +980 до +1120 ед.Н). Денситометрия области дефекта костной ткани на разных сроках представлена на фиг.5.
Пример 2. Больной Ж. - 1950 года рождения, № истории болезни 48. В январе 2005 года обратился на кафедру терапевтической стоматологии №1 СПбМАПО с жалобами на припухлость десны в области фронтальных зубов справа, их подвижность и изменение положения. Со слов пациента в течение года периодически появлялись припухлость, боли при накусывании, подвижность 14, 13, 12 зубов.
При осмотре полости рта установили наличие воспалительного инфильтрата на вестибулярной поверхности альвеолярного отростка верхней челюсти в проекции верхушечной трети между корнями зубов 14 и 13. При надавливании на инфильтрат отмечали наличие гнойного отделяемого из пародонтального кармана между зубами 14 и 13. Зубы 14, 13, 12 интактные, отмечено их смещение, подвижность II-III степени, тремы. При зондировании зубодесневого желобка с вестибулярной и апроксимальных поверхностей 14, 13 и 12 зубов определено наличие пародонтальных карманов, глубина которых составляла более 10 мм с гнойным отделяемым, поддесневые зубные отложения.
На компьютерной томографии определялась резорбция костной ткани межзубных перегородок более, чем на 2/3 длины корней зубов 14, 13 и 12 (денситометрическая плотность от -50 до +15 ед.Н). КТ области дефекта костной ткани до операции представлена на фиг.6 (две проекции).
Диагноз: хронический локализованный пародонтит в области 14, 13, 12 зубов тяжелой степени в стадии абсцедирования.
Лечение: После проведения клинического, рентгенологического и томографического исследований предложено удаление 14, 13 и 12 зубов с последующим рациональным протезированием. От удаления пациент отказался.
Составлен план лечения, который включал в себя следующие этапы:
1. С целью купирования обострения воспалительного процесса в пародонте предложен курс антибактериальной терапии.
2. Временное шинирование зубов 15, 14, 13, 12, 11.
3. Депульпирование зубов 14, 13 и 12.
4. Лоскутная операция с использованием «Церасорба» в сочетании с аутологичными мезенхимными стволовыми клетками из стромы костного мозга. Согласие пациента получено.
После профессиональной гигиены полости рта, шинирования подвижных зубов, проведено эндодонтическое лечение 14, 13 и 12 зубов с применением кальцийсодержащего препарата «Каласепт» для временной пломбировки каналов. Через 20 дней - герметизация эндодонта зубов 14, 13, 12 с использованием минерального окисного агрегата (PRO ROOT МТА).
После проведенного шинирования и эндодонтического лечения значительных улучшений со стороны пародонтального статуса отмечено не было. Глубина пародонтальных карманов и характер отделяемого из них оставались без изменений. В начале мая 2005 года на этапе хирургического лечения заболевания пародонта была проведена лоскутная операция с полной отслойкой лоскута без вертикальных разрезов по методике, принятой на кафедре терапевтической стоматологии №1 СПб МАПО. Были удалены грануляции из костных карманов, снятие поддесневых зубных отложений и обработка корня зуба аппаратом «Пьезон - Мастер-400», механическая обработка костных карманов. Костные карманы заполнены «Церасорбом» в сочетании с аутологичными мезенхимальными стволовыми клетками в аутологичной сыворотке крови, которые были заранее подготовлены способом по патенту РФ №2303632).
Слизисто-надкостничный лоскут после деэпителизации уложен на место, фиксирован узловыми швами синтетической нитью Vicriyl® 4/0, десневая повязка «Voco рас ®».
Повязка снята на пятый день, швы на седьмой. Послеоперационный период протекал без осложнений. Оценку проводили на основании следующих клинических признаков: жалобы, цвет десны, локализация и выраженность отека, наличие кровоизлияний в подслизистую оболочку альвеолярного отростка, состояние операционной раны и швов, сроки эпителизации раны. Использовали показатели: объективные методы обследования пробу Писарева-Шиллера, индексы гигиены Ю.А.Федорова - В.В.Володкиной и РМА, глубину зубодесневых карманов (ЗДК).
Контрольная КТГ была проведена через 2,5 месяца, после проведения операции до 30-40% объема костного дефекта у корней зубов 14, 13 и 12 выполнена вновь образованной тканью (денситометрическая плотность от +845 до +1098 ед.Н).
При клиническом осмотре признаков воспаления в области зубов 14, 13, 12 не отмечали, что подтверждено показателями клинических индексов состояния пародонта РМА, Шиллера - Писарева, Ю.А.Федорова - В.В.Володкиной. КТ области дефекта костной ткани через 2 месяца после операции представлена на фиг.7 (две проекции).
Клинические исследования показали, что через 5 месяцев после операции произошло уменьшение глубины зондировании пародонтальных карманов в среднем до 4 мм. Снижение показатели объективных тестов, по сравнению с исходными, подтверждали положительный результат хирургического лечения заболевания пародонта.
На КТ через 6 месяцев после котрансплантации, по сравнению с КТ от предыдущего срока объем костного дефекта не изменился (денситометрическая плотность от +890 до +1220 ед.Н). Граница между вновь образованной тканью и неизмененной костью вокруг корней зубов 14, 13 и 12 практически не определяется. КТ области дефекта костной ткани через 6 месяцев после операции представлена на фиг.8 (две проекции).
Настоящее изобретение позволяет повысить эффективность хирургического лечения выраженного пародонтального дефекта.
Предложенный нами способ был апробирован в СПбМАПО на кафедре терапевтической стоматологии №1.
Способ восстановления тканей пародонта с использованием хирургического метода лоскутной операции с введением в дефектную костную полость биотрансплантата с равномерной пористой структурой из полностью рассасывающейся керамической формы синтетического монофазного в-трикальциум-фосфата в комплексе с жизнеспособными мезенхимальными стволовыми клетками (МСК) в аутологичной сыворотке, отличающийся тем, что микропоры остеотропного материала составляют не менее 36% его объема, а макропоры составляют не менее 25% его объема, и применяемая популяция МСК однородна по клеточным маркерам фенотипирования CD 90+, CD 105+, CD 106+, CD 44+, CD 45-, CD 34- на 87-99,9%.