Способ лечения гемангиом
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к хирургии, и может быть использовано при лечении обширных капиллярно-кавернозных, кавернозных гемангиом, сосудистых дисплазий. С помощью обоюдоострой иглы с рассасывающейся непрерывной нитью, прикрепленной по ее середине, ткани гемангиомы прошивают под поверхностью кожи двумя концентрическими швами, не выводя после каждого шага до конца иглу наружу. Разворачивают ее с условием последующего вкола противоположным концом подкожно. Последний выкол иглы осуществляют в месте первого вкола иглы. Швы стягивают. Рану зашивают 1-2 узловыми швами. Для создания фиксации первый вкол производят в близлежащую надкостницу или фасцию. Технический результат: обеспечение длительного нарушения кровообращения за счет стойкой констрикции патологических сосудов и тканей нитью, рассасывающейся в течение 3-6 мес; отсутствие втянутых рубцов на коже за счет подкожного поворота иглы; отсутствие контакта нити с окружающей средой, позволяющей оставить ее до рассасывания. 4 ил.
Реферат
Предлагаемое изобретение относится к челюстно-лицевой хирургии и хирургии и может быть использовано при лечении обширных капиллярно-кавернозных, кавернозных гемангиом, сосудистых дисплазий.
Гемангиомы являются самыми распространенными из доброкачественных опухолей у детей и составляют более 50% (по данным Буториной А.В., Шафранова В.В. Современное лечение гемангиом у детей. Леч. врач, № 6, 2004 г.). Чаще всего гемангиомы выявляются при рождении или в первые месяцы жизни. В челюстно-лицевой области, в отличие от других анатомических областей, отмечается бурный рост, вследствие хорошего кровоснабжения челюстно-лицевой области. Трудность лечения гемангиом, занимающих несколько анатомических областей, заключается в невозможности радикального или паллиативного иссечения. Это связано с возможной кровопотерей, опасной для жизни ребенка, а также возникновением рубцовых деформаций, влияющих на формирование челюстно-лицевой области. Различные приемы склеротерапии неэффективны ввиду высокой скорости кровотока в патологических сосудах.
Известно много способов лечения путем прошивания гемангиом и тканей, участвующих в их образовании:
1. Прошивание гемангиомы по Stierlin: узловые швы накладывают так, чтобы каждая новая нить проводилась между вколом и выколом предыдущей нити. (Stierlin R. Zur Casuistik der Aneurysmen und des Angioma arteriale racemosum. Dtsch. Z. Chir., 1901, Bd 10, S.71.)
2. Способ Боброва А.А.: последовательное наложение отдельных узловых швов на расстоянии 1,5-2 см от края гемангиомы. (Бобров А.А. В кн.: Отчет факультетской хирургической клиники Московского университета за 1897-1899 гг. М., 1900, с.16; 224; 900.)
3. Способ Соколова С.Д.: матрацные швы накладываются на расстоянии 1,5-2 см от гемангиомы, таким образом, чтобы внутри нее швы плотно прилегали друг к другу. (Соколов С.Д. К вопросу о лечении гемангиом линированием. Вестн. хир., 1938, т.55, № 4, с.473.)
4. Способ Васильева: прошивание сложенной вдвое нитью в двух взаимно перпендикулярных направлениях, под швы в местах вкола с целью профилактики прорезывания швов и некроза кожи. (Холдин С.А. Гемангиомы и их лечение. Л., 1935 г.)
Недостатки данных способов в том, что попадание в шов слоя кожи при стягивании концов нити может привести к некрозу и прорезыванию швов, имеется контакт нити с внешней средой, что вызывает возможность вторичного инфицирования глубоких тканей. Необходимость раннего снятия швов не обеспечивает длительного сдавления патологических сосудов и тканей и влечет за собой снижение эффекта лечения.
За ближайший аналог принят способ прошивания гемангиомы, предложенный Krogius (1905 г.), при помощи цепочкообразного подкожного кетгутового шва. Используют две иглы с различным радиусом закругления. Из места выкола нить проводят в обратную сторону непосредственно под кожей менее закругленной иглой и выводят ее через отверстие вкола. Концы нитей завязывают, а следующий шов накладывают рядом, создавая непрерывную цепочку подкожных швов. (Краковский Н.И., Таранович В.А. Гемангиомы (диагностика и лечение). М.: Медицина, 1974 г.)
Недостатками данного способа является выведение узла шва на поверхность кожи, что способствует образованию втянутых рубцов и увеличивает риск вторичного инфицирования глубоких тканей благодаря фитильным свойствам шовного материала. Остаются ткани, не взятые в шов, что ухудшает результат операции. Кетгут, используемый для прошивания, рассасывается в течение 7-10 дней, что не дает стойкого эффекта сдавления патологических сосудов и тканей. Необходимость снятия швов.
Задачи:
1. Обеспечить длительное нарушение кровообращения в тканях гемангиомы за счет длительного сдавления.
2. Обеспечить подкожное проведение нити для профилактики вторичного инфицирования глубоких тканей.
3. Избежать образования втянутых рубцов на коже.
Сущность изобретения: с помощью обоюдоострой иглы с рассасывающейся непрерывной нитью ПДС 2/0-4/0, прикрепленной по ее середине, ткани гемангиомы прошивают под поверхностью кожи двумя концентрическими швами, не выводя после каждого шага до конца иглу наружу, разворачивая ее с условием последующего вкола противоположным концом подкожно, последний выкол иглы осуществляют в месте первого вкола иглы, после чего швы стягивают.
Рану зашивают 1-2 узловыми швами. Для создания фиксации первый вкол производят в близлежащую надкостницу или фасцию.
Технический результат: обеспечение длительного нарушения кровообращения за счет стойкой констрикции патологических сосудов и тканей нитью, рассасывающейся в течение 3-6 мес; отсутствие втянутых рубцов на коже за счет подкожного поворота иглы; отсутствие контакта нити с окружающей средой, позволяющей оставить ее до рассасывания.
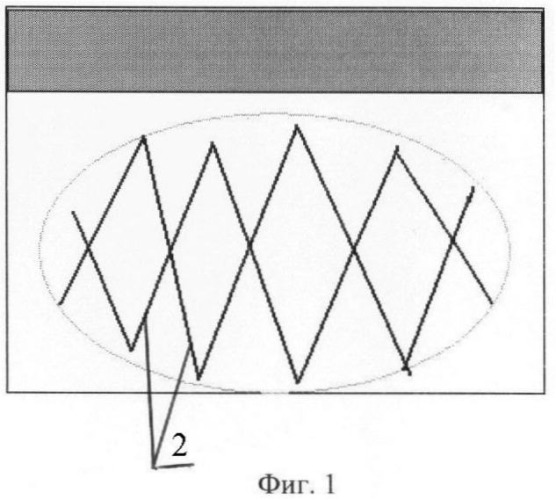
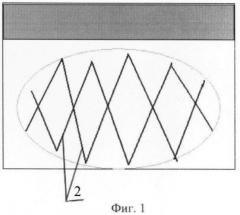
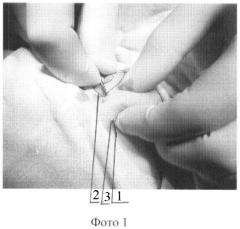
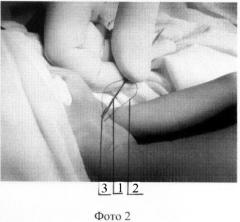
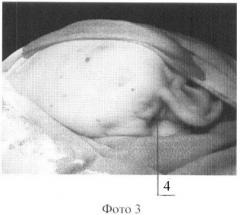
Для лучшего понимания осуществления способа приведены фото 1: шаг шва, фото 2: поворот иглы, фото 3: вид после прошивания, фигуру 1: расположение нити в патологической ткани, где 1 - игла, 2 - нить, 3 - места поворота иглы, 4 - место первоначального вкола.
Способ осуществляют следующим образом. В асептических условиях, под наркозом выполняют разрез кожи и подкожно-жировой клетчатки длиной 0,2-0,3 см ориентированным силовым линиям над местом расположения надкостницы или фасции (4). В рану вводят обоюдоострую иглу (1) с подсоединенной к ее средней части нитью (2). Первый вкол с подлежащей надкостницей или фасцией (4). Проводят нить подкожно, глубина проведения соответствует глубине патологической ткани, выкалываясь на поверхность через 1,0-3,0 см (3). Далее иглу разворачивают подкожно без вывода противоположного острия на поверхность кожи (3) и пошагово прошивают новообразование двумя концентрическими швами. Иглу вместе с нитью выводят в рану в месте первоначального вкола (4). Концы нити завязывают простым узловым швом с натяжением. Узел утапливают под кожу и рану ушивают 1-2 узловыми швами (4). Асептическая повязка. Далее возможно введение любых склерозирующих средств.
Примеры
1. Пациент П., 11 мес, Ds: капиллярно-кавернозная гемангиома околоушно-жевательной, зачелюстной и щечной областей слева. Поступила в плановом порядке 19.01.09 г. Проведено общеклиническое обследование. УЗИ СНО, выявлена смешанная гемангиома со скоростью кровотока в патологически измененных сосудах 27 см/с. 20.01.09 г. в асептических условиях под наркозом произведен разрез кожи в заушной области над сосцевидным отростком длиной 0,2 см, ориентированный по силовым линиям. В рану введена обоюдоострая игла с подсоединенной к ее средней части нитью ПДС 3/0. Первый вкол с подхватом надкостницы сосцевидного отростка. Далее игла проведена через патологическую ткань глубиной 2,5 см с выколами на поверхность через 2,0-2,5 см с поворотом иглы на глубине 0,5 см. Пошагово прошито новообразование двумя концентрическими швами. Игла вместе с нитью выведена в рану в месте первоначального вкола. Концы нити завязаны с натяжением, узел погружен под кожу, и рана ушита 2 узловыми швами. Асептическая повязка.
Послеоперационное течение гладкое. Отмечался умеренный отек в области прошивания и подглазничной области слева. Точки выколов для разворота иглы покрыты сухими корочками. Кожные швы сняты на 5-е сутки, и ребенок выписан для дальнейшего амбулаторного наблюдения по месту жительства.
2. Пациент Ш., 3 мес, Ds: капиллярно-кавернозная гемангиома околоушно-жевательной, зачелюстной и щечной областей слева. Поступила в плановом порядке 20.01.09 г. Проведено общеклиническое обследование. УЗИ СНО, выявлена смешанная гемангиома со скоростью кровотока в патологически измененных сосудах 46 см/с. 21.01.09 г. в асептических условиях под наркозом произведен разрез кожи в заушной области над сосцевидным отростком длиной 0,2 см, ориентированный силовым линиям. В рану введена обоюдоострая игла с подсоединенной к ее средней части нитью ПДС 3/0. Первый вкол с подхватом надкостницы сосцевидного отростка. Далее игла проведена через патологическую ткань глубиной 2,5 см с выколами на поверхность через 2,0-2,5 см с поворотом иглы на глубине 0,5 см. Пошагово прошито новообразование двумя концентрическими швами. Игла вместе с нитью выведена в рану в месте первоначального вкола. Концы нити завязаны с натяжением, узел погружен под кожу, и рана ушита 2 узловыми швами. Асептическая повязка.
Послеоперационное течение гладкое. Отмечались небольшие гематомы в местах разворота иглы. Точки выколов для разворота иглы покрыты сухими корочками. Выполнена УЗИ СНО, отмечается некоторое уменьшение размеров новообразования со снижением скорости кровотока до 19 см/с и обеднением его в патологических тканях. Кожные швы сняты на 5-е сутки, и ребенок выписан для дальнейшего амбулаторного наблюдения по месту жительства.
Способ лечения гемангиом, включающий создание нарушения кровообращения в тканях гемангиомы, отличающийся тем, что первый вкол обоюдоострой иглы с подсоединенной к ее средней части рассасывающейся непрерывной нитью производят в близлежащую надкостницу или фасцию, нить проводят подкожно, выкалывая иглу на поверхность через 1,0-3,0 см, при этом иглу разворачивают подкожно без вывода противоположного острия на поверхность кожи и пошагово прошивают новообразование двумя концентрическими швами, иглу вместе с нитью выводят в месте первоначального вкола, концы нити завязывают с натяжением и узел утапливают под кожу.