Способ лечения эпилепсии электростимуляцией нервов вегетативной нервной системы (способ карашурова с.е. - берснева в.п.)
Иллюстрации
Показать всеИзобретение относится к области медицины, а именно к неврологии, нейрохирургии. Проводят электростимуляцию с помощью имплантированного электростимулятора. При этом стимулируют нервы синокаротидной рефлексогенной зоны. Для подбора параметров тока проводят диагностические сеансы электростимуляции, при проведении которых до и после сеанса регистрируют электроэнцефалограмму (ЭЭГ) и осуществляют ее анализ. Диагностические сеансы проводят с использованием частот электрического тока: 1-3 Гц, 4-7 Гц, 8-13 Гц, 14-30 Гц, 31-150 Гц, при амплитуде импульсов от 5 до 15 мА и длительности импульсов от 0,1 до 0,5 мс с продолжительностью сеанса на каждой частоте от 30 секунд до 3 минут, при предъявлении сеансов в случайной последовательности. При анализе ЭЭГ для проведения лечебных сеансов выбирают диапазон частот, обеспечивающий снижение количества эпилептогенных волн не менее чем в 1,5 раза, а при проведении лечебных сеансов амплитуду импульсного тока уменьшают не менее чем в 3 раза. Повторный подбор оптимальных параметров тока для электростимуляции осуществляют через каждые 1-6 месяцев. Способ расширяет арсенал средств лечения эпилепсии. 1 з.п. ф-лы, 1 табл., 1 ил.
Реферат
Область техники
Изобретение относится к медицине, неврологии, а именно к способам улучшения лечения эпилепсии с помощью имплантируемых электростимуляторов нервов.
Предшествующий уровень техники
Известен способ повышения эффективности лечения эпилепсии противосудорожными медикаментами, заключающийся в определении концентрации этих медикаментов в крови [1].
Способ эффективен, но имеет ряд недостатков: медикаментозная терапия имеет ряд побочных эффектов в виде гепатотоксичности, снижения памяти, нарушения сна. У 30% больных она неэффективна, несмотря на достаточную концентрацию в крови антиэпилептических препаратов [2]. Для реализации этого способа нужно специальное дорогостоящее оборудование.
Наиболее близким по сущности способом является способ повышения эффективности лечения эпилепсии [3].
Лечение эпилепсии при нем осуществляется с помощью имплантированного электростимулятора блуждающего нерва. Для реализации способа производят подбор параметров тока электростимуляции в течение нескольких дней. Способ эффективен, но имеет ряд недостатков: занимает несколько дней, не позволяет сразу, во время подбора параметров тока электростимуляции контролировать противосудорожный эффект ее, может сопровождаться осложнениями в виде появления сердечных аритмий, головных болей, рвоты, исчезновения голоса [4].
Раскрытие изобретения
Задачей изобретения является лечение эпилепсии электростимуляцией нервов, снижение сроков подбора оптимальных параметров тока электростимуляции, повышение эффективности способа лечения.
Решение поставленной задачи достигается за счет того, что периодически, через каждые 1-6 месяцев, в процессе лечения определяют оптимальную частоту тока, наиболее эффективно вызывающую противосудорожный эффект по данным электроэнцефалографии. Для этого осуществляют диагностическую электростимуляцию нерва током с частотами, соответствующими частотам основных ритмов электрической активности головного мозга: тета, дельта, альфа, бета, гамма. Для лечения выбирают лишь те частоты, которые обеспечивают значительное снижение судорожной активности мозга.
Проведенный сопоставительный анализ способа-прототипа с предложенным способом выявил, что общим признаком у них является применение для повышения эффективности лечения эпилепсии подбора параметров тока электростимуляции.
Выявлены следующие отличия предлагаемого способа от способа-прототипа.
1. При подборе оптимальных параметров тока электростимуляции обращают внимание не на появление побочных эффектов электростимуляции в виде болей, першения в горле и других, характерных для передозировки амплитуды стимулирующих импульсов, а на изменения электрической активности головного мозга по данным электроэнцефалографии, характерные для противосудорожного эффекта электростимуляции (уменьшение, например, количества маркеров судорожной активности - комплексов типа «пик-волна»)
2. При подборе оптимальных параметров тока электростимуляции в процессе диагностического сеанса электростимуляции изменяют в основном частоту тока, а не его амплитуду, как в способе-прототипе.
3. Электроэнцефалографию выполняют не 1 раз в неделю в процессе лечения, а во время диагностического сеанса электростимуляции и подбора оптимальных параметров тока электростимуляции.
4. Для выявления оптимальных параметров тока электростимуляции изучают реакцию электрической активности головного мозга на стимулирующие импульсы тока пяти частотных диапазонов, соответствующих частотам дельта (1-3 Гц), тета (4-7 Гц), альфа (8-13 Гц), бета (14-30 Гц) и гамма (31-150 Гц) естественных ритмов электрической активности головного мозга.
5. Периодически, через каждые 1-6 месяцев, для поддержания высокого лечебного эффекта электростимуляции, осуществляют повторный подбор оптимальных параметров тока стимуляции, обеспечивающих выраженный противосудорожный эффект, по данным электроэнцефалографии.
Краткое описание чертежей
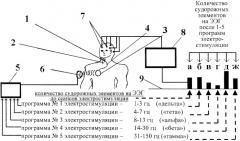
Далее изобретение поясняется с помощью чертежа:
1 - нервы синокаротидной рефлексогенной зоны,
2 - общая сонная артерия,
3 - имплантированный электростимулятор,
4 - электрод, идущий от имплантированного электростимулятора к нервам синокаротидной рефлексогенной зоны,
5 - внешнее, программирующее имплантированный электростимулятор, устройство,
6 - радиочастотный индуктор внешнего программирующего электростимулятор устройства, связанный с имплантированным электростимулятором через электромагнитные волны,
7 - электроэнцефалографические электроды,
8 - компьютерный электроэнцефалограф,
9 - гистограмма, полученная после 5 диагностических электростимуляций нерва с помощью программ №1, 2, 3, 4, 5:
а) количество эпилептогенных волн (типа «пик-волна», например) до начала электростимуляции,
б) количество эпилептогенных волн после сеанса электростимуляции программой №1,
в) количество эпилептогенных волн после сеанса электростимуляции программой №2,
г) количество эпилептогенных волн после сеанса электростимуляции программой №3,
д) количество эпилептогенных волн после сеанса электростимуляции программой №4,
ж) количество эпилептогенных волн после сеанса электростимуляции программой №5.
Из гистограммы, изображенной на чертеже, видно, что наибольшим противосудорожным эффектом обладает программа №3, а программы №4 и №1, наоборот, способствуют увеличению пароксизмальной активности головного мозга.
СВЕДЕНИЯ, ПОДТВЕРЖДАЮЩИЕ ВОЗМОЖНОСТЬ ОСУЩЕСТВЛЕНИЯ ИЗОБРЕТЕНИЯ
Диагностические стимуляции нервной системы с помощью стимулов различного вида (звуковых, световых, тактильных, например) широко применяются для исследования ее состояния [2, 5]. При эпилепсии стимулирующие импульсы позволяют определять особенности протекания процессов возбуждения и торможения в центральной нервной системе, порог возникновения судорожной активности. При эпилепсии порог судорожной активности значительно снижается. Возникновение судорожной активности головного мозга чаще происходит в ответ на стимулы определенной частоты, нередко соответствующей частоте основных ритмов мозга (альфа, бета, гамма, тета, дельта) [2].
Способ может быть реализован на основе способа лечения эпилепсии радиочастотной электростимуляцией синокаротидных нервов. Ввиду того что нервы синокаротидных рефлексогенных зон связаны с естественными антиэпилептическими системами мозга через ретикулярную формацию, стимуляция их током с определенной частотой может приводить к активации этих систем и развитию противосудорожного эффекта [6]. Выраженность этого эффекта зависит, в основном, от частоты применяемого тока электростимуляции и его амплитуды. При более высокой его амплитуде значительно ярче проявляются реакции нервной системы. Предложенный способ подбора оптимальных параметров тока электростимуляции нервов синокаротидных рефлексогенных зон осуществляется следующим образом.
К голове пациента подключают 8 или более электродов электроэнцефалографа, расположенных над лобными, височными, теменными и затылочными областями полушарий (например, по системе 10-20%) (7 на чертеже) и регистрируют электроэнцефалограмму в монополярных отведениях.
Над корпусом имплантированного электростимулятора (3 на чертеже) располагают радиочастотный индуктор - 6 внешнего программирующего имплантированный электростимулятор устройства - 5, связанного с имплантированным электростимулятором через электромагнитные волны. Электроэнцефалографические электроды подключают к компьютерному электроэнцефалографу - 8.
Больной во время исследования находится в экранированном от электромагнитных волн, затемненном, звуконепроницаемом помещении, с закрытыми глазами. Диагностическую электростимуляцию выполняют в виде пяти последовательных сеансов электростимуляций, во время каждого из которых применяется частота импульсов тока только лишь одного из следующих диапазонов частот (Фиг.1):
1-3 Гц («дельта») программы №1;
4-7 Гц («тета») программы №2;
8-13 Гц («альфа») программы №3;
14-30 Гц («бета») программы №4;
31-150 Гц («гамма») программы №5.
Последовательность включения этих программ выбирается случайным образом. Продолжительность сеансов одинаковая - от 30 секунд до 3 минут, а длительность интервалов между ними также одинаковая - от 3 до 30 минут.
До сеансов электростимуляции и после каждого из них выполняют электроэнцефалографию.
Длительность периодов анализа электроэнцефалограммы до и после каждого из сеансов одинаковая для каждого пациента. Амплитуду импульсов тока электростимуляции каждой из пяти программ устанавливают в пределах от 5 до 15 мА, но такой, чтобы не наблюдалось побочных эффектов в виде болей, покалывания в области шеи. При высокой амплитуде более явно проявляются эффекты воздействия на нерв тока различной частоты. Длительность импульсов тока каждой из пяти программ находится в диапазоне от 0,1 до 0,5 мс. С помощью компьютерного электроэнцефалографа - 8 - в результате анализа электроэнцефалограммы получают гистограмму - 9, отражающую количество эпилептогенных волн в электрической активности головного мозга до сеансов электростимуляции (а), и после каждой из пяти программ электростимуляции (б, в, г, д, ж). Та частота тока, которая обеспечивает наибольшее снижение количества эпилептогенных волн (например, «г» на чертеже программы №3), обладает наибольшим противосудорожным эффектом и соответствует оптимальной частоте тока электростимуляции, которую используют для последующих лечебных сеансов электростимуляции.
Такие сеансы лечебных электростимуляций выполняют после подбора оптимального тока электростимуляции, применяя во время них импульсы тока с амплитудой не менее чем в 3 раза меньше, чем была при подборе оптимальной частоты их во время диагностических сеансов.
Для предотвращения снижения эффективности электростимуляции из-за известного свойства нервной системы «уходить» из-под влияния внешних раздражителей, подбор оптимальной частоты тока электростимуляции посредством диагностических сеансов проводят регулярно - через каждые 1-6 месяцев.
ПРИМЕРЫ РЕАЛИЗАЦИИ СПОСОБА
Сокращения, принятые при описании клинических примеров и клинических результатов:
Программа №1 - электростимуляция нервов током с частотой 1-3 Гц (как у дельта ритмов мозга)
Программа №2 - электростимуляция нервов током с частотой 4-7 Гц (как у тета ритмов мозга)
Программа №3 - электростимуляция нервов током с частотой 8-13 Гц (как у альфа ритмов мозга)
Программа №4 - электростимуляция нервов током с частотой 14-30 Гц (как у бета ритмов мозга)
Программа №5 - электростимуляция нервов током с частотой 30-150 Гц (как у гамма ритмов мозга)
Примечание: амплитуда импульсов тока и их продолжительность во всех программах во время диагностических сеансов электростимуляции - 5 мА и 0,3 мс соответственно.
ЭЭГ - электроэнцефалограмма, компьютерная
НСКЗ - нервы синокаротидный рефлексогенной зоны
ПРИМЕР 1
Больному Д., 56 лет с диагнозом идиопатическая, парциальная эпилепсия с частыми тонико-клоническими припадками и абсансами, с лечебной целью имплантирован электростимулятор НСКЗ.
Длительность болезни была 10 лет. ЭЭГ до операции: очаговая пароксизмальная активность в левой височной области, снижение порога судорожной активности. Через две недели после операции выполнены 5 последовательных диагностических сеансов электростимуляции с помощью программ №1, 2, 3, 4, 5 для подбора оптимальных параметров тока электростимуляции. Длительность каждого из 5 сеансов стимуляции была по 30 секунд, а интервалов между ними и периодов анализа ЭЭГ до и после них - по 3 минуты. Выявлена наибольшая эффективность программы №3, обеспечивавшей снижение количества эпилептогенных волн на ЭЭГ более чем в 2,3 раза по сравнению с ЭЭГ до сеансов электростимуляции. Далее электростимуляции с такой частотой тока, но в 3 раза меньшей амплитудой его больной получал в течение 6 месяцев по 15 мин через каждые 4 часа ежедневно. Отмечено значительное клиническое улучшение. Через 6 месяцев после операции выполнены очередные диагностические сеансы подбора оптимальных параметров тока электростимуляции. Выявлена наибольшая эффективность программы №4, обеспечивавшей снижение количества эпилептогенных волн в 3,2 раза. Этот режим электростимуляции с уменьшенной в 3,5 раза амплитудой тока применялся для лечения эпилепсии еще 6 месяцев. Отмечалось дальнейшее облегчение течения заболевания. Через 12 месяцев после операции вновь была выполнена процедура подбора оптимального лечебного режима электростимуляции. Наибольшим противосудорожным эффектом обладала программа №4, обеспечивавшая снижение количества эпилептогенных волн в 2,5 раза.
Продолжительность сеансов электростимуляции и интервалов между ними, во время которых осуществлялся анализ ЭЭГ при второй и третьей процедурах подбора оптимальных параметров тока электростимуляции, была такой же, как и во время первой диагностической процедуры.
Состояние больного значительно улучшилось по сравнению с дооперационным периодом. В сроки до операции, через шесть месяцев, через 12 месяцев после нее, количество генерализованных припадков было 6, 3, 1 в месяц соответственно, а количество абсансов - 15, 6, 3 в месяц соответственно. Суточная потребность в антиэпилептических лекарствах (фенобарбитале, дифенине) через 6 и 12 месяцев после операции снизилась в 1,3 и 1,7 раз соответственно.
Заключение
Применение способа периодического подбора оптимальных параметров тока электростимуляции нервов позволило добиться выраженного положительного клинического эффекта электростимуляции НСКЗ, выразившегося в значительном снижении потребности в медикаментах, уменьшении количества припадков. В процессе подбора оптимальных параметров тока электростимуляции отмечалось изменение их частоты со временем.
ПРИМЕР 2
Больному Р., 42 лет, страдавшему генерализованной идиопатической эпилепсией с частыми тонико-клоническими припадками и абсансами, имплантирован электростимулятор НСКЗ.
Длительность болезни была около 7 лет. ЭЭГ до операции: пароксизмальная активность в правой теменно-височной области, на фоне гипервентиляции.
После операции выполнены диагностические сеансы электростимуляции для выбора оптимальных параметров тока, с помощью программ №1, 2, 3, 4, 5. Длительность сеансов стимуляции была по 60 с, а длительность интервалов между ними - по 20 мин.
Выявлена наибольшая эффективность программы №5, обеспечивавшей снижение количества эпилептогенных волн более чем в 2,5 раза по сравнению с тем, что было до сеансов электростимуляции. Электростимуляции током такой частоты, но с уменьшенной в 3,5 раза амплитудой импульсов применялись в течение 6 месяцев, по 10 минут через каждые 4,5 часа ежедневно. Отмечалось клиническое улучшение. Через 6 месяцев выполнена повторная процедура подбора оптимальных параметров тока электростимуляции. Программа №5 вновь оказалась наилучшей, так как обеспечивала наибольшее снижение количества эпилептогенных волн, в 3,8 раз. Этот режим электростимуляции, но с уменьшенной в 3,4 раза амплитудой тока применялся по 10 минут через каждые 4 часа ежедневно. Отмечалось дальнейшее улучшение клинического результата. Через 12 месяцев после операции выполнена вновь аналогичная вышеописанной процедура подбора параметров тока электростимуляции. Наибольший противосудорожный эффект получен также при применении программы №5 - снижение количества эпилептогенных волн в 3,5 раза. Состояние больного значительно улучшилось по сравнению с тем, что было через 6 месяцев после операции. В сроки до операции, через шесть месяцев, через 12 месяцев после нее, количество генерализованных припадков в месяц было: 8, 6, 2 соответственно, а количество абсансов 23, 15, 1 в месяц соответственно. Суточная потребность в антиэпилептических препаратах (карбамазепине, депакине) снизилась в вышеуказанные сроки в среднем в 1,6; 2,0; 2,5 раза.
Заключение
Периодический подбор оптимальных параметров тока электростимуляции НСКЗ позволил снизить частоту припадков и потребность в медикаментах. Отмечалась неизменность наиболее эффективной частоты тока в сроки через 6 месяцев и 1 год после операции.
ПРИМЕР 3
Больной Л., 28 лет, страдавшей симптоматической эпилепсией с частыми тонико-клоническими припадками и абсансами, с лечебной целью имплантирован электростимулятор НСКЗ. Длительность болезни была 18 лет. ЭЭГ на фоне депривации сна до операции: пароксизмальная активность в височных областях (зеркальные очаги). После операции выполнена процедура подбора оптимальных параметров тока электростимуляции с помощью программ №1, 2, 3, 4, 5. Длительность сеансов электростимуляции была по 3 минуты, а длительность интервалов между ними - по 30 минут. Выявлена наибольшая эффективность программы №3: снижение количества эпилептогенных волн более чем в 4,2 раза по сравнению с ЭЭГ до сеансов электростимуляции. Программы №1, 2, 5 усиливали судорожную активность мозга, а программа №4 не оказывала никакого влияния на электрическую активность головного мозга. Электростимуляции током с частотой программы №3, но в 3 раза меньшей амплитудой его импульсов применялись в течение 6 месяцев, по 18 минут через каждые 6 часов ежедневно. Отмечалось клиническое улучшение. Через 6 месяцев выполнена аналогичная вышеописанной процедура подбора оптимального тока электростимуляции. Наибольшее снижение количества эпилептогенных волн, в 5,8 раз по сравнению с тем, что было до диагностических процедур, достигнуто при применении программы №4. Этот режим электростимуляции применялся еще 6 месяцев, при амплитуде, в 4,5 раза меньшей, чем во время процедуры.
Наблюдалось дальнейшее улучшение течения заболевания. Через 12 месяцев после операции выполнена вновь процедура подбора оптимального тока электростимуляции. Наибольший противосудорожный эффект был получен при применении программы №5 - снижение количества эпилептогенных волн в 6,5 раз. Состояние больной значительно улучшилось по сравнению с тем, что было через 6 месяцев после операции. В сроки до операции, через 6 месяцев, через 12 месяцев после нее, количество генерализованных припадков в месяц было 9, 4, 2 соответственно, а количество абсансов в месяц: 9, 3, 0 соответственно. Суточная потребность в антиэпилептических препаратах (фенобарбитале, депакине) снизилась через 6 и 12 месяцев в 3,2 и 4 раза соответственно.
Заключение
В процессе лечения больной электростимуляциями НСКЗ наблюдалось изменение наиболее эффективных параметров тока электростимуляции в сторону увеличения частоты импульсов тока. Без периодического подбора через 6, 12 месяцев после операции оптимальных параметров тока электростимуляции могли бы оказаться неэффективными уже через 6 месяцев после операции.
РЕЗУЛЬТАТЫ КЛИНИЧЕСКИХ ИСПЫТАНИЙ СПОСОБА
Способ применен у 28 больных эпилепсией (генерализованной идиопатической - у 22, локализованной идиопатической - у 5 человек, симптоматической (вторичной) - у 1 человека), возрастом от 17 до 54 лет (9 женщин, 19 мужчин). Всем пациентам этой основной группы с лечебной целью имплантированы электростимуляторы НСКЗ (у 12 человек на правые НСКЗ, а у 16 человек - на левые НСКЗ). Подбор оптимальных параметров тока электростимуляции осуществлялся в сроки: через 2 недели, 6, 12 месяцев после нее. Для этого применяли ток с параметрами, соответствующими вышеуказанным программам №1, 2, 3, 4, 5. Длительность последовательных диагностических сеансов электростимуляции была от 30 с до 3 мин, а длительность интервалов между ними, когда проводился анализ электроэнцефалограмм на предмет количества эпилептогенных волн после каждого из сеансов стимуляции, была от 3 до 30 мин. Программы электростимуляции предъявляли в случайной последовательности. После завершения определения оптимальных параметров тока электростимуляции больным этой группы ежедневно выполняли лечебные сеансы электростимуляций НСКЗ по 5-15 минут через каждые 4-6 часов током с выбранными оптимальными параметрами, но с амплитудой его, не менее чем в 3 раза меньшей, чем во время подбора вышеуказанных параметров. Для сравнения данного способа со способом-прототипом были созданы еще 2 группы больных.
В первую контрольную группу вошли 18 больных эпилепсией, которым был вживлен электростимулятор блуждающего нерва. Подбор оптимальных параметров тока электростимуляции выполняли по способу [3]: через 12-14 дней после операции произвольно выбирали параметры тока в диапазоне 20-150 Гц, 0,2-1,0 мс. Амплитуду тока подбирали в диапазоне 0,1-1,0 мА такой, которая не вызывала болей в области шеи или других осложнений. Длительность ежедневных лечебных сеансов электростимуляции после завершения вышеуказанного выбора оптимальных параметров тока электростимуляции была по 30-60 с, через каждый час.
Во вторую контрольную группу вошли 18 больных эпилепсией, которым был вживлен электростимулятор НСКЗ. Оптимальные параметры тока электростимуляции у них также подбирали по способу-прототипу [3].
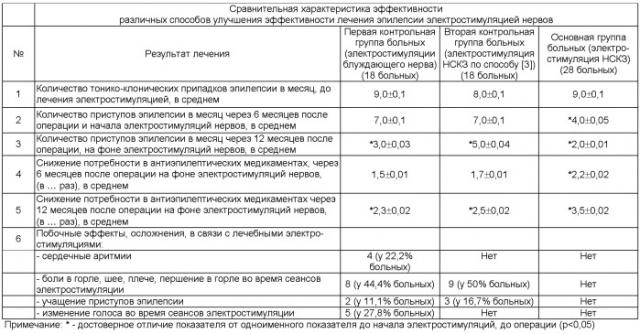
Для ежедневных электростимуляций применялся режим и параметры тока, как в вышеуказанной первой контрольной группе. Больные основной и двух контрольных групп были идентичны по половому, возрастному составу и по формам эпилепсии. Все они получали антиэпилептическую медикаментозную терапию, включавшую в себя фенобарбитал, финлепсин, карбамазепин. Результаты сравнения эффективности способа Карашурова С.Е. - Берснева В.П. и способа-прототипа приведены в таблице.
БИБЛИОГРАФИЧЕСКИЕ ДАННЫЕ
1. Формализованный подход к назначению антиэпилептических препаратов в нейропедиатрии. // Методическое пособие для врачей под редакцией акад. РАМН А.А.Баранова, - Государственное учреждение Научный Центр Здоровья детей Российской Академии Медицинских наук г.Москвы. - 2003. - 28 с.
2. Зенков Л.Р. Клиническая эпилептология с элементами нейрофизиологии. // М. - «Медицинское информационное агентство» -2002. - 410 с.
3. Способы вживления нейростимулятора и показания к его применению. // Методические рекомендации №9/267 Министерства здравоохранения РФ. - С-Петербург. - 1996. -11 с.
4. J. Wheless W., Baumgartner J, Magio B. Complication of vagus nerve stimulation. // Epilepsia. - 1999. - Vol 40. - Suppl. 2 - P. 91.
5. Эпилепсия. // Большая медицинская энциклопедия. - Москва, «Советская энциклопедия» - 1986. - Том 28, - с.120-127.
6. Сигуа О.А. Роль каротидного синуса в возникновении и подавлении судорожной активности в эксперименте. // Труды Института клинической и экспериментальной неврологии Грузинской ССР. - 1967. - Том 4. - С.53-62.
Из Таблицы видно, что способ Карашурова С.Е - Берснева В.П. (основная группа) значительно быстрее обеспечивает снижение количества приступов (уже через 6 месяцев), а также ускоряет снижение доз антиэпилептических препаратов (уже через 6 месяцев). В Контрольных же группах эти показатели достоверно снизились лишь через год после начала лечения. Способ не имеет побочных эффектов в отличие от способа-прототипа.
1. Способ лечения эпилепсии, включающий подбор параметров электрического тока и проведение электростимуляции с помощью имплантированного электростимулятора, отличающийся тем, что стимулируют нервы синокаротидной рефлексогенной зоны; при подборе параметров тока проводят диагностические сеансы электростимуляции, при этом до и после сеанса регистрируют электроэнцефалограмму (ЭЭГ) и осуществляют ее анализ; диагностические сеансы проводят с использованием частот электрического тока: 1-3 Гц, 4-7 Гц, 8-13 Гц, 14-30 Гц, 31-150 Гц, при амплитуде импульсов от 5 до 15 мА и длительности импульсов от 0,1 до 0,5 мс с продолжительностью сеанса на каждой частоте от 30 с до 3 мин, при предъявлении сеансов в случайной последовательности; при анализе ЭЭГ для проведения лечебных сеансов выбирают диапазон частот, вызывающий снижение эпилептогенных волн не менее чем в 1,5 раза, а при проведении лечебных сеансов амплитуду импульсного тока уменьшают не менее чем в 3 раза; повторный подбор оптимальных параметров тока для электростимуляции осуществляют через каждые 1-6 месяцев.
2. Способ по п.1, отличающийся тем, что частоты тока электростимуляции, вызывающие во время диагностических сеансов усиление пароксизмальной активности на ЭЭГ или не оказывающие никакого влияния на нее, исключают из лечебных сеансов.