Способ пластики дефекта мягких тканей кисти и пальцев
Иллюстрации
Показать всеИзобретение относится к хирургии кисти и может быть применимо для пластики дефекта мягких тканей кисти и пальцев. На первом этапе формируют кожно-фасциально-жировой островковый лоскут, включающий подкожную вену. Производят дополнительный разрез кожи от края лоскута до точки его ротации. Пересекают вену дистальнее лоскута на уровне точки ротации и анастомозируют ее с лучевой артерией. Укладывают лоскут на свое место. На втором этапе вену пересекают проксимальнее лоскута. Перемещают лоскут в дефект тканей реципиентной области. Проводят проксимальный отдел артериализованной вены в подкожном тоннеле или путем выполнения дополнительного разреза от края дефекта до тыльной венозной магистрали необходимого диаметра и анастомозируют с подкожной веной в реципиентной области. Способ позволяет предотвратить ишемические осложнения. 3 ил.
Реферат
Предполагаемое изобретение относится к медицине, а именно к реконструктивной хирургии кисти.
Известны способы пластики венозным кожно-жировым лоскутом (см., например, Fukui Akihiro, Inada Yuji, Maeda Masami et al. (Venous flapits classification and clinical applications // Microsurgery. - 1994. - V.15., №8. - P.571-578.; Белоусов A.E., Кузин B.B., Куприн П.Е. «Венозные лоскуты» в пластической хирургии конечностей // Вестн. Хир. - 1991. - Т.146, №1. - С.74-77).
Однако при известных способах пластики частота необратимых ишемических осложнений остается высокой (до 40%), что приводит не только к частичным, но и полным некрозам лоскута, основной причиной которых является неадекватная его васкуляризация.
В качестве прототипа выбран способ пластики дефекта мягких тканей кисти и пальцев, заключающийся в перемещении с предплечья кожно-жирового лоскута на дистальной венозной ножке и его ретроградной артериализации путем анастомозирования дистального конца одной из вен, включенных в лоскут, с артерией реципиентной области (патент РФ №2136234, МПК A61B 17/322, 1999 г.).
Однако этот способ имеет существенные недостатки: 1) способ не обеспечивает адекватной профилактики ишемических осложнений, в связи с чем лоскуты приживают с явлениями эпидермолиза, венозной недостаточности и краевого некроза;
2) артериализация лоскута осуществляется путем анастомозирования дистального конца одной из вен, включенных в лоскут, с пальцевой артерией, что нефизиологично, так как кровоток в венозной ножке происходит против венозных клапанов и необходимо время для преодоления их сопротивления с формированием ретроградного кровотока;
3) подобная ретроградная артериализация может увеличить венозную недостаточность лоскута и даже привести к тромбозу его сосудов вследствие увеличения турбулентности кровотока в них с последующим некрозом тканей;
4) кровоток в пальцевой артерии может оказаться недостаточным для формирования ретроградного кровотока в венозной ножке;
5) при реализации способа обязательно возникает необходимость в пересечении артерии реципиентной области для формирования анастомоза «конец-в-конец».
Задача предлагаемого технического решения - обеспечение надежной профилактики ишемических осложнений при пластике венозными лоскутами на ножке.
Поставленная задача решается за счет того, что на первом этапе формируют кожно-фасциально-жировой островковый лоскут, включающий подкожную вену, производят дополнительный разрез кожи от края лоскута до точки его ротации, вена пересекается дистальнее лоскута на уровне точки ротации и анастомозируется с лучевой артерией, на втором этапе вена пересекается проксимальнее лоскута, который повторно мобилизуется на сформированной дистальной артериализованной венозной ножке до точки ротации, после перемещения лоскута в дефект тканей реципиентной области проксимальный отдел его вены проводится в подкожном тоннеле или путем выполнения дополнительного разреза от края дефекта до тыльной венозной магистрали необходимого диаметра и анастомозируется с подкожной веной в реципиентной области.
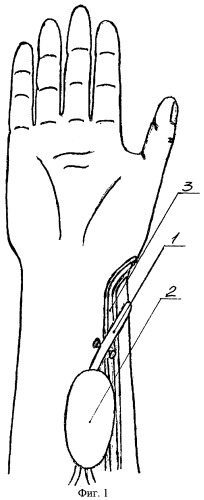
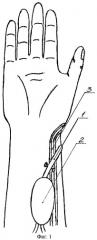
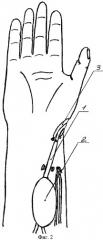
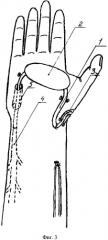
Сущность способа пластики преформированным венозным лоскутом поясняется чертежами, где на фиг.1 представлено выделение кожно-фасциально-жирового островкового лоскута на венозной ножке; на фиг.2 - артериализация венозной ножки лоскута путем анастомозирования ее с лучевой артерией; на фиг.3 - перемещение островкового лоскута на кисть на артериализованной венозной ножке и восстановление оттока крови из лоскута в подкожное венозное русло.
Способ осуществляется следующим образом.
На первом этапе над подкожной веной 1 выполняют окаймляющий разрез кожи и подлежащих тканей для формирования островкового кожно-фасциально-жирового лоскута 2 необходимых размеров. При этом подкожная вена находится на середине лоскута. Лоскут вместе с включенной в него веной отделяют от подлежащих и окружающих тканей, причем лоскут 2 мобилизуют таким образом, чтобы не нарушить его связей с веной 1. В проекции вены выполняют дополнительные разрезы кожи дистальнее и проксимальнее лоскута. Далее вену мобилизуют в проксимальном и преимущественно в дистальном направлениях. При этом перевязывают венозные ветви, отходящие от основного ствола за пределами лоскута, а дистальный отдел подкожной вены 1 мобилизуют на протяжении, соответствующем длине формируемой питающей ножки, до точки ротации лоскута. Питающая ножка, представленная подкожной веной 1, должна обеспечивать беспрепятственный перенос лоскута, в связи с этим ее длина зависит от степени удаления реципиентной области верхней конечности от донорской. Затем формируют артериализованную венозную питающую ножку. Для этого выделяют лучевую артерию 3. Артерию и мобилизованную подкожную вену 1 пересекают на уровне точки ротации. Центральный конец вены анастомозируют с периферическим концом лучевой артерии, а периферический конец вены и центральный конец артерии перевязывают. Принципиально возможно также подсоединение вены к артерии по типу «конец-в-бок». После артериализации подкожной вены 1 лоскут 2 укладывают на свое же место. Послойно зашивают раны. Через 2-3 недели выполняют собственно перемещение лоскута 2 в реципиентную область. Для этого выполняют разрезы по ходу рубцов после первого этапа операции. Лоскут 2 повторно мобилизуют на ранее сформированной сосудистой ножке, представленной артериализованной веной 1, до точки ротации. Эту артериализованную вену 1 также мобилизуют проксимальнее лоскута на длину, достаточную для формирования венозного анастомоза в реципиентной области. Иссекают рубцы в реципиентной области. Образовавшуюся рану соединяют с донорской раной или формируют подкожный тоннель от донорской области до реципиентной. Артериализованную вену 1 пересекают проксимальнее лоскута. Лоскут 2 на артериализованной вене 1 перемещают в реципиентную область. При этом артериализованную вену проводят в подкожном тоннеле или укладывают в рану. Точка ротации питающей ножки обычно находится в области сформированного на первом этапе артериовенозного анастомоза. На тыльной поверхности реципиентной области выделяют подкожную вену 4. После перемещения лоскута проксимальный отдел артериализованной вены 1 проводят в подкожном тоннеле и анастомозируют с центральным концом тыльной подкожной вены 4. В случае перемещения лоскута на ладонную поверхность кисти этот участок вены проводят на тыльную поверхность через межмышечный канал 5, сформированный в межпястном промежутке. Зашивают раны в донорской и реципиентной областях. Рану в области заимствования лоскута также зашивают первично.
Клинический пример
Б-ой Д-ин Ю.А., 38 лет, ист. бол. №239087, находился на лечении в Нижегородском НИИТО по поводу культи первого пальца на уровне основания основной фаланги, культей 2-5 пястных костей правой кисти, культей первого, третьего, четвертого пальцев на уровне проксимальных третей основных фаланг, культей второй, пятой пястных костей левой кисти на уровне головок после отморожения. При обследовании пациента выявлено, что на левой кисти схват частично сохранен, а на правой кисти отсутствует полностью, что значительно ограничивает возможности самообслуживания. С целью восстановления возможности схвата кистью решено переместить культю второй пястной кости на культю первой. Учитывая, что при подобной операции неизбежно образуются дефекты кожи или на лучевой поверхности третьей пястной кости, или в первом межпальцевом промежутке, решено заместить его с помощью полноценного кожно-жирового лоскута адекватной структуры. В связи с этим 15.01.09 г. выполнен первый этап пластики венозным кожно-фасциально-жировым лоскутом с ладонной поверхности предплечья. Размер островкового лоскута составил 3 см на 5 см, а в качестве питающего сосуда в лоскут включена одна из подкожных вен на ладонной поверхности предплечья. Артериализация лоскута выполнена путем анастомозирования дистального отдела вены с периферическим концом лучевой артерии по типу «конец-в-конец». После операции адекватность кровотока в сосудистой ножке определялась с использованием клинических и ультразвуковых методов. При этом кровоснабжение лоскута оставалось адекватным, а сам он был полностью жизнеспособным, без каких-либо признаков венозной недостаточности и эпидермолиза. Второй этап операции перемещения лоскута осуществлен одновременно с перемещением культи второй пястной кости (29.01.09 г.). При этом сформированный первый палец был укрыт с помощью покровных тканей самой поврежденной кисти, дефект кожи на лучевой поверхности третьей пястной кости закрыт с помощью кожного трансплантата, а в первом межпальцевом промежутке - артериализованного венозного лоскута. Для этого лоскут был повторно мобилизован уже на артериализованной венозной ножке. После пересечения артериализованной вены проксимальнее лоскута он был перемещен в образовавшийся дефект тканей на кисти. При этом рана на предплечье соединена с дефектом, а сформированная ножка уложена в образовавшееся ложе. Выходящий из лоскута отдел артериализованной вены анастомозирован с тыльной подкожной веной необходимого диаметра. Донорская рана на предплечье ушита первично. Послеоперационное течение гладкое. Кровоснабжение лоскута оставалось адекватным, в связи с чем он прижил полностью без каких-либо признаков некроза, венозной недостаточности и эпидермолиза. Раны на кисти и на предплечье зажили первичным натяжением. Донорский изъян на предплечье представлен лишь линейным рубцом. При ультразвуковом исследовании сосуда лоскута от 17.02.09 г. выявлен магистральный кровоток в нем без каких-либо признаков турбулентности кровотока и гемодинамически значимых препятствий ему. Систолическая скорость кровотока составила 19 см/сек. При повторном поступлении в клинику отмечается возможность двустороннего схвата кисти. Первый межпальцевой промежуток является адекватным и не препятствует движениям в первом запястно-пястном суставе.
При использовании способа осуществляется ортоградная, более физиологическая артериализация лоскута по ходу клапанов вены, как и ортоградный отток крови из лоскута, что уменьшает вероятность тромбоза сформированного анастомоза и венозной сосудистой ножки.
Двухэтапное перемещение венозного лоскута после его предварительной хирургической тренировки обеспечивает повышение устойчивости тканей к гипоксии, улучшает артериализацию тканей и способствует формированию новых механизмов венозного оттока из лоскута.
В связи с хорошим кровотоком в лучевой артерии сосудистая ножка может быть сформирована достаточной длины, а лоскут может быть сформирован в наименее заметном месте, что позволяет заместить дефекты тканей не только на кисти, но и на пальцах с минимальным донорским изъяном.
При формировании между веной и лучевой артерией анастомоза «конец-в-конец» устраняется какой-либо ущерб сосудистым ресурсам кисти.
Достаточный для анастомозирования диаметр сосудов и хороший кровоток в лучевой артерии и вене лоскута снижает вероятность тромбирования как артериального, так и венозного анастомозов.
Способ пластики дефекта мягких тканей кисти и пальцев, заключающийся в формировании на предплечье кожно-фасциально-жирового лоскута на дистальной венозной сосудистой ножке и перемещении его в реципиентную область в подкожном тоннеле или путем выполнения дополнительного разреза, проводимого от точки ротации лоскута до реципиентной области, отличающийся тем, что на первом этапе формируют кожно-фасциально-жировой островковый лоскут, включающий подкожную вену, производят дополнительный разрез кожи от края лоскута до точки его ротации, пересекают вену дистальнее лоскута на уровне точки ротации и анастомозируют ее с лучевой артерией, укладывают лоскут на свое место, на втором этапе вену пересекают проксимальнее лоскута, который повторно мобилизуют на сформированной дистальной артериализованной венозной ножке до точки ротации, после перемещения лоскута в дефект тканей реципиентной области проксимальный отдел артериализованной вены проводят в подкожном тоннеле или путем выполнения дополнительного разреза от края дефекта до тыльной венозной магистрали необходимого диаметра и анастомозируют с подкожной веной в реципиентной области.