Способ прогнозирования риска кровотечения из варикозно-расширенных вен желудка
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к хирургии, и предназначено для прогнозирования риска кровотечения из варикозно расширенных вен желудка. С помощью эндоскопической ультрасонографии проводят измерение диаметра варикозно расширенных вен желудка и при его значении менее 4 мм прогнозируют отсутствие риска кровотечения, при значении диаметра 4 мм и более - наличие риска кровотечения. Способ позволяет прогнозировать риск кровотечения из варикозно расширенных вен желудка на основании данных эндоскопической ультрасонографии. 8 ил.
Реферат
Изобретение относится к медицине, к хирургии, конкретно к способам прогнозирования риска кровотечения из варикозно расширенных вен желудка.
Прогнозирование и предупреждение пищеводно-желудочных кровотечений из варикозно расширенных вен является одной из главных проблем при лечении портальной гипертензии, так как развитие геморрагии и особенно ее рецидива у таких больных приводит к высокой летальности.
Наиболее близким к предлагаемому способу является способ, основанный на визуальной оценке расширенных вен желудка с помощью эндоскопического исследования, предложенный Ерамишанцевым А.К. и соавт. [2], согласно которому проводят эндоскопическое исследование при инверсионном положении эндоскопа и максимальной инсуффляции воздухом. О состоянии вен желудка судят по толщине и выбуханию складок слизистой кардиального отдела и проксимальной трети желудка (при сегментарной портальной гипертензии), при этом варикозному расширению вен пищевода III степени соответствует резко выраженное расширение вен кардиального отдела желудка. Значительно реже при расширении вен в пищеводе I степени в кардиальном отделе обнаруживают резко выраженное варикозное расширение вен в виде крупных, напряженных, выбухающих в просвет органа складок слизистой оболочки и наоборот. В большей мере это характерно для больных с внепеченочной портальной гипертензией.
Само наличие варикозно расширенных вен желудка уже является фактором риска кровотечения, который составляет 80,5% [3]. Другие, более точные и объективные, критерии риска геморрагии, помимо гастропатии, выявляемой при эндоскопии, в литературе не описываются. Кроме того, анализ собственного опыта и данных литературы позволяет сделать вывод, что диагностика варикозного расширения вен желудка, проводимая на основании эндоскопического исследования, является достаточно субъективной. Значительный разброс показателей частоты выявления измененных венозных сосудов желудка разными исследователями может говорить не только об обследовании разных категорий пациентов, но и качестве диагностики. Расширение вен желудка может не выявляться при осмотре ввиду отсутствия необходимого опыта исследователя либо может отсутствовать тщательный прицельный осмотр этой зоны, что приходилось наблюдать и нам в некоторых случаях. Кроме того, толщина и выбухание складок слизистой желудка, определяемые глазом, не являются объективным критерием оценки наличия и состояния патологического процесса в желудке.
Новой технической задачей является повышение точности и информативности способа.
Для решения поставленной задачи в способе прогнозирования риска кровотечения из варикозно расширенных вен желудка путем проведения эндоскопического исследования проводят эндоскопическую ультрасонографию, при которой измеряют диаметр варикозно расширенных вен желудка и при его значении менее 4 мм прогнозируют отсутствие риска кровотечения, при значении диаметра 4 мм и более - наличие риска кровотечения.
В проанализированной авторами научно-медицинской и патентной литературе не найдено данных новых отличительных признаков и они явным образом не следуют для специалиста из уровня техники.
Данный способ прошел клинические испытания в НИИ гастроэнтерологии Сибирского государственного медицинского университета. Таким образом, данное техническое решение соответствует критериям изобретения "новизна", "изобретательский уровень" и "промышленно применимо".
Способ осуществляют следующим образом.
Эндоскопическое исследование проводят по известной методике стандартной эзофагогастродуоденоскопии в положении пациента на левом боку [1]. За 30 минут до исследования выполняют премедикацию, которая включает внутримышечное введение 2 мл 0,5% раствора седуксена и подкожное введение 1 мл 0,1% раствора атропина. Затем производят анестезию глотки местным анестетиком (2 мл 10% раствора лидокаина).
Эндоскопическую ультрасонографию выполняют по стандартным принципам данного метода ультразвуковой диагностики. Исследование дает возможность детально изучить строение стенок пищевода и желудка, получив послойное изображение. Для исследования желудка используют изображение в общепринятых позициях. Эндоскопическую ультрасонографию осуществляют путем прямого контакта датчика со слизистой оболочкой желудка через баллон, покрывающий датчик и заполненный деаэрированной водой, с целью улучшения изображения стенки пищеварительного тракта, а также после введения деаэрированной воды в просвет пищевода и желудка через инструментальный канал фиброгастроскопа.
Введение фиброгастроскопа производят под контролем зрения. Миниатюрный ультразвуковой радиально сканирующий зонд MN-2R/MN-3R с частотой сканирования 20 МГц проводят через инструментальный канал видеофиброгастроскопа GIF-1T140 видеосистемы EVIS EXERA GLV-160 («Olimpus», Япония) и под визуальным контролем проводят сканирование желудка. Длительность обследования составляет 15-20 минут. Определяют вероятность риска кровотечения из варикозно расширенных вен желудка, и при расширении вен желудка менее 4 мм прогнозируют отсутствие риска кровотечения, при значении диаметра 4 мм и более - наличие риска кровотечения.
Приведенный критерий определения степени риска кровотечения из варикозно расширенных вен желудка методом эндоскопии, дополненным эндоскопической ультрасонографией, получен при анализе опыта лечения больных с портальной гипертензией, анализе кровотечений и их рецидивов, летальных исходов, эффективности консервативных, хирургических и эндоскопических методов у 84 пациентов. Больные поступали с продолжающимся кровотечением из расширенных вен желудка, признаками неустойчивого гемостаза либо в плановом порядке по направлению гастроэнтеролога в связи с кровотечениями, перенесенными в анамнезе. Всем проводили комплексное обследование, включающее определение лабораторных показателей, характеризующих различные стороны функционального состояния печени с помощью биохимических методов исследования, установление степени печеночной недостаточности по классификации Child С., Turcotte J. (1964), модифицированной Pugh R. и соавт. (1973), оценку печеночной энцефалопатии, в том числе диагностику латентной энцефалопатии, определение степени тяжести кровопотери, проведение эндоскопического исследования в комплексе с эндоскопической ультрасонографией, эндоскопической лазерной допплеровской флоуметрии, краткосрочной внутрижелудочной рН-метрии, антродуоденальной манометрии, рентгенографии пищевода и желудка, ультразвукового исследования органов брюшной полости и сосудов системы воротной вены, определение параметров кровотока по сосудам, интраоперационное измерение портального давления, гистологическое исследование биопсийного материала, определение специфических маркеров вирусных гепатитов, оценку качества жизни, математическую обработку полученных данных, и лечение.
При проведении стандартной эндоскопии и определении риска желудочного кровотечения у 84 пациентов расширение вен желудка выявлено лишь у 40 (47,6%), тогда как с помощью эндоскопической ультрасонографии оно было визуализировано у всех больных. При этом как первичные кровотечения, так и его рецидивы развивались у пациентов с расширением вен желудка 4 мм и более. Из 84 пациентов, которым провели это исследование, у 38 (45,2%) лоцированы расширенные вены желудка до 4 мм, у 46 (54,8%) - 4 мм и более. При этом из 46 больных первичное кровотечение или его рецидив развились у 39 (84,8%).
Обоснованность определения данного показателя как критерия риска геморрагии и эффективность предлагаемого способа демонстрируют следующие клинические наблюдения.
Пример 1
Больная К., 58 л., поступила 11.10.2000 г. в НИИ гастроэнтерологии СибГМУ в плановом порядке для оперативного лечения, в связи с трижды перенесенными в анамнезе кровотечениями из варикозных вен пищевода, по поводу которых проводилось консервативное лечение.
Проведено обследование. При эндоскопии в нижней трети пищевода визуализируются варикозно расширенные вены, суживающие просвет, до 0,5 мм в диаметре, на венах - множественные ангиоэктазии. Риск кровотечения высокий. В желудке варикозные вены не выявлены (!). В связи с этим риск кровотечения из расширенных вен желудка не определен. Кардия полностью не смыкается. Эндоскопическую ультрасонографию пищевода и желудка не выполняли.
Диагноз: цирроз печени вирусной этиологии (В, С), портальная гипертензия, варикозное расширение вен пищевода II степени. Постгеморрагическая анемия средней степени тяжести. Функциональное состояние печени Child В.
При рН-метрии выявлен слабый кислый гастроэзофагеальный рефлюкс при стимуляции и натощак. В теле желудка при стимуляции гиперацидная реакция - рН ср. - 1,0. В антральном отделе при стимуляции определена декомпенсация ощелачивания - рН ср. - 1,1. В ДПК при стимуляции рН ниже 3 в течение 42% времени исследования, что расценено как избыточное закисление дуоденальной среды. Стимулированное щелочное время 5 минут - повышение интенсивности кислотопродукции.
В связи с угрозой кровотечения из вен пищевода после предоперационной подготовки 19.10.2000 г. выполнена операция азигопортального разобщения в модификации клиники. Во время вмешательства выявлено, что расширенные вены распространяются из пищевода в желудок, 4-5 мм в диаметре. Послеоперационный период без осложнений.
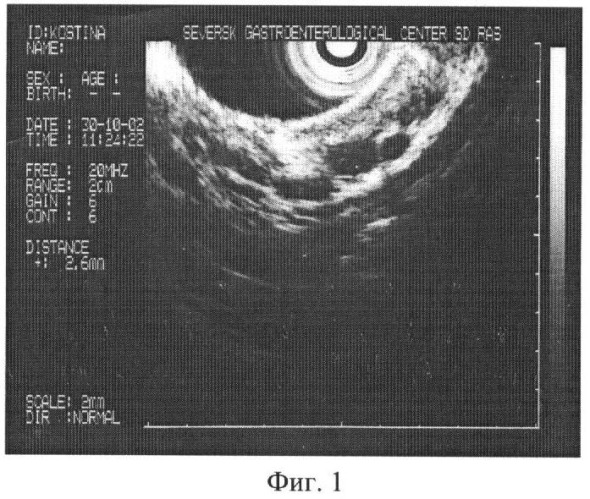
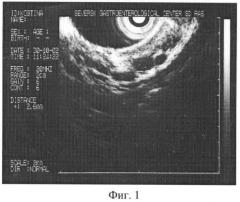
Через 2 года кровотечение рецидивировало. Больная поступила в клинику. При обследовании определено расширение вен пищевода I степени - до 2,6 мм в диаметре (фиг.1).
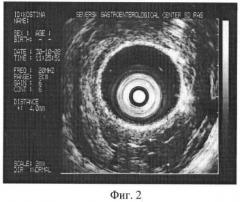
Проведено исследование согласно предлагаемому способу. В желудке выявлены варикозные изменения венозных сосудов. Верифицирована одна из вен, явившаяся источником рецидивного кровотечения, - 4 мм в диаметре (фиг.2). Таким образом, расширение вен желудка диаметром 4 мм свидетельствует о наличии риска кровотечения.
Пациентке проведены сеансы склерозирующей терапии, направленные на эрадикацию вен в пищеводе и желудке, облитерация сосудов была достигнута. Контрольное обследование выполняли 1 раз в полгода.
В 2003 г. госпитализирована в клинику связи с развитием варикозного расширения вен в пищеводе до 5 мм, проведены сеансы склерооблитерации. В 2004 и 2005 гг. для обследования не прибывала.
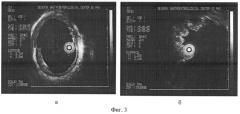
В августе 2005 г. по экстренным показаниям госпитализирована в стационар с кровотечением из расширенных вен желудка. Результаты обследования представлены на сонограммах, где в пищеводе лоцируется один венозный сосуд 2,8 мм, толщина стенки и слизистой 0,7 мм - определен незначительный риск кровотечения из вен пищевода (фиг.3, а).
Проведено исследование согласно предлагаемому способу. В верхней трети желудка по малой кривизне варикозные вены, часть из которых облитерированы, а часть диаметром 3,1-4,2 мм (фиг.3, б). Расширенная вена 4,2 мм в диаметре явилась источником кровотечения. Таким образом, расширение вен желудка более 4 мм свидетельствует о наличии риска кровотечения.
Больной предложено оперативное лечение в объеме сочетанной операции портокавального шунтирования и азигопортального разобщения, при невозможности - проксимальной резекции желудка, от которого она категорически отказалась. В удовлетворительном состоянии выписана после склерозирующей терапии, проводилось лечение в гастроэнтерологическом стационаре в связи с прогрессированием патологических изменений в печени.
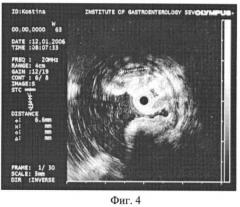
В январе 2006 г. наступил очередной рецидив желудочного кровотечения из варикозной вены желудка 6,6 мм (фиг.4). Диаметр этого сосуда, находившегося в спавшемся состоянии, определен при эндоскопической ультрасонографии согласно предлагаемому способу. Таким образом, расширение вен желудка более 4 мм свидетельствует о наличии риска кровотечения.
Геморрагия была остановлена с помощью консервативных мероприятий. Достигнута стабилизация состояния. Вновь был получен отказ на предложение о выполнении хирургического вмешательства.
При следующем эпизоде кровотечения, наступившем в реанимационном отделении, развилась печеночная недостаточность, неподдающаяся интенсивному консервативному лечению. Данное осложнение привело к летальному исходу.
Пример 2
Больной В., 32 г., поступил в НИИ гастроэнтерологии СибГМУ 16.08.2005 г. в экстренном порядке через 1 сутки с момента заболевания с жалобами на тошноту, слабость, черный стул, многократную рвоту кровью, головокружение. При экстренной эндоскопии установлено варикозное расширение вен пищевода III степени - четыре венозных ствола в средней и нижней трети пищевода диаметром 5-6 мм. Покрывающая их слизистая бледная, дефектов не выявлено. Эрозий и ангиоэктазий не обнаружено. В пищеводе следы крови. Риск кровотечения из вен пищевода. Желудок содержит кровь темного цвета, расширенные вены не определяются (!). В связи с этим риск кровотечения из расширенных вен желудка не определен.
Общий анализ крови: гемоглобин 62 г/л, эритроциты 1,9×1012/л.
На основании анамнеза, данных объективного исследования, инструментальных, лабораторных данных установлен диагноз: цирроз печени алкогольной этиологии, портальная гипертензия, варикозное расширение вен пищевода III степени. Состоявшееся кровотечение из вен пищевода. Кровопотеря тяжелой степени. "Асцит. По функциональному состоянию печени пациент отнесен к группе Child С.
Установлен зонд Блекмора, проведена многокомпонентная комплексная терапия, достигнуты гемостаз, стабилизация состояния.
На следующие сутки тотчас после распускания манжет зонда-обтуратора проведено контрольное эндоскопическое исследование - в пищеводе картина прежняя. В кардиальном отделе желудка обнаружен дефект слизистой, покрытый фибрином - источник состоявшегося кровотечения. При проведении эндоскопической ультрасонографии пищевода определены четыре венозных ствола в средней и нижней его трети диаметром 5-6 мм, толщина стенки и слизистой 0,8 мм - определен незначительный риск кровотечения из вен пищевода (фиг.5).
Эндоскопическая ультрасонография желудка согласно предлагаемому способу: в верхней трети тела желудка по малой кривизне выявлены варикозные вены 4-4,6 мм. Расширенная вена 4,6 мм явилась источником кровотечения, не выявленная при обычной эндоскопии. Слой над венами 1,0 мм (фиг.6). Таким образом, расширение вен желудка более 4 мм свидетельствует о наличии риска кровотечения.
Ввиду принадлежности больного к группе Child С и отсутствия показаний к оперативному лечению проведено склерозирование вен пищевода и желудка, выполнены 3 инъекции тромбовара 3% по 2 мл. На следующий день выполнено повторное эндоскопическое исследование. В месте инъекций склерозанта имеются струпы до 3 мм. Выполнены 2 инъекции тромбовара 3% по 2 мл в основания оставшихся венозных стволов.
Контрольная эндоскопия на следующий день. Осложнений манипуляции и риска кровотечения не выявлено. Перед выпиской данные ультрасонографии свидетельствовали о хорошем результате - уменьшении просвета вен пищевода и желудка, наличии тромбов в них.
Пациент после выписки направлен в гастроэнтерологическое отделение, где проходил лечение, достигнута субкомпенсация функциональных резервов печени. Эндоскопический контроль в клинике выполнен через 3 недели. В гастроэнтерологическом отделении и в амбулаторном порядке проводилась подготовка к плановому оперативному лечению - сочетанной операции парциального портокавального шунтирования и азигопортального разобщения. Однако пациент не прибыл в назначенные сроки на госпитализацию в клинику.
Пример 3
Больная М., 54 л., 28.02.2005 г. поступила в НИИ гастроэнтерологии СибГМУ в плановом порядке с диагнозом: цирроз печени, портальная гипертензия, варикозное расширение вен пищевода. Функциональное состояние печени Child А. Из анамнеза известно, что перенесла кровотечение из варикозно расширенных вен пищевода.
При эндоскопическом исследовании выяснено, что в средней и нижней трети пищевода располагаются три венозных ствола диаметром от 0,5 до 1,0 см. Единичные ангиоэктазии. Кардия сомкнута. Проксимальные отделы желудка не изменены (!). Сделано заключение о риске кровотечения из вен пищевода.
При эндоскопической ультрасонографии определен диаметр расширенных вен - от 3 до 11 мм. Слой стенки вен и слизистой толщиной 0,5 мм. Эти данные явились основанием для уточнения риска кровотечения из вен пищевода, который признан высоким.
Дополнительно проведено исследование согласно предлагаемому способу. В кардиальном отделе желудка (передняя стенка и малая кривизна) определяются варикозные вены до 2,5 мм в диаметре и венозные сплетения, стенка вены и слизистая толщиной 1,0 мм. Согласно предлагаемому способу признано отсутствие риска кровотечения из вен желудка.
Программа профилактики кровотечения заключалась в проведении 3 сеансов интравазального склерозирования вен пищевода. При выписке - отчетливая положительная динамика эндоскопической картины.
Через 3 недели после выписки осуществлен контроль состояния пищевода и желудка эндоскопическим способом, осложнений не выявлено.
Назначена госпитализация через 4 мес с целью контроля результатов и проведения повторной склеротерапии.
19.07.2005 г. при поступлении в клинику проведена ЭГДС. Пищевод свободно проходим, слизистая не изменена. Начиная от средней трети пищевода имеется один венозный ствол до 1,0-1,2 см в диаметре, по левому полю ненапряженная вена до 0,5 см, также определяются мелкие до 0,2 см вены. Ангиоэктазии нет. Кардия сомкнута, свободно проходима. Проксимальные отделы желудка не изменены.
Сканирование ультразвуковым датчиком показало, что венозный ствол в средней и нижней трети пищевода диаметром 1,1 см, слой стенки и слизистой 0,8 мм - риск кровотечения незначительный. По левому полю зрения вена заполнена тромботическими массами. Мелкие вены диаметром 1-2 мм (фиг.7).
Проведено исследование согласно предлагаемому способу. В кардиальном отделе желудка (передняя стенка и малая кривизна) определяются частично наполненные варикозные вены до 2 мм, образующие венозные сплетения общим диметром до 8,9 мм (фиг.8). Определено отсутствие риска кровотечения из вен желудка. Стенка вены и слизистая толщиной 1,0 мм.
Проведены 2 сеанса склерооблитерации варикозно расширенной вены пищевода. Осложнений не наблюдалось.
Повторные обследования 1 раз в 4 мес в течение первого года и затем 1 раз в полгода подтверждали хороший результат эндоскопического лечения. Пациентка находится под наблюдением у гастроэнтеролога-гепатолога, проходит регулярное курсовое лечение.
В сентябре 2007 г. проведен очередной курс склерозирования. Рецидивов кровотечения не отмечено.
Анализ лечения наших больных показал, что при расширении вен желудка менее 4 мм в диаметре кровотечений и их рецидивов не было в 100% случаев. По-видимому, этот критерий характеризует предельный уровень портального давления, превышение которого и приводит к геморрагии. Данный показатель, возможно, является границей между I и II степенью расширения вен желудка. Этот показатель позволяет принципиально решить вопросы выбора лечебной тактики и методов лечения у пациентов с портальной гипертензией, определить показания для хирургических и эндоскопических вмешательств.
I. Показания к выполнению операции азигопортального разобщения в модификации клиники
Показания к выполнению азигопортального разобщения в экстренном порядке следующие.
Продолжающееся кровотечение из варикозно расширенных вен пищевода при неэффективности применения зонда-обтуратора в комплексе с консервативной гемостатической терапией и наличии расширенных вен желудка менее 4 мм или его рецидив.
Показания к выполнению азигопортального разобщения в отсроченном порядке.
Если проведение склерозирования вен в экстренном и отсроченном порядке невозможно, то оперировать пациента необходимо в пределах 12-24 ч после госпитализации. Показанием к выполнению азигопортального разобщения в отсроченном порядке будет являться достигнутый с помощью зонда-обтуратора и консервативного лечения временный гемостаз при кровотечении из варикозных вен пищевода, признаках неустойчивого гемостаза и высокой вероятности рецидива кровотечения из вен пищевода при наличии расширения вен желудка менее 4 мм.
Если при кровотечении из варикозных вен пищевода с помощью зонда-обтуратора, интравазальной склерооблитерации и консервативного лечения достигнут временный гемостаз, то с помощью повторных сеансов лечебной эндоскопии гемостаз необходимо переводить в окончательный и затем в плановом порядке принимать решение о виде лечебного пособия.
Показания к выполнению азигопортального разобщения в плановом порядке следующие.
1. Наличие пищеводного кровотечения в анамнезе (или достигнутый с помощью зонда-обтуратора, интравазальной склерооблитерации и консервативного лечения окончательный гемостаз при кровотечении из варикозных вен пищевода), варикозное расширение вен пищевода III степени при наличии расширения вен желудка менее 4 мм и невозможность выполнения сочетанной операции парциального портокавального шунтирования и азигопортального разобщения.
2. Подобная ситуация у пациента с расширением вен пищевода II степени, расширением вен желудка менее 4 мм и наличием рефлюкс-эзофагита и недостаточности кардии.
Если в подобной ситуации у пациента с расширением вен пищевода II степени имеется расширение вен желудка менее 4 мм и отсутствует рефлюкс-эзофагит и недостаточность кардии, то в плановом порядке выполняется эндоскопическая, склерозирующая терапия.
II. Показания к сочетанной операции парциального портокавального шунтирования и азигопортального разобщения следующие.
1. Расширение вен пищевода II степени и недостаточность кардии при наличии расширения вен проксимального отдела желудка более 4 мм в диаметре.
2. Расширение вен пищевода III степени при наличии расширения вен проксимального отдела желудка более 4 мм в диаметре.
III. Показания к выполнению операции проксимальной резекции желудка в модификации клиники
Показания к выполнению проксимальной резекции желудка в экстренном порядке
1. Продолжающееся кровотечение из варикозно расширенных вен пищевода при неэффективности применения зонда-обтуратора в комплексе с интравазальной склерооблитерацией или без нее, консервативной гемостатической терапией и наличии расширенных вен желудка более 4 мм или его рецидив.
Если при кровотечении из варикозно расширенных вен пищевода применение зонда-обтуратора в комплексе с консервативной гемостатической терапией неэффективно и в желудке определяются расширенные вены менее 4 мм, то в экстренном порядке выполняли азигопортальное разобщение в модификации клиники.
2. Продолжающееся кровотечение из варикозно расширенных вен желудка при неэффективности применения зонда-обтуратора, интравазальной склерооблитерации и консервативной терапии или его рецидив.
3. Продолжающееся кровотечение из варикозно расширенных вен пищевода или желудка при неэффективности применения зонда-обтуратора в комплексе с интравазальной склерооблитерацией и консервативной гемостатической терапией у пациентов, которым ранее были выполнены разобщающие оперативные вмешательства, или его рецидив.
Показания к выполнению проксимальной резекции желудка в отсроченном порядке отличаются в зависимости от возможности проведения больным эндоскопического склерозирования вен.
А. Если проведение склерозирования вен в экстренном порядке невозможно, то оперировать пациента необходимо в пределах 12-24 ч после госпитализации. Показания к выполнению проксимальной резекции в отсроченном порядке следующие.
1. Достигнутый с помощью зонда-обтуратора и консервативного лечения временный гемостаз при кровотечении из варикозных вен пищевода, признаках неустойчивого гемостаза и высокой вероятности рецидива кровотечения из вен пищевода при наличии расширения вен желудка более 4 мм.
Если аналогичная ситуация возникала при наличии расширения вен желудка менее 4 мм, то в отсроченном порядке выполняли азигопортальное разобщение в модификации клиники. При этом в зависимости от степени риска - умеренной или высокой - определяли срочность проведения операции.
2. Достигнутый с помощью зонда-обтуратора и консервативного лечения временный гемостаз при кровотечении из варикозных вен желудка.
Б. Если проведение склерозирования вен в экстренном порядке возможно, то оперировать пациента необходимо в пределах 24-48 ч после госпитализации.
Показанием к выполнению проксимальной резекции в этом случае является достигнутый с помощью зонда-обтуратора, интравазальной склерооблитерации и консервативного лечения временный гемостаз при кровотечении из варикозных вен желудка.
Показания к выполнению проксимальной резекции желудка в плановом порядке следующие.
1. Наличие пищеводно-желудочного кровотечения в анамнезе (или достигнутый с помощью зонда-обтуратора, интравазальной склерооблитерации и консервативного лечения окончательный гемостаз при кровотечении из варикозных вен пищевода), варикозное расширение вен пищевода II-III степени при наличии расширения вен желудка более 4 мм и невозможность выполнения сочетанной операции парциального-портокавального шунтирования и азигопортального разобщения.
Если при подобной ситуации у пациента с расширением вен пищевода III степени имелось расширение вен желудка менее 4 мм, то в плановом порядке выполняли азигопортальное разобщение в модификации клиники.
Если при подобной ситуации у пациента с расширением вен пищевода II степени имелось расширение вен желудка менее 4 мм, то в плановом порядке выполняли эндоскопическую склерозирующую терапию.
2. Если пациенту ранее уже было выполнено какое-либо разобщающее вмешательство и не смотря на это он перенес затем рецидив(ы) кровотечения из варикозных вен пищевода при наличии у него расширенных вен желудка более 4 мм или перенес рецидив(ы) кровотечения из варикозных вен желудка, то в плановом порядке ему показано выполнение сочетанной операции парциального портокавального шунтирования и азигопортального разобщения. При невозможности - операция проксимальной резекции желудка.
Если аналогичная ситуация присутствовала у пациента при наличии расширения вен желудка менее 4 мм, то в плановом порядке выполняли эндоскопическую склерооблитерацию вен.
Показания к выполнению вторичной профилактики с помощью эндоскопического склерозирования следующие.
1. Варикозное расширение вен пищевода II степени при сопутствующем расширении вен желудка менее 4 мм.
2. Варикозное расширение вен пищевода III степени - до 3 венозных стволов - при сопутствующем расширении вен желудка менее 4 мм и отсутствии недостаточности кардии.
Показанием к выполнению эндоскопического склерозирования в отдаленном послеоперационном периоде является расширение вен пищевода II-III степени при наличии расширения вен проксимального отдела желудка до 4 мм в диаметре.
Таким образом, предлагаемый способ прогнозирования риска рецидива кровотечения из варикозно расширенных вен желудка является высокоточным и объективным методом. Определение высокой степени риска геморрагии позволит своевременно выбрать тактику лечения и избежать рецидива кровотечения.
Список литературы
1. Васильев Ю.В. Об эндоскопии пищеварительного тракта / Ю.В.Васильев // Клиническая медицина. - 1972. - №2. - С.69-72.
2. Ерамишанцев А.К. Кровотечение из варикозно расширенных вен пищевода и желудка: диагностика, лечебная тактика / А.К.Ерамишанцев, Е.А.Киценко, А.Г.Шерцингер, С.Б.Жигалова // Анналы хирургической гепатологии. - 2006. - №2. - С.105-110.
3. Нечаенко A.M. Тактика ведения больных с внепеченочной портальной гипертензией после прошивания варикозно расширенных вен пищевода и желудка. Автореф. дис.канд. мед. наук. - Москва. - 2004. - 22 с.
Способ прогнозирования риска кровотечения из варикозно-расширенных вен желудка путем проведения эндоскопического исследования пищевода и желудка, отличающийся тем, что проводят эндоскопическую ультрасонографию, при которой измеряют диаметр варикозно-расширенных вен желудка и при его значении менее 4 мм прогнозируют отсутствие риска кровотечения, при значении диаметра 4 мм и более - наличие риска кровотечения.