Способ устранения тяжелой рубцовой приводящей контрактуры первого луча кисти
Иллюстрации
Показать всеИзобретение относится к медицине, в частности к пластической и реконструктивной хирургии. Производят имплантацию экспандера и проведение постепенной дерматензии неизмененных кожных покровов. Иссекают рубцовоизмененные ткани в первом межпальцевом промежутке. В проекции дистального основания купола растянутых тканей выкраивают тыльный ротационный лоскут на питающей ножке с основанием, обращенным ко второму пястно-фаланговому суставу, а вершиной к основанию первого пальца, полностью перекрывающим раневой дефект. Поворачивают лоскут в первый межпальцевой промежуток, а донорскую рану закрывают дистрагированными тканями, перемещенными с локтевого края кисти. Способ обеспечивает восстановление функции первого луча кисти, полное закрытие донорского дефекта дистрагированными тканями без натяжения, снижение ущерба донорским ресурсам пораженной кисти, сокращение риска развития ишемических расстройств в перемещенном лоскуте. 3 ил.
Реферат
Предлагаемое изобретение относится к медицине, в частности к пластической и реконструктивной хирургии.
Известны различные способы лечения послеожоговой приводящей контрактуры первого пальца кисти, например: местная кожная пластика встречными треугольными лоскутами (см. Лимберг А.А. Планирование местно-пластических операций на поверхности тела. Теория и практика: Руководство для хирургов. - Л.: Медгиз, 1963. - С.510), свободная кожная пластика (Бирюков О.М. Восстановительно-реконструктивная хирургия при ожоговых деформациях I пальца // Вестник хирургии им.Грекова. - 1975. - Т.4, N1. - С.155-156).
Однако способ местной кожной пластики встречными треугольными лоскутами приводит к некрозу вершин рубцовых лоскутов или расхождению краев ран. Кроме того, перемещенные рубцовые треугольные лоскуты подвергаются еще большему рубцеванию и уменьшению их размеров, что приводит к снижению косметических и функциональных результатов.
К недостаткам свободной кожной пластики относятся возможная вторичная ретракция трансплантата и даже рубцовое перерождение, особенно выраженные при неполном их приживлении, что приводит к рецидиву контрактуры. Чувствительность свободных кожных трансплантатов не восстанавливается в полной мере, что снижает функциональную способность кисти.
В качестве прототипа выбран способ лечения рубцовой деформации кисти, заключающийся в растяжении ткани в области неизмененного участка кожи тыльной поверхности кисти с помощью экспандера, иссечении рубцов на тыльной поверхности в области пястно-фаланговых и проксимальных межфаланговых суставов основных и средних фаланг II-V пальцев, удалении экспандера, мобилизации растянутого лоскута до дистального края раневого дефекта, рассечении его на 4 части соответственно раневым дефектам тыльной поверхности II-V пальцев и закрытии этими лоскутами раневых дефекты отдельно на каждом пальце.
Однако известный способ не позволяет восстановить функцию первого луча кисти, т.к. дистрагированных тканей недостаточно для закрытия обширного дефекта в первом межпальцевом промежутке.
Задача предлагаемого изобретения: восстановление функции первого луча кисти с закрытием обширного дефекта в первом межпальцевом промежутке за счет дистрагированных аутологичных адаптированных тканей.
Поставленная задача решается за счет того, что в способе, включающем имплантацию экспандера и проведение постепенной дерматензии неизмененных кожных покровов, иссечение рубцов в первом межпальцевом промежутке, из растянутых тканей выкраивают тыльный ротационный лоскут на питающей ножке с дистальным основанием, полностью перекрывающим раневой дефект, и поворачивают его в первый межпальцевой промежуток, а донорскую рану закрывают дистрагированными тканями, перемещенными с локтевого края кисти.
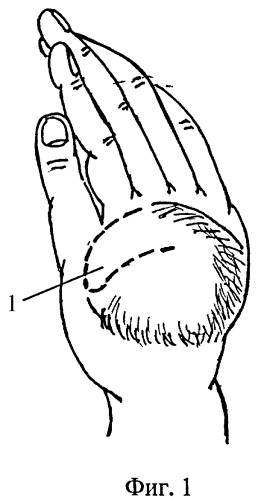
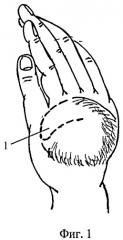
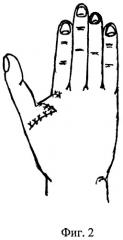
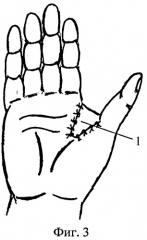
Сущность предлагаемого изобретения поясняется чертежами, где на фиг.1 изображены дистрагированные ткани на тыле кисти и выкроенный из них лоскут; на фиг.2 представлено закрытие раневого дефекта в области первого межпальцевого промежутка; на фиг.3 изображен вид лоскута с ладонной поверхности.
Способ осуществляют следующим образом: производят разрез кожи 5-10 мм по лучевому краю кисти в проекции V пястной кости, отступя на 3-4 см от предполагаемой зоны расположения основания экспандера. Тупым и острым путем производят отслойку мягких тканей тыла кисти в подкожно-жировом слое до уровня первого межпальцевого промежутка на площадь, соответствующую размерам основания имплантируемого экспандера. Производят имплантацию экспандера, вводят начальный объем физиологического раствора с целью гемостаза полости ложа и расправления эндоэкспандера и ушивают рану вокруг порта. Через трое-четверо суток начинают плановую дерматензию, которую проводят до создания необходимого запаса мягких тканей для выкраивания ротационного лоскута и закрытия донорского дефекта.
На втором этапе оперативного лечения производят рассечение рубцовоизмененных тканей первого межпальцевого промежутка. Дополнительно иссекают рубцовые ткани по ладонной поверхности межпальцевого промежутка, обеспечивая полное отведение первого луча. Далее на тыльной поверхности в проекции дистального основания купола растянутых тканей выкраивают ротационный лоскут 1 с основанием, обращенным ко второму пястно-фаланговому суставу и вершиной к основанию первого пальца (фиг.1). При этом длина и ширина лоскута должна соответствовать размеру полученного дефекта. Сформированный лоскут 1 перемещают в область дефекта межпальцевого промежутка и подшивают отдельными узловыми швами (фиг.2, 3).
Клинический пример: Больной С., 24 лет (и.б. №229275), поступил в стационар с тяжелой приводящей рубцовой контрактурой первого пальца правой кисти после ожога кипятком. С целью устранения деформации больному произведена операция по описанной выше методике. В проекции неповрежденного участка тыла кисти тупым и острым путем произведена отсепаровка мягких тканей в подкожно-жировом слое с созданием ложа для экспандера размерами 35×40 мм. В полость введен экспандер, рана вокруг порта имплантированного экспандера ушита тремя узловыми швами. В экспандер введено 10 мл физиологического раствора. Через 3 суток после имплантации начата дерматензия в постоянном режиме нагнетания жидкости со скоростью 0,2 мл/час и суточным объемом 4,8 мл. При постоянном режиме дерматензии необходимый для закрытия дефекта прирост мягких тканей был достигнут через 12 суток. Выбор адекватного ритма и скорости введения раствора позволил избежать развития микроциркуляторных ишемических расстройств в зоне экстензии. Вторым этапом была выполнена операция - иссечение рубцовоизмененных тканей первого межпальцевого промежутка, формирование тыльного ротационного лоскута с дистальным основанием из растянутых тканей и его перемещение на дефект межпальцевого промежутка. Донорский дефект без натяжения закрыт дистрагированными тканями. Отмечено полное приживление лоскута и первичное заживление донорской раны. В результате полностью устранена приводящая контрактура первого пальца правой кисти.
Предлагаемый способ позволяет, используя аутологичные растянутые ткани тыла кисти, снизить ущерб донорским ресурсам пораженной кисти, сократить риск развития ишемических расстройств в перемещенном лоскуте и надежно восстановить функцию первого луча кисти.
Растянутые экспандером ткани позволяют сформировать эластичный лоскут, внутреннюю поверхность которого представляет тонкая соединительнотканная капсула с богатой капиллярной сетью сосудов, позволяющая выкраивать последний с дистальным основанием и обеспечивающая устойчивость лоскута к ишемии. Перемещенный дистрагированный лоскут из аутологичных тканей не подвергается вторичной ретракции, сохраняет чувствительность и позволяет надежно восстановить функцию первого луча.
Способ устранения тяжелой приводящей контрактуры первого луча кисти путем имплантации экспандера и проведения постепенной дерматензии неизмененных кожных покровов, иссечения рубцов в первом межпальцевом промежутке, отличающийся тем, что в проекции дистального основания купола растянутых тканей выкраивают тыльный ротационный лоскут на питающей ножке с основанием, обращенным ко второму пястно-фаланговому суставу, а вершиной к основанию первого пальца, полностью перекрывающим раневой дефект, и поворачивают лоскут в первый межпальцевой промежуток, а донорскую рану закрывают дистрагированными тканями, перемещенными с локтевого края кисти.