Способ панкреатодуоденальной резекции с сохранением крючковидного отростка поджелудочной железы
Иллюстрации
Показать всеИзобретение относится к хирургии и может быть применимо для панкреатодуоденальной резекции. Сохраняют крючковидный отросток поджелудочной железы. Отделяют тупым и острым путем крючковидный отросток от головки поджелудочной железы, сохраняя нижние поджелудочно-двенадцатиперстные артерии. Пересекают поджелудочную железу на границе крючковидного отростка с головкой поджелудочной железы. Мобилизуют поджелудочную железу до хвоста и удаляют ее культю. Способ позволяет создать условия для сохранения функции поджелудочной железы. 8 ил.
Реферат
Изобретение относится к медицине, к хирургии, и может быть использовано при выполнении панкреатодуоденальной резекции у больных с панкреатитами, доброкачественными и злокачественными новообразованиями поджелудочной железы.
Известен способ правосторонней гемипанкреатодуоденоэктомии. Производят мобилизацию двенадцатиперстной кишки, головки и шейки поджелудочной железы. Все сосуды, идущие к поджелудочной железе, исключая селезеночную артерию и вену, перевязываются и пересекаются. Рассекается желудок, начальный отдел тощей кишки, общий желчный проток, производится холецистэктомия. После завершения резекции производят наложение трех анастомозов:
а) билиодигестивного (холедохоеюно- или холедохогастроанастомоз);
б) панкреатодигестивного (панкреатоеюноанастомоз);
в) дигистодигестивного (гастроеюноанастомоз).
Панкреатодигестивный анастомоз является самым уязвимым. Многое авторы предлагают вообще отказаться от наложения этого анастомоза, а поверхность разреза поджелудочной железы обшивать X-образными серозными швами. При этом ткань железы атрофируется, а островки Лангерганса продолжают вырабатывать инсулин [1].
Таким образом, недостатками перечисленных способов является развитие осложнений, обусловленных нарушением экскреторной и инкреторной функции поджелудочной железы, а так же таких, как ферментативный или гнойный перитонит, заканчивающиеся в большинстве случаев летальным исходом. Кроме того, в 20-45% случаев наблюдается развитие тяжелых послеоперационных панкреатитов в оставленной части железы [2, 1, 3].
Наиболее близким /прототипом/ к предлагаемому способу является разработанный в 1965 году Fry и Child метод 95%-ной субтотальной панкреатэктомии, при котором селезенка и поджелудочная железа мобилизуются так же, как и при тотальной панкреатэктомии. Поджелудочная железа резецируется так, чтобы в вогнутости двенадцатиперстной кишки оставалось примерно 5% субстанции железы. Тем самым предупреждается повреждение поджелудочно-двенадцатиперстной артерии и обычно части общего желчного протока, проходящего в поджелудочной железе. Если общий желчный проток все-таки повреждается, то накладывается холедохоеюноанастомоз. На поверхности разреза поджелудочной железы отыскивается ее проток, который перевязывается. Ложе резецированной поджелудочной железы и окружность оставленного в нем края железы обильно дренируются, так как одним из послеоперационных осложнений является постоянное и стойкое просачивание панкреатического сока. Через 2-6 месяцев этот свищ обычно спонтанно закрывается.
Новая техническая задача - улучшение результатов лечения путем снижения послеоперационных осложнений у больных с доброкачественными заболеваниями и злокачественными новообразованиями поджелудочной железы, за счет создания условий для сохранения ее функции.
Для решения поставленной задачи в способе панкреатодуоденальной резекции с сохранением крючковидного отростка поджелудочной железы, включающем удаление поджелудочной железы с частью ДПК и частью желудка с последующим наложением гастроеюнального анастомоза, перед удалением поджелудочной железы и ДПК, сохраняют крючковидный отросток поджелудочной железы, для чего после его ревизии тупым и острым путем по фасциальной перегородке, проходящей между крючковидным отростком и головкой поджелудочной железы отделяют его от головки, сохраняя нижние поджелудочно-двенадцатицерстные артерии, а резекцию двенадцатиперстной кишки проводят выше уровня впадения большого дуоденального сосочка.
Способ осуществляют следующим образом. На Фиг.6 представлена схема операции.
Выполняют верхне-средне-срединную лапаротомию. Проводят ревизию органов брюшной полости.
Рассекают желудочно-ободочную связку. Проводят осмотр патологического образования головки поджелудочной железы. Рассекают брюшину над гепатодуоденалъной связкой, обнажают общий желчный проток, дистальный отдел воротной вены, печеночную артерию с ее ветвями (правая желудочная и верхняя желудочно-двенадцатиперстная артерии). Выполняют мобилизацию ДПК до нижней горизонтальной ветви по латеральной поверхности. Пересекают холедох в супрадуоденальной части. Продолжают мобилизацию желудка по малой кривизне. Рассекают брюшину по верхнему и нижнему краю поджелудочной железы. Обнажают и визуализируют по нижнему краю - верхнюю брыжеечную вену до слияния с селезеночной; по верхнему краю - воротную вену. Селезеночную, желудочно-двенадцатиперстную артерии и селезеночную вены перевязывают.Перед удалением поджелудочной железы и ДПК находят крючковидный отросток, сохраняют крючковидный отросток поджелудочной железы, для чего тупым и острым путем по фасциальной перегородке между крючковидным отростком и головкой поджелудочной железы отделяют его от головки поджелудочной железы. Аппаратом Premium-60 поджелудочную железу пересекают на границе крючковидного отростка с головкой поджелудочной железы (с сохранением дистальной части Вирсунгова протока, в который открывается проток крючковидного отростка). На уходящую культю железы накладывают зажим, продолжают мобилизацию поджелудочной железы до хвоста и удаляют единым органокомплексом вместе с селезенкой. Резекцию двенадцатиперстной кишки проводят до уровня большого дуоденального сосочка (БДС).
При необходимости выполняют холецистэктомию от шейки с перевязкой пузырного протока и a.cystica. Дистальный конец общего желчного протока прошивают, погружают в кисетный шов. Формируют, например, свисающий анастомоз между проксимальным отделом холедоха и задней стенкой вертикальной части ДПК на потерянном дренаже. Следует отметить, что если при отделении крючковидного отростка от головки поджелудочной железы не повреждаются коммуникантные артерии, соединяющие переднюю и заднюю поджелудочно-двенадцатиперстные артериальные дуги, тогда питание общего желчного протока сохраняется и его можно не пересекать, что избавляет от наложения билиодегистивного анастомоза. Затем восстанавливают печеночно-желудочную и желудочно-ободочную связки. Накладывают гастроэнтероанастомоз по методу Гофмейстера-Финстерера на отводящем колене проксимальной петли тощей кишки. Накладывают межкишечное брауновское соустье (Фиг.5, 7, 8).
Способ позволяет максимально приблизить реконструкцию желудочно-кишечного тракта к физиологическим условиям и снизить послеоперационные осложнения.
Предпосылками разработки предлагаемого способа явились результаты проведенных фундаментальных исследований клинической анатомии поджелудочной железы и ее протоков, в которой, кроме Вирсунгова и Санториниева протоков, описан головной проток поджелудочной железы, который дренирует крючковидный отросток, и изучены варианты его впадения - докторская диссертация Сотникова А.А. «Клиническая анатомия протоков поджелудочной железы» [5]. Иллюстрации, представленные в Приложении к описанию (Фиг.2, 3, 4), подтверждают наличие упомянутых структур, а именно соединительнотканной перегородки, отделяющей крючковидный отросток от головки поджелудочной железы, и наличие выводного протока крючковидного отростка (головного). Дальнейшие исследования авторов показали автономность его кровоснабжения, иннервации, венозного и лимфатического оттока - кандидатская диссертация Шип С.В. «Клиническая анатомия крючковидного отростка поджелудочной железы» [6]. Сохранение крючковидного отростка позволяет предотвратить развитие осложнений, связанных с нарушением эндокринной и экзокринной функции поджелудочной железы и уменьшить риск послеоперационных осложнений.
На Фиг.1, 2, 3, 4:
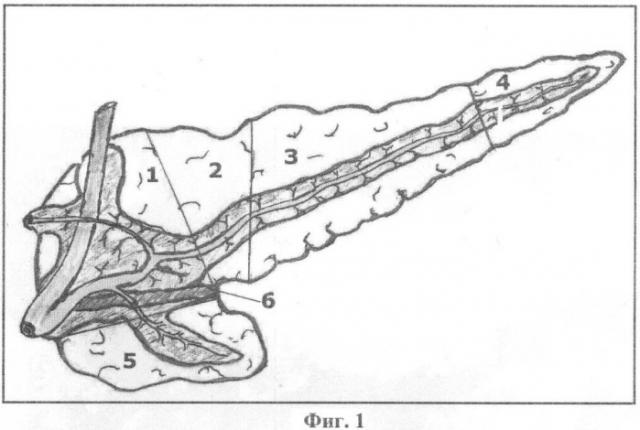
Фиг.1. 1 - головка поджелудочной железы, 2 - шейка, 3 - тело, 4 - хвост, 5 - крючковидный отросток, 6 - соединительнотканная перегородка между головкой и крючковидным отростком поджелудочной железы.
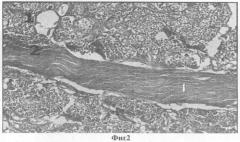
Фиг.2. Гистотопограмма крючковидного отростка поджелудочной железы: 7 - паренхима головки поджелудочной железы, 6 - соединительнотканная перегородка, отделяющая крючковидный отросток от верхних отделов головки.
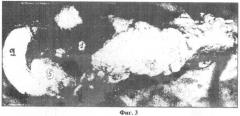
Фиг.3. Препарат поджелудочной железы: 8 - двенадцатиперстная кишка, 2 - краситель, введенный под капсулу поджелудочной железы в области головки 1 не проходит через соединительнотканную перегородку на крючковидный отросток поджелудочной железы - 5.
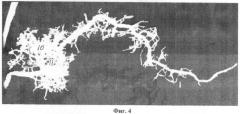
Фиг.4. Коррозионный препарат протоков поджелудочной железы. 9 - Санториниевый проток, 10 - Вирсунгов проток, 11 - проток крючковидного отростка поджелудочной железы (головной).
Пример 1. Больная Б., 70 лет, госпитализирована в хирургическое отделение госпитальной клиники им. А.Г.Савиных Сибирского медицинского университета с жалобами на боли в эпигастрии и левом подреберье, отсутствие аппетита, тошноту, отвращение к пище, снижение веса на 5-6 кг за месяц.
При объективном исследовании определяется болезненность в эпигастрии и левом подреберье. По данным общеклинических исследований: лейкоцитоз 9,2×109 на л. СОЭ 29 мм в час. В биохимическом анализе крови при поступлении альфа-амилаза 42 Ед, после проведенного консервативного лечения 29 Ед. На УЗИ ОБП: в области головки поджелудочной железы объемное образование до 3 см, холангиоэктазия. МРТ гепатодуоденальной зоны: объемное образование головки поджелудочной железы до 3,2 см, хорошо контрастируется, по задней поверхности прилежит к воротной и верхней мезентериальной веке. Расширение внутри- и внепеченочных желчных протоков. Данных на отдаленное метастазирование не выявлено. Диагноз: опухоль головки поджелудочной железы.
11.02.09 выполнена верхнесредне-срединная лапаротомия. При ревизии органов брюшной полости определяется объемное образование в головке поджелудочной железы. Признаков отдаленного метастазирования не выявлено.
Рассечена желудочно-ободочная связка. В головке поджелудочной железы определяется объемное образование до 4 см в диаметре, плотной консистенции, умеренно подвижное. Крючковидная часть головки в процесс не вовлечена. Тело и хвост поджелудочной железы так же изменены - плотной консистенции, бугристые. Решено выполнить удаление головки, тела и хвоста поджелудочной железы с сохранением крючковидного отростка по предлагаемому способу.
Рассечена брюшина над гепатодуоденальной связкой, обнажены общий желчный проток, дистальный отдел воротной вены, печеночная артерия с ее ветвями (правая желудочная и желудочно-двенадцатиперстная артерии). Выполнена мобилизация ДПК до нижней горизонтальной ветви по латеральной поверхности. Холедох умеренно расширен до 1 см, пересечен в супрадуоденальной части. Продолжена мобилизация желудка по малой кривизне.
Рассечена брюшина по верхнему и нижнему краю поджелудочной железы. Обнажены и визуализированы по нижнему краю - верхняя брыжеечная вена до слияния с селезеночной; по верхнему краю - воротная вена. При формировании канала между поджелудочной железой и воротной веной обнаружено, что опухолевый процесс выходит за пределы капсулы поджелудочной железы и распространяется на воротную вену, сосуды чревного ствола - селезеночную, желудочно-двенадцатиперстную артерии. Тупым и острым путем сосуды освобождены. Селезеночная, желудочно-двенадцатиперстные артерии и селезеночная вена перевязаны. Тупым и острым путем по перегородке, отделяющей крючковидный отросток от головки поджелудочной железы, выделен крючковидный отросток практически до стенки двенадцатиперстной кишки. Аппаратом Premium-60 оставшаяся часть поджелудочная железа пересечена на границе крючковидного отростка с головкой поджелудочной железы (с сохранением дистальной части Вирсунгова протока и БДС). Сохранен венозный отток от крючковидного отростка и нижние поджелудочно-двенадцатиперстные артерии, питающие крючковидный отросток. На уходящую культю железы наложен зажим, продолжена мобилизация поджелудочной железы до хвоста и удалена единым органокомплексом вместе с селезенкой.
Выполнена холецистэктомия от шейки с перевязкой пузырного протока и a.cystica. Дистальный конец общего желчного протока прошит, погружен в кисетный шов. Сформирован свисающий анастомоз между проксимальным отделом холедоха и задней стенкой вертикальной части ДПК на потерянном дренаже. Восстановлены печеночно-желудочная и желудочно-ободочные связки.
Послеоперационный период проткал без осложнений. Больная выписана в удовлетворительном состоянии на 21 сутки после операции. При контрольном осмотре через месяц жалоб не предъявляет. Глюкоза в крови 5,4 ммоль/л.
Положительный эффект от применения разработанного способа панкреатодуоденальной резекции с сохранением крючковидного отростка заключается в сохранении двенадцатиперстной кишки на уровне большого дуоденального сосочка, сохранением дренажной функции крючковидного отростка через проксимальную часть Вирсунгова протока и большой дуоденальный сосочек, сводится к минимуму вероятность развития осложнений, связанных с выключением двенадцатиперстной кишки из процесса пищеварения, отсутствуют грубые нарушения секреторного и моторного компонентов пищеварения, исключается заброс пищевых масс в выводной проток крючковидного отростка поджелудочной железы.
Таким образом, предлагаемый способ может быть рекомендован для применения в широкой клинической практике. Способ позволяет максимально приблизить реконструкцию желудочно-кишечного тракта к физиологическим условиям и снизить послеоперационные осложнения, такие как ферментативный и гнойный перитонит, связанные с наложением панкреатоеюноанастомозов, заканчивающийся в большинстве случаев летальным исходом, и, кроме того, в связи с меньшей травматизацией крючковидного отростка поджелудочной железы снизить процент развития тяжелых послеоперационных панкреатитов.
Источники информации
1. И.Литтман. Оперативная хирургия. Будапешт. 1982. 1175 с. (прототип).
2. А.А.Шалимов - Хирургия поджелудочной железы. Москва, 1964 г., 227 с.
3. М.И.Кузин, М.В.Данилов, Д.Ф.Благовидов - Хронический панкреатит. Москва, 1985, 368 с.
4. А.А.Сотников. Клиническая анатомия протоков поджелудочной железы // Дисс. докт. мед. наук. - Новосибирск, 2003. - 210 с.
5. С.В.Шип. Клиническая анатомия крючковидного отростка поджелудочной железы // Дисс. канд. мед. наук. - Новосибирск, 2005. - 121 с.
Приложение:
Фиг.1. Схема строения поджелудочной железы: 1 - головка поджелудочной железы, 2 - шейка, 3 - тело, 4 - хвост, 5 - крючковидный отросток, 6 - соединительнотканная прослойка между головкой и крючковидным отростком поджелудочной железы.
Фиг.2. Гистотопограмма крючковидного отростка поджелудочной железы: 7 - паренхима головки поджелудочной железы, 6 - соединительнотканная прослойка, отделяющая крючковидный отросток от верхних отделов головки.
Фиг.3. Препарат поджелудочной железы: 8 - двенадцатиперстная кишка, 2 - краситель, введенный под капсулу поджелудочной железы в области головки, не проходит через соединительнотканную перегородку на крючковидный отросток поджелудочной железы - 5.
Фиг.4. Коррозионный препарат протоков поджелудочной железы: 9 - Санториниевый проток, 10 - Вирсунгов проток, 11 - проток крючковидного отростка поджелудочной железы (головной).
Фиг.5, 7, 8 - наложение гастроэнтероанастомоза по методу Гофмействера-Финестерера и межкишечного брауновского соустья.
Фиг.6. Схема операции - панкреатодуоденальной резекции.
Способ панкреатодуоденальной резекции, включающий резекцию поджелудочной железы и двенадцатиперстной кишки с последующим наложением гастроеюнального анастомоза, отличающийся тем, что сохраняют крючковидный отросток поджелудочной железы, для чего тупым и острым путем по фасциальной перегородке между крючковидным отростком и головкой поджелудочной железы отделяют его от головки поджелудочной железы, сохраняя нижние поджелудочно-двенадцатиперстные артерии, пересекают поджелудочную железу на границе крючковидного отростка с головкой поджелудочной железы, мобилизуют поджелудочную железу до хвоста и удаляют ее культю, при этом резекцию двенадцатиперстной кишки проводят выше уровня впадения большого дуоденального сосочка.