Способ лечения постменопаузального остеопороза
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к ортопедии, и может быть использовано для лечения постменопаузального остеопороза. Для этого пациенту утром и вечером назначают по одной таблетке кальцемина во время еды. Вечером перед сном, спустя два часа после приема кальцемина, назначают бивалос одно саше, разведенное в двухстах миллилитрах воды. Изобретение позволяет повысить эффективность лечения за счет взаимопотенцирующего влияния препаратов при использовании их в указанном режиме, проявляющегося в нормализации показателей маркеров костного метаболизма и увеличении минеральной плотности костной ткани. 4 ил., 2 табл.
Реферат
Изобретение относится к медицине, а именно к терапии.
Известен способ лечения постменопаузального остеопороза бивалосом, который назначается по 1 саше пред сном курсом до 6 месяцев (Остеопороз / под ред. О.М.Лесняк, Л.И.Беневоленской. - 2-е издание перераб. и доп. - М.: ГЭОТАР - Медиа, 2009. - 272 с. - Серия «Клинические рекомендации»).
Недостатком данного метода монотерапии бивалосом является то, что кальций поступает в организм только с продуктами питания, что не составляет необходимого количества для формирования новой кости.
Известен способ лечения постменопаузального остеопороза кальцемином, который назначается по 1 таблетке во время еды 2 раза в сутки не менее 3 месяцев (Руководство по остеопорозу. Под ред. Л.И.Беневоленской. - М.: БИНОМ. Лабаратория знаний, 2003).
Недостатком данного метода лечения является низкая эффективность кальция и витамина ДЗ в лечебных программах по коррекции остеопороза в отличие от профилактических программ, рекомендуемых женщинам в постменопаузе.
Целью изобретения является повышение эффективности терапии остеопороза у женщин в постменопаузальном периоде.
Указанная цель достигается тем, что назначается кальцемин утром и вечером по 1 таблетке во время еды и бивалос по 1 саше, разведенному в 200 мл воды перед сном, через 2 часа после приема пищи и кальцемина.
Способ осуществляется следующим образом: женщины постменопаузального периода принимают кальцемин 1 таблетку утром во время завтрака и 1 таблетку вечером во время ужина, а бивалос 1 саше разводят в 200 мл воды и выпивают полученный раствор вечером перед сном через 2 часа после ужина на протяжении 6 месяцев.
Пример 1. Больная Ф., 68 лет, поступила в ревматологическое отделение Дорожной клинической больницы (ДКБ) на ст.Воронеж-1 с жалобами на боли в грудном отделе позвоночника в покое и при ходьбе, в положении лежа, невозможность сидеть на стуле без спинки, так как в этом положении усиливаются боли в грудном отделе позвоночника, также отмечает периодические боли в поясничной области, неустойчивость походки, ощущает потребность присесть при ходьбе более 500 м из-за усиления болей в поясничном отделе позвоночника.
Анамнез заболевания: признаки постменопаузального синдрома появились с 45 лет (1986 г.) и характеризовались потливостью, приливами, тремором рук, ломящими болями в костях. Обратилась к гинекологу в поликлинику по месту жительства, где был поставлен диагноз постменопаузального синдрома. Было рекомендовано санаторно-курортное лечение, от которого пациентка отказалась. Через 2 года появились боли, скованность, отечность в пястно-фаланговых и лучезапястных суставах, утренняя скованность в суставах до 2 часов. Через 1 месяц после появления указанных выше симптомов, обратилась в поликлинику к ревматологу, где был поставлен диагноз ревматоидного артрита, рекомендован прием нестероидных противовоспалительных препаратов (НПВП), существенного улучшения от назначенной терапии не отмечала. Стационарного лечения до марта 2008 года не получала. В 1999 г. перенесла перелом луча в типичном месте справа, а в 2002 г. перелом 2-го пальца левой руки, однако, ревматологом предположение о развитии остеопороза не было сделано.
Во время госпитализации в ревматологическое отделение ДКБ в марте 2008 г. при проведении денситометрического исследования на аппарате ДТХ-200 было выявлено отклонение Т критерия - 3,4 SD, что указывало на системный остеопороз.
Анамнез жизни: росла и развивалась нормально. Менструации с 14 лет, регулярные, менопауза в 45 лет. Гинекологических операций не производилось. Аллергологический анамнез не отягощен. Сопутствующие заболевания: Артериальная гипертония, стадия 2, риск ССО 3, Н1 Туберкулез, венерические заболевания, вирусные гепатиты, онкологические заболевания не были выявлены.
Объективно: состояние средней тяжести по основному заболеванию. Пальпация паравертебральных точек пояснично-крестцового и грудного отделов позвоночника болезненна, выражено напряжение мышц. Не может находится в вертикальном положении более 5-10 мин, так как появляются боли в позвоночнике.
Было проведено клиническое обследование:
1) Лабораторные данные: общий кальций крови - 2,56 ммоль/л, ионизированный кальций крови - 1,42 ммоль/л, фосфор крови - 1,9 ммоль/л, кальций суточной мочи - 0,35 г/сут, остеокальцин - 2,1 нг/мл, дезоксипридинолин - 18,6 нмоль/ммоль креатинина мочи, паратгормон - 47,1 пг/мл.
2) Рентгенография грудного отдела позвоночника рентгенопрозрачность тел позвонков резко повышена, клиновидная деформация ТН8, ТН9, ТН10 тел позвонков, симптом «оконной рамы».
3) Денситометрия на аппарате ДТХ-200 выявлено отклонение Т критерия - 3,4 SD, что соответствует минеральной плотности костной ткани (МПКТ) 0.291 г/см2.
Клинический диагноз: Постменопаузальный остепороз, средне тяжелое течение, с отклонением Т-критерия - 3,4 SD, осложненный патологическими переломами (1999 г. - правая лучевая кость, 2002 г. - 2 палец левой руки) на фоне ревматоидного артрита, серопозитивного полиартрита, активность 3, рентгенологическая стадия 4 по Штейнброкеру, с поражением нервной системы по типу периферической полинейропатии, ФН 2.
Была назначена комбинированная терапия, заключающаяся в приеме бивалоса, по 1 саше на ночь и кальцемина, по 1 таблетке 2 раза в день во время еды, при этом интервал между приемом бивалоса и кальцемина составлял 2 часа. Курсовая терапия продолжалась 6 месяцев, после чего было проведено мониторирование состояния пациентки.
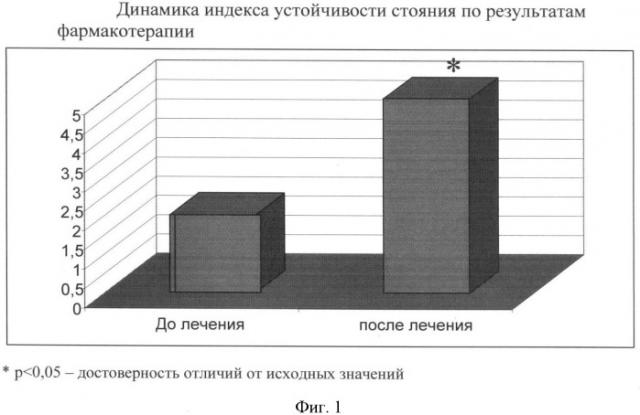
Отмечено, что интенсивность болевого синдрома в поясничном и грудном отделах позвоночника при ходьбе, в положении лежа стала значительно меньше (оценка представлена в мм визуально-аналоговой шкалы - ВАШ в табл.1). При пальпации паравертебральных точек грудного и поясничного отделов позвоночника болезненность уменьшилась, напряжение мышц снизилось. На фиг. 1 представлено статистически достоверное повышение индекса устойчивости стояния.
После проведенной курсовой терапии лабораторные показатели изменились: общий кальций крови - 2,8 ммоль/л, ионизированный кальций крови - 1,35 ммоль/л, фосфор крови - 1,7 ммоль/л, кальций суточной мочи 0,27 г/сут. (фиг.2).
Таким образом, при проведении фармакотерапии отмечается стабилизация параметров минерального обмена, в том числе общего и ионизированного кальция сыворотки крови на фоне уменьшения кальциурии.
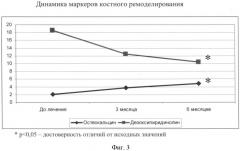
Маркеры костного метаболизма существенно оптимизировались, причем отмечается двойственный эффект действия бивалоса, выразившийся в достоверном нарастании остеокальцина до 4,9 нг/мл, на фоне уменьшения параметров дезоксипридинолина до 10,4 нмоль/ммоль креатинина мочи при стабильных показателях паратгормона - 47,8 пг/мл (фиг.3).
Денситометрическое исследование показало, что МПКТ составила 0,329 г/см2, по сравнению с исходным значением - 0,291 г/см2, что свидетельствует о стабилизации плотности кости, обусловленной как минеральным компонентом, связанным с приемом кальцемина, так и коррекцией маркеров костного метаболизма в результате терапии бивалосом.
После проведенного лечения наблюдается уменьшение жалоб, связанных с постменопаузальным остеопорозом, положительная динамика клинической картины, стабилизация показателей минерального обмена, статистически достоверная положительная динамика маркеров костного метаболизма в совокупности с результатами денситометрии, указывающей увеличение минеральной плотности костной ткани. При динамическом наблюдении за состоянием пациентки Ф. в течение 1 года по окончании терапии не было ранее имевшихся жалоб, у больной улучшилась походка, координация движений, новых переломов не было обнаружено.
Пример 2. Пациентка С., 52 лет, поступила в ревматологическое отделение ДКБ с жалобами на периодические боли, ноющего характера, во всех отделах позвоночника, преимущественно в области грудных (ТН) - TH10-TH12 позвонках, которые усиливаются после нахождения в вертикальном положении 5-7 минут или ходьбы.
Анамнез заболевания: в 42 года (1999 г.) стала отмечать нерегулярные, обильные менструации, по поводу которых обратилась к гинекологу в поликлинику. Был поставлен диагноз поликистоз яичников, и пациентка была прооперирована в этом же году. В результате чего наступила хирургическая менопауза. Гинекологом была назначена заместительная гормональная терапия, но больная от приема препарата воздержалась. В июне 2008 г. появились боли в грудном (ТН) отделе позвоночника в области TH10-TH12 позвонков. К врачам не обращалась. Проводились курсы массажа, после которых отмечала незначительное улучшение. В ноябре 2008 года после падения со стула появился перелом правой лучевой кости. Травматологом была произведена иммобилизация и рекомендован прием солей кальция курсом 2 месяца. Пациентка рекомендации выполнила. В мае 2009 г. появились боли в поясничном отделе позвоночника, усилились боли в области TH10-TH12 позвонков. Обратилась за консультацией по этому поводу в ревматологическое отделение ДКБ.
Анамнез жизни: росла и развивалась нормально. Менструации с 12 лет, нерегулярные, неоднократно лечилась у гинеколога по поводу поликистоза яичников, и в 1999 г. была произведена оварэктомия. Аллергологический анамнез не отягощен. Туберкулез, венерические заболевания, вирусные гепатиты, онкологические заболевания не выявлены. Сопутствующие заболевания: Хронический панкреатит, вне обострения. Хронический холецистит, вне обострения.
Объективно: состояние удовлетворительное по основному заболеванию. Пальпация паравертебральных точек грудного отдела позвоночника болезненна, больше в нижне-грудном отделе, отмечается напряжение мышц, пальпация пояснично-крестцового отдела умеренно болезненна.
Амбулаторно было проведено клиническое обследование:
1) Лабораторные данные - общий кальций крови 2,25 ммоль/л, ионизированный кальций крови 1,0 ммоль/л, фосфор крови 1,8 ммоль/л, кальций суточной мочи 0,3 г/сут, остеокальцин 2,2 нг/мл, дезоксипридинолин 16,2 нмлоль/ммоль креатинина мочи, паратгормон 58,1 пг/мл.
2) Рентгенография грудного отдела позвоночника рентгенопрозрачность тел позвонков резко повышена, симптом «оконной рамы».
3) Денситометрия на DTX 200 - отклонения Т критерия - 2,7 SD, что соответствует МПКТ 0,349 г/см2.
На основании вышеперечисленного нами был поставлен клинический диагноз: Постменопаузальный остеопороз, средней тяжести, с отклонением Т критерия - 2,7 SD, осложненный патологическим переломом (2008 г. - правой лучевой кости).
Была назначена комбинированная терапия, включавшая прием бивалоса по 1 саше на ночь, и кальцемина по 1 таблетке 2 раза в день во время еды, при этом интервал между приемом бивалоса и кальцемина составлял 2 часа. Через 6 месяцев курсовой терапии было проведено повторное обследование: клиническая картина изменилась, пациентка отмечала снижение интенсивности болей в грудном отделе позвоночника, в поясничном отделе боли больше не беспокоили. Увеличилась протяженность ходьбы. Пальпация нижне-грудного отдела позвоночника стала менее болезненна, напряжение мышц не определялось, поясничный отдел стал безболезненным.
Стабилизировались лабораторные показатели минерального обмена: общий кальций крови - 2,66 ммоль/л, ионизированный кальций крови - 1,58 ммоль/л, фосфор крови 1,6 ммоль/л, кальций суточной мочи 0,2 г/сут, что свидетельствует об оптимизации кальций-фосфорного обмена, способствующей нормализации остеоида (табл.2).
В отношении маркеров костного метаболизма, отражающих как синтез, так и резорбцию костной ткани, следует отметить статистически достоверное повышение параметров остеокальцина до 5,1 нг/мл, а на этом фоне уменьшение дезоксипридинолина до 10,4 нмоль/ммоль креатинина, при этом показатели паратгормона составляли 58,8 пг/мл, не отличаясь от исходных цифр (фиг.4).
Во время денситометрии отмечалось увеличение МПКТ до 0,361 г/см2 (что соответствует Т критерию -2,5 SD) по сравнению с 0,349 г/см2 (Т критерий -2,7 SD) до лечения, что свидетельствует о нарастании минеральной плотности костной ткани за счет положительной динамики приведенных выше показателей обмена костной ткани.
У больной С. по результатам проведенного лечения отмечалось уменьшение болей в позвоночнике, улучшение показателей минерального обмена, статистически достоверная положительная динамика маркеров костного метаболизма в совокупности с результатами денситометрии, показывающей увеличение минеральной плотности костной ткани (МПКТ).
При динамическом наблюдении за состоянием пациентки С. в течение 1 года по окончании терапии не было ранее имевшихся жалоб, у больной улучшилась походка, координация движений, новых переломов не было обнаружено.
Нами было пролечено 30 больных с постменопаузальным остеопорозом, у которых отмечалась положительная динамика клинической картины, лабораторных показателей минерального обмена и маркеров костного метаболизма, увеличилась минеральная плотность костной ткани, новых переломов не регистрировалось.
Использование предложенного нами способа позволяет повысить эффективность антиостеопоретической терапии постменопаузального периода, нормализовать показатели маркеров костного метаболизма и увеличить МПКТ, что, в свою очередь, способствует снижение риска повторных переломов.
| Таблица 1 | ||
| Динамика болевого синдрома по результатам фармакотерапии (мм ВАШ) | ||
| Болевой синдром в зависимости от положение пациента | До лечения | После лечения |
| В покое (стоя) | 41 | 29* |
| В покое (лежа) | 34 | 18* |
| При ходьбе | 59 | 42* |
| * р<0,05 - достоверность отличий от исходных значений |
| Таблица 2 | ||
| Динамика параметров минерального обмена | ||
| Параметры минерального обмена | До лечения | После лечения |
| Общий кальций сыворотки крови, ммоль/л | 2,25 | 2,66 |
| Ионизированный кальций сыворотки крови, ммоль/л | 1,0 | 1,58 |
| Фосфор крови, ммоль/л | 1,8 | 1,6 |
| Кальций суточной мочи, г/сут | 0,3 | 0,2 |
Краткое описание чертежей
На фиг. 1 представлено, что индекс устойчивости стояния по результатам проведенной терапии статистически достоверно повысился с 1,6 до 4,5.
На фиг.2 показано не достоверное изменение общего и ионизированного кальция крови (ммоль/л) и суточной мочи (г/сут), фосфора крови (ммоль/л).
На фиг.3 в графической форме показано достоверное нарастание остеокальцина (нг/мл) и снижение дезоксипиридинолина (нмоль/моль креатинина мочи), то есть оптимизация маркеров костного ремоделирования.
Фиг.4 показывает, что в результате проведенной терапии достоверно повышается остеокальцин (нг/мл) и снижается дезоксипиридинамин (нмоль/моль креатинина мочи).
В таблице 1 отражена динамика болевого синдрома (оценка в мм по визуально-аналоговой шкале), который после лечения, в покое, стоя, лежа, при ходьбе статистически достоверно снижался.
В таблице 2 представлена не достоверная динамика параметров минерального обмена (общий и ионизированный кальция крови (ммоль/л) и суточной мочи (г/сут), фосфор крови (ммоль/л)) после проводимой терапии.
Способ лечения постменопаузального остеопороза, заключающийся в использовании бивалоса и кальцемина, отличающийся тем, что утром и вечером больному назначают по одной таблетке кальцемина во время еды, а вечером перед сном, спустя два часа после приема кальцемина, назначают бивалос, одно саше, разведенное в 200 мл воды.