Способ и трансплантат для лечения печеночной недостаточности
Иллюстрации
Показать всеГруппа изобретений относится к медицине и может быть применима для лечения печеночной недостаточности. Трансплантат включает трехмерный биосовместимый биодеградируемый пористый матрикс, имеющий общий объем не менее 0,05 см3 и наименьший линейный размер не менее 0,2 мм, размеры пор 2-500 мкм, суммарную пористость 50-97%, и посаженные на него аллогенные прогениторные клетки костного мозга и аллогенные клетки печени, причем концентрация клеток печени и костного мозга 2×106-15×106 клеток на 1 см3 матрикса и соотношение клеток костного мозга к клеткам печени от 1:1 до 1:4. В способе лечения печеночной недостаточности помещают трансплантат в брыжейку тонкой кишки. Группа изобретений позволяет увеличить срок выживания клеток, активизировать их пролиферацию. 2 н. и 4 з.п.ф-лы, 7 ил.
Реферат
Изобретения относятся к медицине, трансплантологии, а именно к клеточной трансплантологии, и могут быть использованы при коррекции и лечении печеночной недостаточности. Предлагаемые способ и трансплантат могут быть использованы в специализированных отделениях, занимающихся лечением и коррекцией печеночной недостаточности.
Известен способ лечения печеночной недостаточности, основанный на использовании суспензии изолированных ксеногенных гепатоцитов в экстрокорпоральной системе «вспомогательная печень», через которую перфузируется кровь реципиента с пораженной печенью (Шумаков В.И. и соавторы. Очерки по физиологическим проблемам трансплантологии и применения искусственных органов. // Тула. - Репрорникс. - 1998. - с.343-362).
Изолированные гепатоциты в таких системах, будучи ксеногенными, способны в организме больного лишь кратковременно осуществлять детоксикационные и синтетические функции. В то же время способность суспензии изолированных гепатоцитов выделять регуляторные пептиды, стимулирующие процессы регенерации в пораженной печени реципиента, пролонгирована до 0,5-8 часов (Шумаков В.И. и др. Лечение тяжелой печеночной недостаточности перфузией крови больного через взвесь криоконсервированных гепатоцитов. // Хирургия. - 1990. - №2. - С.113-116).
Известен другой способ лечения печеночной недостаточности, в котором использовались микрофрагменты ткани печени, что позволило пролонгировать метаболическую активность гепатоцитов, содержащихся в микрофрагментах до 24-34 и даже до 48 часов (Соловьев В.В., Онищенко Н.А., Акатов B.C., Лежнев Э.И. Функциональная активность гепатоцитов в фрагментах печени in vitro: зависимость от размеров фрагментов и длительности их культивирования. // Бюлл. Экспер. Биол. и Мед., - 1997, - №10, - с.406-408). Увеличение сроков метаболической активности гепатоцитов в составе микрофрагментов происходит за счет сохранения в них межклеточных контактов и естественного межклеточного матрикса, а так же из-за сохранения пространственной структуры ткани печени, в результате чего оптимизируются условия функционирования всех типов клеток, в том числе и гепатоцитов.
Также известен способ лечения печеночной недостаточности, предполагающий для пролонгирования сроков выживания изолированных гепатоцитов в перфузионных биореакторах использовать изолированные гепатоциты с микроносителями (используют, например, цитодекс-3 при соотношении 1,6 г микроносителя на 1×109 клеток), которые предварительно покрывают коллагеном (Dimetriou A.A., Rozga J., Podesta L. Early clinical experience with a hybrid bioartificial liver // Scan. J. gastroenterol. - 1995. - 30. - Suppl. 208. - p.111-117; Chen S., Eguchi S, Watanabe Hepatic support strategies // Transplant. Proc. - 1996. - 28, №4. - р.2036-2038).
В качестве прототипа нами выбран известный способ лечения печеночной недостаточности, в котором использовались изолированные гепатоциты для вспомогательной поддержки печени и, соответственно, восполнения дезинтоксикационной и биорегуляторной функции поврежденной печени (Van de Kerkhove M.P., Hoekstra R., Chamuleau R.A., van Gulik T.M. Clinical application of bioartificial liver support systems. // Ann. Surg. - 2004. - Vol.240. - P.216-230).
К недостаткам использования известных способов, в том числе и прототипа, предпологающих использование экстракорпорального биореактора с микрофрагментами ткани печени или изолированными гепатоцитами относятся:
- необходимость использования специальных измельчителей для получения фрагментов заданного размера, повышающих опасность инфицирования донорского материала;
- необходимость использования перфузионных систем и включения в перфузионный контур дополнительных технических узлов для оксигенации и детоксикации крови (плазмы), поступающих к микрофрагментам ткани печени, что повышает экономическую себестоимость метода;
- необходимость использования в биореакторах микрофрагментов в смеси с частицами пористого биосовместимого носителя для предотвращения слипания микрофрагментов и обеспечения эффективного массопереноса;
- использование частиц пористого носителя не создает условий для предотвращения отсроченной гибели гепатоцитов в микрофрагментах, т.к. при увеличении сроков культивирования микрофрагментов из-за низкой скорости пролиферации гепатоцитов начинает формироваться монослой из быстро прикрепляющихся и пролиферирующих стромальных клеток, окутывающих местные ткани печени и затрудняющих их функционирование;
- необходимость использования ксеногенного материала, что повышает угрозу переноса опасных инфекций и служит фактором избыточной активации иммунной системы реципиента с сокращением срока функционирования этого материала;
- раннее прекращение (через 1-2 дня) метаболических и регуляторных функций гепатоцитов;
- необходимость регулярно осуществлять сеансы подключения перфузионных систем «биоискусственная печень».
Известно устройство для лечения печеночной недостаточности методом экстракорпорального подключения изолированных гепатоцитов (Dimetriou А.А., Rozga J., Podesta L. Early clinical experience with a hybrid bioartificial liver // Scan. J. gastroenterol. - 1995. - 30. - Suppl. 208. - p.111-117). Также известно устройство, предназначенное для лечения печеночной недостаточности, позволяющее увеличивать сроки жизнеспособности изолированных гепатоцитов (Шумаков В.И. и соавторы. Очерки по физиологическим проблемам трансплантологии и применения искусственных органов // Тула. - Репрорникс. - 1998. - с.343-362).
В качестве прототипа предлагаемого трансплантата для лечения печеночной недостаточности нами выбран интракорпоральный трансплантат (биомодуль) «вспомогательная печень» (Uyama S., Kaufman P., Kneser U., Vacanti J., Rodriges X. Hepatocyte transplantation using biodegradable matrices in ascorbic acid-deficient rats: comparsion with heterotropically transplanted liver grafts // Transplantation. - 2001. - Vol.7. - P.1-7).
К недостаткам использования известных устройств, в том числе и прототипа, предпологающих использование биомодулей с изолированными гепатоцитами относятся:
- выраженная воспалительная реакция на трансплантат;
- гибель большого количества изолированных гепатоцитов;
- низкая плотность прикрепления клеток печени;
- дороговизна матрикса-носителя.
Задачей изобретения является разработка способа, повышающего эффективность коррекции и лечения печеночной недостаточности за счет пролонгирования сроков выживания изолированных гепатоцитов и выполнения ими функциональной и органоспецифической активности путем трансплантации долгосрочно функционирующего интракорпорального трансплантата типа «вспомогательная печень».
Технический результат, достигаемый при осуществлении изобретений, заключается в коррекции и лечении печеночной недостаточности путем обеспечения изолированными гепатоцитами детоксикационной функции, пролонгирования сроков их выживания с активизацией пролиферации за счет совместного интракорпорального введения с прогениторными клетками костного мозга, создания каркаса для размещения в пространстве ассоциаций образующихся клеток, создания условий для прорастания в этот каркас сосудов, диффузии питательных веществ, кислорода и факторов тканевой дифференцировки из крови сосудов брыжейки и сосудов, проросших в каркас, к иммобилизированным печеночным клеткам и клеткам костного мозга; а также в профилактике осложнений, связанных с тромбообразованием и клеточной инфильтрацией в месте трансплантации трансплантата с клеточным материалом.
Достоинствами предложенных способа и трансплантата для лечения печеночной недостаточности, позволяющих, по существу, создать интракорпоральную систему «вспомогательная печень» для длительного поддержания в функциональном состоянии изолированных гепатоцитов являются:
- отсутствие необходимости применения сложных перфузионных систем;
- создание с помощью 3-мерного матрикса культуральных условий для пролиферации клеток и формирования «тканеподобной» структуры;
- создание адекватных условий для диффузии оксигенированной межтканевой жидкости и прорастания сосудов через матрикс, что пролонгирует адекватные условия жизнеобеспечения посаженных клеток;
- использование аллогеных клеток позволяют этой системе оказывать в организме длительное биорегуляторное воздействие.
В предлагаемых изобретениях не используются ткани и/или клеточный материал эмбрионов человека. Использован клеточный материал взрослых доноров.
Сокультивирование клеток печени и костного мозга перед трансплантацией позволяет дополнительно повышать функциональную активность гепатоцитов за счет выделения факторов роста и цитокинов, выделяемых клетками костного мозга и создает условия для дифференцировки клеток костного мозга в эндотелиоциты для формирования сосудов и их прорастания в матрикс. Это способствует более быстрой интеграции трансплантата в систему кровообращения после трансплантации и поддержания метаболизма и жизнедеятельности клеток за счет доставки по вновь образованным и проросшим сосудам кислорода; создание адекватных условий для диффузии оксигенированной межтканевой жидкости, что пролонгирует адекватные условия жизнеобеспечения посаженных клеток.
Использование антикоагулянтов, антиагрегантов и иммуносупресантов сразу после трансплантации тормозит клеточную реакцию на трансплантат как инородное тело и препятствует тромбообразованию в месте трансплантации и отторжению.
Сущность изобретений заключается в следующем.
Для лечения печеночной недостаточности используют изолированные клетки печени. Осуществляют забор аллогенных прогениторных клеток костного мозга у донора, затем осуществляют забор аллогенных клеток печени у донора. Выполняют посадку клеток печени и клеток костного мозга на трехмерный биосовместимый биодеградируемый пористый матрикс. Размеры пор матрикса варьируют от 2 до 500 мкм. Суммарная пористость матрикса составляет 50-97%. Суммарная концентрация клеток печени и костного мозга составляет 2×106-15×106 клеток на 1 см3 матрикса. При этом соотношение клеток костного мозга к клеткам печени от 1:1 до 1:4. Причем общий объем матрикса не менее 0,05 см3. Наименьший линейный размер матрикса должен быть не менее 0,2 мм. Трансплантацию матрикса с клетками печени и костного мозга производят в брыжейку тонкой кишки.
В частном случае после посадки клеток печени и костного мозга на матрикс перед трансплантацией осуществляют сокультивирование аллогенных клеток печени и клеток костного мозга, например, в течение 2-3 суток.
В частном случае сразу после трансплантации назначают антикоагулянты в профилактической дозе. Доза составляет: гепарин 2500 ME каждые 12 часов в течение 7-10 дней под контролем свертывающей системы крови и антиагреганты в профилактической дозе, напимер трентал из расчета 45 мг/м2 поверхности тела каждые 12 часов в течение 30-90 дней.
В частном случае сразу после трансплантации назначают иммуносупресанты в профилактической дозе. Доза составляет: хорионический гонадотропин 500-5000 ME 1 раз в сутки в течение 30-90 дней.
Предлагаемый трансплантат для лечения печеночной недостаточности включает трехмерный биосовместимый биодеградируемый пористый матрикс и посаженные на него аллогенные клетки костного мозга и аллогенные клетки печени. Общий объем матрикса не менее 0,05 см3, а наименьший линейный размер - не менее 0,2 мм. Размеры пор матрикса 2-500 мкм, суммарная пористость 50-97%. Концентрация клеток печени и костного мозга 2×106-15×106 клеток на 1 см3 матрикса и соотношение клеток костного мозга к клеткам печени от 1:1 до 1:4.
Предлагаемые способ и трансплантат позволяют пролонгированно корригировать острую или хроническую печеночную недостаточность за счет прологнирования функционирования изолированных гепатоцитов. Применение иммуносупресантов позволяет исключить осложнения, связанные с реакцией отторжения. Предлагаемая группа изобретений позволяет также:
1. Создавать условия для прикрепления изолированных клеток печени и клеток костного мозга к биосовместимому матриксу, активизирует их пролиферацию, которая поддерживается диффузией в матрикс питательных веществ, кислорода и факторов тканевой дифференцировки из крови и плазмы, притекающей к матриксу из сосудов брыжейки.
2. Создать каркас на основе биосовместимых биодеградируемых и пористых матриксов, имитирующий пространственную структуру для прикрепления клеток донорской печени и прогениторных клеток костного мозга, а также условия для прорастания в этот каркас сосудов, питающих прикрепленные клетки.
3. Создать условия, препятствующие клеточной инфильтрации трансплантата и поддерживающие его клетки в жизнеспособном состоянии за счет использования антикоагулянтов и антиагрегантов.
4. Создать условия, препятствующие отторжению трансплантата и поддерживающие его клетки в жизнеспособном состоянии за счет использования иммуносупресантов.
Способ осуществляют следующим образом и включает в себя несколько последовательных этапов:
1). Выделение аллогенных прогениторных клеток костного мозга.
Выделение прогениторных клеток костного мозга у донора осуществляют по традиционной методике (Шумаков В.И., Онищенко НА., Крашенинников М.Е., и др. Костный мозг как источник получения мезенхимальных клеток для восстановления терапии поврежденных органов. // Вестник трансплантации и иск. органов. 2002, 4, с.3-6; Шумаков В.И., Онищенко Н.А. и соавт. Биологические резервы клеток костного мозга и коррекция органных дисфункций. // Москва, Лавр. 2009. - с.61-67). Пунктируют подвздошную кость донора и забирают костный мозг в объеме 40-150 мл в стерильную емкость с раствором Хенкса, содержащим 200 мкг/мл гентамицина; 10,0 мкг/мл инсулина; 0,25 мкМ дексамезатона; 250 ед/мл гепарина. Суспензию клеток центрифугируют 5 мин при 1500 об/мин, осадок клеток ресуспендируют в лизирующем растворе (114 мМ NH4Cl; 7,5 мМ KHCO3; 100 мкМ EDTA), в соотношении 1:4 от исходного объема аспирата, в течение 5-10 мин и центрифугируют 3 мин при 1500 об/мин при комнатной температуре. Гемолизированный суспернатант полностью удаляют отсасыванием. Добиваются полного лизиса эритроцитов, для чего процедуру лизирования проводят трижды с последующим отмыванием клеток центрифугированием. Клеточный осадок, свободный от эритроидных и тромбоцитарных форм ресуспендируют в ростовой среде.
2). Выделение аллогенных клеток печени.
Производят резекцию 2-4×2-4×1-2 см ткани печени у донора для получения клеток печени. Выделение аллогенных клеток печени осуществляют по традиционной методике (Fontaine M, Schloo В, Jenkins R, Uyama S, Hansen L, Vacanti J.P. Human hepatocyte isolation and transplantation into an athymic rat, using prevascularized cell polymer constructs. // Pediatr. Surg. - 1995. - vol.30(1). - P.56-60; Hang H, Shi X, Gu G, Wu Y, Ding Y. A simple isolation and cryopreservation method for adult human hepatocytes // Int J Artif Organs. 2009 Oct; 32(10). - P.720-7; Lehec S.C, Hughes RD, Mitry R.R, Graver M.A, Verma A, Wade J.J, Dhawan A. Experience of microbiological screening of human hepatocytes for clinical transplantation. // Cell Transplant. 2009; 18(8). - P.941-947; Seglen O. Preparation of isolated rat liver cells. // Methods. Cell. Biol. 1976, - vol.13. - P.29-83).
Выделение аллогенных клеток печени производят из резецированного участка печени путем 3-кратной отмывки кусочка печени от крови и измельчения его на холоду (t=4°С) в чашке Петри, с 3-кратной отмывкой образовавшейся взвеси буферным раствором без кальция [1000 мл дистиллированной воды, 8.3 г NaCl, 0.5 г KCl, 2.38 г HEPES, рН 7,4, 37°С] в течение 7 минут. После этого мелкие кусочки печени инкубируются 3 раза раствором коллагеназы [1000 мл дистиллированной воды, 8.3 г NaCl, 0.5 г KCl, 0.7 г CaCl2, 2.38 г HEPES, 7.5 мг ингибитор трипсина и 500 мг коллагеназы Тип IV-S (>125 CDU/mg), рН 7,3; 37°С] в течение 6-8 минут с последующей заменой ферментного раствора с использованием центрифугирования 500 об/мин в течение 1 минуты при t=37°C. Полученный материал переносят на сито с ячейками 200 мкм и фильтруют промыванием питательной средой William's E с 10% фетальной бычьей сыворотки, после чего суспензию отдельных клеток и небольших агрегатов переносят в центрифужную пробирку и центрифугируют при 500 об/мин при 4°С в течение 1 минуты. Супернатант удаляют, осадок ресуспендируют в такой же свежей среде и опять центрифугируют. Процедуру повторяют 3 раза. Жизнеспособность клеток оценивают методом окрашивания трипановым синим. Добиваются получения количества клеток в пределах от 3,0×108 до 4,0×10 гепатоцитов на 12-15 г веса ткани печени. Клеточная суспензия должна содержать: гепатоциты, непаренхиматозные клетки печени, которые определяют при световой микроскопии. Разделение парехиматозных и непарехиматозных клеток не выполняют. Взвесь клеток печени концентрируют в 1-2 мл физиологического раствора.
3). Посадка (иммобилизация) аллогенных клеток печени и аллогенных клеток костного мозга на носитель.
Посадку (иммобилизацию) клеточного материала осуществляют по традиционной методике (Mooney D.J., Sano K., Kaufmann P.M., Majahod K., Schloo В., Vacanti J.P., Langer R. Long-term engraftment of hepatocytes transplanted о biodegradable polymer sponges // J. Biomed. Mater. Res, - 1997. - Vol.5. - P.413-420).
Аллогенные клетки печени и аллогенные прогениторные клетки костного мозга ресуспендировали в ростовой среде [William's E с заменой аргинина на орнитин, с добавлением фетальной бычьей сыворотки, фактора роста гепатоцитов, эпидермального фактора роста, β-субъединицы холерного токсина, дексамезатона, этаноламина, селенита натрия, глюкагона, инсулина, инсулино-подобного фактора роста-1, аскорбиновой кислоты, линолеивой и линоливой жирных кислот] в концентрации 2,0-4,0×106 клеток печени/мл и 2,0-4,0×106 прогениторных клеток костного мозга/мл. Суммарную клеточную суспензию наносили на матрикс в концентрации 2×106-15×106 на 1 см3, на предварительно пропитанный этой средой матрикс.
В качестве матрикса может быть использован, например, биоматериал, созданный на основе полиоксибутирата (3-оксибутирата) - ЭластоПОБ. Полиоксибутират - гомополимер, синтезируемый различными видами прокариотических клеток. Они являются субстратом эндогенного дыхания и поддерживают жизнеспособность клеток в неоптимальных условиях среды (Севастьянов В.И., Перова Н.В., Довжик И.А., Титушкин И.А., Немец Е.А., Беломестная З.М., Шишацкая Е.И., Волова Т.Г. Медико-биологические свойства полиоксиалканоатов - биодеградируемых бактериальных полимеров. // Перспективные материалы, 2001, №5. - С.46-55; Sevastianov V.I., Perova N.V., Shishatskaya E.I., Kalacheva G.S., Volova T.G., Production of purified polyhydroxyalkanoates (PHAs) for applications in contact with blood. J. Biomater. Sci. Polymer Edn., 2003. V. 14(10). - P.1029-1042; Volova Т., Shishatskaya E., Sevastianov V., Efremov S., Mogilnaya O., Results of biomedical investigations of PHB and PHB/PHV fibers, Biochem. Eng. J., 2003, №3736. - P.1-9).
ЭластоПОБ в настоящее время разрешен к медицинскому применению. Основным компонентом ЭластоПОБ является биодеградируемый бактериальный сополимер β-оксибутирата и β-оксивалерата (ПОБ-со-ПОВ) с включением оксивалерата 15÷30 мол.% (Mw=295-360 КДа, кристалличность 50-60%), полученный из Института биофизики СО РАН, г.Красноярск. В состав ЭластоПОБ входит также высокомолекулярный гидрофильный пластификатор (ВГП), повышающий гидрофильность и эластичность материала.
Физико-химические, механические и технологические свойства ЭластоПОБ делают этот биополимер весьма привлекательным для разработки временных каркасов для гибридных биоискусственных органов (Севастьянов В.И., Егорова В.А., Немец Е.А., Перова Н.В., Онищенко Н.А. Биодеградируемый биополимерный материал ЭластоПОБ для клеточной трансплантации. // Перспективные материалы, 2004, №3, с.35-41; Севастьянов В.И., Немец Е.А., Волкова Т.Г., Марковцова М.Г. Трехмерные пористые матриксы для трансплантации клеток на основе биодеградируемого бактериального сополимера «Биопластотан». // Перспективные материалы, 2007. №6. С.5-10).
Используемые матриксы ЭластоПОБ имели следующие размеры и параметры: диаметр пористой губки - 1±2 мм; толщина - 1,2±0,5 мм; масса - 6,0-12,0 мг. Пористость - не менее 95±2%. Размер макропор - 300±100 мкм.
4). Сокультивирование аллогенных прогениторных клеток костного мозга и аллогенных клеток печени in vitro.
В частном случае выполняли сокультивирование аллогенных клеток печени и прогениторных клеток костного мозга по общепринятой методике (Kaufmann P.M., Sano К., Uyama S., Breuer C.K., Organ G.M., Schloo B.L., Kluth D., Vacanti J.P. Evaluation of Methods of Hepatotrophic Stimulation in Rat Heterotopic Hepatocyte Transplantation Using Polymers // J. of Pediatric Surgeru. - 1999. - Vol.34. - P.1118-1123; Uyama S., Kaufmann P.M., Takeda Т., Vacanti J.P. Delivery of whole liver equivalent hepatocyte mass using polymer devices and hepatotrophic stimulation // Transplantation. - 1993. - Vol.55. - P.932-935).
Это позволяло повысить количество жизнеспособных клеток печени и прогениторных клеток костного мозга, способных выполнять специфические функции: дезинтоксикационную и синтетическую функциональную активность гепатоцитов, и создавало условия для дифференцировки прогениторных клеток костного мозга в эндотелиоциты для формирования сосудов и их прорастания в матрикс.
Матрикс с клетками помещали в стерильную камеру для инкубации in vitro в ростовой среде [William's E с заменой аргинина на орнитин, с добавлением фетальной бычьей сыворотки, фактора роста гепатоцитов, эпидермального фактора роста, β-субъединицы холерного токсина, дексамезатона, этаноламина, селенита натрия, глюкагона, инсулина, инсулино-подобного фактора роста-I, аскорбиновой кислоты, линолеивой и линоливой жирных кислот] на 2-3 суток.
5). Трансплантация носителя с иммобилизированными аллогенными клетками печени и прогениторными клетками костного мозга в организм.
Трансплантацию матриксов с иммобилизированными аллогенными клетками печени и аллогенными прогениторными клетками костного мозга осуществляют пациентам с печеночной недостаточностью в брыжейку тонкой кишки.
6). Использование антикоагулянтов и антиагрерантов.
После трансплантации матриксов с иммобилизированными аллогенными клетками печени и аллогенными прогениторными клетками костного мозга пациентам назначают антикоагулянты в профилактической дозе, например: гепарин 5000 ME каждые 12 часов в течение 7-10 дней под контролем свертывающей системы крови и антиагреганты в профилактической дозе, например, трентал из расчета 45 мг/м2 поверхности тела каждые 12 часов в течение 30-90 дней.
7). Использование иммуносупресантов.
После трансплантации матриксов с иммобилизированными аллогенными клетками печени и алогенными прогениторными клетками костного мозга пациентам назначают иммуносупресанты в профилактической дозе, например: хорионический гонадотропин 500-5000 ME 1 раз в сутки в течение 30-90 дней.
Предложенный трансплантат для лечения печеночной недостаточности состоит из трехмерного биосовместимого биодеградируемого пористого матрикса и посаженных на него аллогенных прогениторных клеток костного мозга и аллогенных клеток печени.
Для доказательства возможности достижения заявленных назначений и достижения указанного технического результата приводим следующие данные.
Пример осуществления предлагаемого способа с использованием предлагаемого трансплантата в эксперименте.
Моделирование хронической печеночной недостаточности у животных (крысы) осуществляли по признанной и адекватной модели (Фишер А. Физиология и экспериментальная патология печени. // А.Фишер. - Будапешт, 1961, - 230 с.; Колпащикова И.Ф. Влияние трансплантации клеток тимуса, костного мозга и селезенки на восстановительные процессы в патологически измененной печени. // Бюл. эксперим. биол. и мед., - 1979, №10. - С.477-480; Колпащикова И.Ф. Общие и местные изменения в организме при экспериментальном повреждении печени и ее регенерация. // Автореф. докт. дисс. - 1982, Казань. - 41 с.) путем введения 60% раствора CCl4, первое введение 0,5 мл на 100 г массы, последующие по 0,3 мл на 100 г массы тела. Курс введения 6 недель с частотой - 2 введения в неделю.
Моделирование острой печеночной недостаточности у животных (собаки) осуществляли путем резекции 45-50% ткани печени, также являющейся признанной и адекватной моделью острой печеночной недостаточности (Demetriou A., Reisher A., Sanchez J. Et al. Transplantation of microcarrier-attached hepatocytes into 90% partially hepatomized rats // Hepatology. - 1988. - Vol.8. - P.1006-1009; Чикотеев С.П., Плеханов А.Н. Печеночная недостаточность. //В кн. Печеночная недостаточность. Иркутск. - 2002. - 260 с.; Michalopoulos G.K. Liver regeneration: Molecular mechanisms of growth control // FASEB J. - 1990. - Vol.104. - P.176; Bowling WM, Kennedy SC, Cai SR, Duncan JR, Gao C, Flye MW Portal branch occlusion safely facilitates in vivo retroviral vector transduction of rat liver. // Hum. Gen. Ther/ - 1996. - vol.7(17). - p.2113-2121).
1). Осуществляли по традиционной методике выделение аллогенных прогениторных клеток костного мозга.
Получали клеточный аспират из костномозгового канала большеберцовых костей (крысы) или плечевых костей (собаки) путем промывания полости фосфатно-буферным раствором, содержащим 50 ед/мл гепарина и 0,25 мг/л гентамицина с помощью иглы 18G, насаженной на шприц. Суспензию клеток центрифугировали, осадок клеток ресуспендировали в лизирующем растворе при комнатной температуре в течение 3 мин и снова центрифугировали 3-5 мин при 1500 об/мин. Гемолизированный супернатант полностью удаляли отсасыванием, а клеточный осадок, содержащий прогениторные клетки костного мозга ресуспендировали в ростовой среде. Интерфазу с мононуклеарными клетками собирали с поверхности эритроидного осадка и ресуспендировали в лизирующем растворе, в соотношении 1:4, в течение 5-8 мин и центрифугировали 5 мин при 1500 об/мин при комнатной температуре. Гемолизированный супернатант полностью удаляли. Добивались полного лизиса эритроцитов, для чего процедуру лизирования проводили дважды или трижды с последующим отмыванием клеток центрифугированием. Клеточный осадок, свободный от эритроидных и тромбоцитарных форм, в количестве 60-150×106 клеток объединяли с осадком клеток, полученным из плазмы, и далее ресуспендировали в ростовой среде для стимуляции роста клеток.
2). Выделение аллогеннных клеток печени осуществляли по традиционной методике.
Выделение аллогенных клеток печени из резецированного участка печени (4×4×2 см у собак и 1×1×0,5 см у крыс) производилось путем 3-кратной отмывки от крови и измельчения его на холоду (t=4°С), с 3-кратной отмывкой образовавшейся взвеси буферным раствором без кальция в течение 7 минут. После этого мелкие кусочки печени были проинкубированы 3 раза раствором коллагеназы в течение 6-8 минут с последующей заменой ферментного раствора с использованием центрифугирования 500 об/мин в течение 1 минуты при t=37°C. Полученный материал переносился на сито с ячейками 200 мкм и фильтровался промыванием питательной средой William's E с 10% фетальной бычьей сыворотки, после чего суспензию клеток центрифугировали при 500 об/мин при 4°С в течение 1 минуты. Супернатант удаляли, осадок ресуспендировали в такой же свежей среде и опять центрифугировали. Процедуру повторяли 3 раза. Жизнеспособность клеток, колебавшаяся в пределах от 83 до 95% оценивали методом окрашивания трипановым синим. Количество клеток колебалось в пределах от 3,0×108 до 4,0×108 гепатоцитов на 15 г веса ткани печени. Клеточная суспензия содержала: гепатоциты ~95÷98%, и ~5÷2% непарехиматозных клеток печени, которые были определены при световой микроскопии. Разделение парехиматозных и непарехиматозных клеток не выполнялось. Взвесь клеток печени концентрировали в 1-2 мл физ. р-ра.
3). Посадку (иммобилизацию) аллогенных клеток печени и прогениторных клеток костного мозга на носитель также осуществляли по традиционной методике.
Аллологенные клетки печени и прогениторные клетки костного мозга ресуспендировали в ростовой среде в концентрации 2,0-4,0×106 клеток печени/мл и 2,0-4,0×106 прогениторных клеток костного мозга/мл. Суммарную клеточную суспензию наносили на матрикс в концентрации 2×106-15×106 на 1 см3 на предварительно пропитанный этой средой матрикс.
4). В частном случае выполняли сокультивирование аллогенных клеток печени и прогениторных клеток костного мозга по общепринятой методике.
Это позволяло повысить количество жизнеспособных клеток печени и прогениторных клеток костного мозга, способных выполнять специфические функции: дезинтоксикационную и синтетическую функциональную активность гепатоцитов, и создавать условия для дифференцировки прогениторных клеток костного мозга в эндотелиоциты для формирования сосудов и их прорастания в матрикс.
Матрикс с клетками помещали в стерильную камеру для инкубации in vitro в ростовой среде на 2-3 суток.
В качестве матрикса был использован, например, биоматериал, созданный на основе полиоксибутирата (3-оксибутирата) ЭластоПОБ. ЭластоПОБ имеет молекулярный вес 295-360 КДа, синтезирован институтом биофизики СО РАН г.Красноярск, и в настоящее время разрешен к медицинскому применению.
Используемые матриксы ЭластоПОБ имели следующие размеры и параметры: диаметр пористой губки - 10±2 мм; толщина - 1,2±0,5 мм; масса - 6,0-12,0 мг. Пористость - не менее 95±2%. Размер макропор - 300±100 мкм.
5). Трансплантацию матриксов с иммобилизированными аллогенными клетками печени и прогениторными клетками костного мозга в организм животным (собаки) осуществляли на 3-4 сутки после моделирования печеночной недостаточности путем резекции 50% ткани печени.
Перед трансплантацией животных (собаки) наркотизировали: смесью препаратов осуществляли путем внутримышечного введения смеси препаратов: Калипсол (5% 10 мг/кг, Дроперидол (1,5 мг/кг), Атропин (0,1% - 0,02 мг/кг). Димедрол 1% - 0,5 мл. После чего, в операционной осуществляли вводный наркоз путем внутривенного введения 1% Пропофола из расчета 7 мг/кг. Операцию проводили под интубационным наркозом. Поддержание анестезии проводили 1% Пропофолом 0,5 мг/кг/ч и Калипсолом 2 мг/кг. У крыс осуществляли анестезиологическое пособие из расчета на 100 гр массы тела при этом вводили внутримышечно: Калипсол 10% - 2 мл, Ксилазин 2% - 1 мл, Атропин - 0,2 мл.
Суммарный клеточный материал, содержащий аллогенные клетки печени и костного мозга в концентрации 2×106-15×106 на см3, иммобилизированные на матрикс ЭластоПОБ, трансплантировали в брыжейку тонкой кишки животных.
Брюшную полость ушивали послойно наглухо. Для профилактики инфекционных осложнений интраоперационно животным назначали внутривенно водили Офлоксацин - 40 мл; Метронидазол - 30 мл; Дитилин 5% - 20 мг/кг/ч. Проводили контроль показателей биохимии, коагулограммы, общего анализа крови на 1, 3, 9, 14, 18 сутки после операции.
6). Использование антикоагулянтов и антиагрерантов.
В частном случае для профилактики клеточной инфильтрации трансплантата клетками крови сразу после трансплантации матриксов с иммобилизированными аутологичными клетками печени и аутологичными прогениторными клетками костного мозга ежедневно назначали антикоагулянты в профилактической дозе, например: гепарин 2500 ME каждые 12 часов в течение 7-10 дней под контролем свертывающей системы крови и антиагреганты в прфилактической дозе, например: трентал из расчета 45 мг/м2 поверхности тела каждые 12 часов в течение 30-90 дней.
7). Использование иммуносупресантов.
В частном случае для профилактики отторжения сразу после трансплантации матриксов с иммобилизированными аллогенными клетками печени и алогенными прогениторными клетками костного мозга ежедневно назначали иммуносупресанты в профилактической дозе, например: хорионический гонадотропин 500-5000 ME 1 раз в сутки в течение 30-90 дней.
Всего нами проведено 20 экспериментов, при этом коррекция острой печеночной недостаточности по предложенному способу была проведена в 3 экспериментах и хронической печеночной недостаточности - в 17 экспериментах.
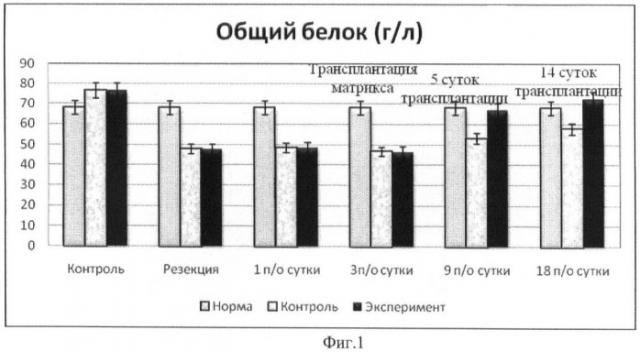
На фиг.1 представлена динамика синтетической функции печени (общий белок) при острой печеночной недостаточности. Проведенные исследования показали, что после резекции 50% печени минимальная синтетическая функция печени отмечалась в период первых 3 дней после резекции. По сравнению с исходом показатели общего белка уменьшились в 1,6 раза, что указывает на значительные функциональные нарушения печеночных клеток. После чего отмечается постепенное возвращение этих показателей к исходным к 18 суткам после моделирования печеночной недостаточности. В эксперименте после трансплантации матрикса с посаженными на него аллогенными прогениторными клетками костного мозга и аллогенными клетками печени по предложенному способу, динамика синтетической функции печени была сходной с контрольной группой. Однако с момента трансплантации (3 сутки после моделирования печеночной недостаточности) аллогенных клеток печени и прогениторных клеток костного мозга, посаженных на матрикс, отмечается более быстрое восстановление до исходных показателей синтетической функции печени. Причем следует отметить, что в контрольной группе на исследуемом сроке (18 дней после операции) этот показатель так и не достиг исходного. Это произошло только к 28-32 суткам после операции.
На фиг.2 представлена динамика синтетической функции печени (холестерол) при острой печеночной недостаточности. Проведенные исследования показали, что после резекции 50% печени минимальная синтетическая функция печени отмечалась в период первых 3 дней после резекции. По сравнению с исходом показатели холестерола уменьшились в 1,64 раза, что указывает на значительные функциональные нарушения печеночных клеток. После чего отмечается постепенное возвращение этих показателей к исходным в исследуемой группе к 18 суткам после моделирования печеночной недостаточности, а в контрольной группе на исследуемом сроке (18 дней после операции) этот показатель (холестерол) так и не достиг исходного. Это произошло только к 28-32 суткам после операции.
Из представленных данных следует, что до момента трансплантации аллогенных клеток печени и прогениторных клеток костного мозга, посаженных на матрикс, динамика показателей, характеризующих синтетическую функцию печени, была сходной в обеих группах (контрольная, эксперимент) однако в исследуемой группе (эксперимент) восстановление синтетической функции печени (по белку и холестеролу) происходило быстрее и эти показатели были более приближены к исходным.
На фиг.3 представлены группы жизнеспособных аллогенных гепатоцитов (1) спустя 90 дней после их трансплантации в организм экспериментального животного по предложенному способу.
Окраска: гематоксилин - эозин. Увеличение микроскопа ×400.
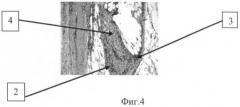
На фиг.4 представлены данные гистологического исследования спустя 90 дней после трансплантации аллогенных клеток печени и прогениторных клеток костного мозга, посаженных на матрикс. В гистологических препаратах животных, которые не получали антикоагулянты и антиагреганты, выявлена выраженная воспалительная реакция (2), фиброзные изменения (3), пролиферация гепатоцитов (4).
Окраска: гематоксилин - эозин. Увеличение микроскопа ×200.
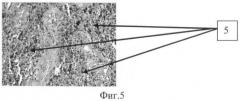
На фиг.5 в гистологических препаратах животных, которые не получали антикоагулянты и антиагреганты, и иммуносупресанты спустя 180 дней после трансплантации аллогенных клеток печени и прогениторных клеток костного мозга, посаженных на матрикс, выявлена выраженная воспалительная, лимфоидная реакция (5).
Окраска: гематоксилин - эозин. Увеличение микроскопа ×200.
На фиг.6 у животных, которые получали антикоагулянты и антиагреганты и иммуносупресанты спустя 180 дней после трансплантации, выявлена значительно меньшая клеточная реакция. В препарате встречаются группы жизнеспособных гепатоцитов (6).
Окраска: гематоксилин - эозин. Увеличение микроскопа ×400.
На фиг.7 спустя 180 дней по предложенному способу в препарате выявлен вновь образованный сосуд (7).
Окраска PAS. Увеличение микроскопа ×200.
Во всех случаях был достигнут желаемый результат, а именно была получена и адекватно корригирована печеночная недостаточность. Способ позволяет улучшить результаты лечения печеночной недостаточности путем обеспечения изолированными аллогенными гепатоцитами детоксикационной и биорегуляторной функций, пролонгирования сроков их выживания с активизацией пролиферации за счет совместного интракорпорального введения с аллогенными прогениторными клетками костного мозга, создания каркаса для размещения в пространстве ассоциаций образующихся клеток, создания условий для прорастания в этот каркас сосудов, диффузии питательных веществ, кислорода и факторов тканевой дифференцировки из крови сосудов брыжейки, проросших в каркас, к иммобилизованным печеночным клеткам и клеткам костного мозга; обеспечивает профилактику осложнений, связанных с использованием трансплантата с клетками. Кроме того, длительное использование жизнеспособных аллогенных клеток печени и прогениторных клеток костного мозга позволяет длительно поддерживать гомеостаз.
Таким образом, приведенные данные четко свидетельствуют о том, что коррекция печеночной недостаточности происходит значительно быстрее и адекватнее при применении предлагаемого способа коррекции печеночной недостаточности. Кроме