Способ формирования тонкокишечно-брыжеечного аутотрансплантата
Иллюстрации
Показать всеИзобретение относится к хирургии и может быть применимо для формирования тонкокишечно-брыжеечного аутотрансплантата. Формируют аутотрансплантат путем резекции 1/3 проксимального и 1/3 дистального краев кишечного фрагмента лоскута с сохранением брыжейки в полном объеме. Используют для формирования сосудистого бассейна трансплантата три пары радиарных тощекишечных сосудов - 3-ю, 4-ю и 5-ю, при этом 3-ю и 5-ю пару пересекают на уровне формирования соответствующих сосудистых аркад у корня брыжейки тощей кишки, а единую сосудистую ножку трансплантата образуют на четвёртых радиарных тощекишечных артерии и вене, которые мобилизуют до уровня отхождения тощекишечной артерии от верхней брыжеечной артерии. Способ позволяет сформировать трансплантат с достаточным количеством изолирующего высокопластичного материала - фрагмента брыжейки, уменьшить функциональный ущерб для донорской зоны. 2 ил.
Реферат
Изобретение относится к медицине, в частности к реконструктивной хирургии, и может быть использовано для реабилитации онкологических и травматологических больных при закрытии дефектов проксимального отдела пищеварительного тракта (полости рта, глотки и пищевода).
Известен способ формирования толстокишечно-сальникового аутотрансплантата. Способ заключается в том, что формируют кишечную трубку из поперечной ободочной кишки с прилежащей прядью большого сальника. Кровоснабжение трансплантата осуществляется с использованием двух вариантов - магистрального и коллатерального кровотока: основной путь - средние толстокишечные артерия и вена, коллатеральный - кровоснабжение сальникового фрагмента лоскута за счет толстокишечно-сальниковых сосудистых связей (RU 2254066). Применение толстокишечно-сальникового аутотрансплантата позволяет реализовывать многие технические проекты и решать несколько сложных реконструктивных задач в один хирургический этап - восстанавливать резецированную слизистую оболочку полости рта, глотки и шейного отдела пищевода у онкологических больных, а также изолировать сосудистые анастомозы и линии швов на полых органах шеи с помощью сальникового фрагмента. Использование известного способа позволяет выполнять трахеопищеводное шунтирование и восстанавливать голос больным, перенесшим полное удаление гортани и гортаноглотки. Однако достижение указанных технических (лечебных) результатов сопряжено с усложнением хирургической технологии аутотрансплантации и реконструкции. А именно:
- особенность архитектоники венозного бассейна поперечно-ободочной кишки в некоторых случаях требует дополнительного формирования венозных микрососудистых анастомозов при реваскуляризации лоскута;
- необходима коррекция диаметра толстокишечного фрагмента лоскута в позиции гортаноглотки, особенно в зоне формирования соустья с пищеводом.
В связи с этим, известный способ не получил широкого распространения в клинической практике.
Наиболее близким к заявляемому изобретению способом того же назначения является способ формирования лоскута из тощей кишки для реконструкции гортаноглотки (Seidenberg В., Rosenak S., Hurwitt E.S., Som M.L. Immediate reconstruction of the cervical esophagus by a revascularized isolated jejunal segment. Ann Surg. 1959 February; 149(2):162-171). Принят в качестве прототипа. Способ-прототип заключается в том, что формируют кишечную трубку в виде сегмента тощей кишки длиной 10-15 см, в соответствии с протяженностью подлежащего восстановлению дефекта, кровоснабжение которой осуществляется ветвями верхней брыжеечной артерии и вены. В соответствии со способом-прототипом брыжейка тощей кишки осуществляет функцию сосудистого проводника - органа, содержащего кровеносные сосуды, питающие кишечную трубку, и не несет какой-либо реконструктивно-смысловой нагрузки. Размеры прилежащей к кишке брыжейки не превышают длину сегмента кишки.
Восстановление гортаноглотки путем аутотрансплантации тонкокишечного лоскута (сегмента тонкой кишки) наиболее предпочтительно, так как слизистый секрет не агрессивен, а диаметр кишки полностью соответствует таковому в гортаноглотке и шейном отделе пищевода. Но, при этом имеется существенный недостаток способа-прототипа: отсутствие в составе лоскута надежно кровоснабжаемого пластического материала для укрытия кишечного сегмента на шее, линии швов в зоне органных анастомозов, магистральных сосудов шеи и средостения, а также воссоздания анатомического контура шеи и покровных тканей. Данный факт является основным противопоказанием к широкому применению тонкокишечного лоскута у онкологических больных, которым часто необходимо вместе с гортаноглоткой удалять мягкие ткани шеи и обнажать или протезировать магистральные сосуды. Применение дополнительного пластического материала с целью изоляции указанных анатомических структур в условиях дефицита тканей на шее приводит к закономерному увеличению количества послеоперационных осложнений и дополнительной травме в зоне формирования лоскута (грудная клетка, конечности и др.). Попытки мобилизации имеющихся покровных тканей шеи, подвергнутых лучевой терапии, и сопоставления их краев с различной степенью натяжения, как правило, приводят к сдавлению сосудистой ножки лоскута и его некрозу, а также трофическим нарушениям в реципиентной ране.
Заявляемое изобретение направлено на решение задачи формирования аутотрансплантата из аутологичных донорских тканей, содержащего не только слизистую оболочку для реконструкции глотки, но и достаточный объем пластического материала для восстановления мягких тканей шеи с изоляцией анатомических структур.
Использование в клинической практике заявляемого способа позволяет достичь нескольких технических (лечебных) результатов:
- возможность формировать сложносоставной трансплантат, имеющий в составе кишечную трубку вместе с изолирующим высокопластичным материалом - фрагментом брыжейки, кровоснабжаемый единой сосудистой ножкой - четвертыми радиарными тощекишечными артерией и веной;
- соответствие параметров кишечной трубки аутотрансплантата длине и диаметру, а также анатомической структуре и функциональной характеристике стенки гортаноглотки;
- возможность полноценно восстановить стенки гортаноглотки (при их полном отсутствии) в условиях недостатка местного пластического материала на фоне облученных реципиентных тканей с наличием трофических или рубцовых изменений;
- возможность сформировать достаточных размеров мезотелиально-жировую заплату из фрагмента брыжейки за счет значительного увеличения площади брыжейки в тонкокишечном лоскуте;
- сокращение продолжительности и объема выполнения операции и, одновременно, повышение надежности хирургической технологии за счет наличия единой сосудистой ножки в сложносоставном лоскуте;
- объем резекции тощей кишки, необходимый для формирования лоскута, не наносит функциональный ущерб пищеварительному тракту и другим физиологическим системам организма;
- топография донорских органов позволяет произвести формирование лоскута из минилапаротомного доступа с использованием видеоэндоскопической техники, обеспечивая позитивный эстетический и функциональный результат в месте рассечения брюшной стенки.
Указанные технические результаты при осуществлении изобретения достигаются за счет того, что так же, как в известном способе, осуществляют формирование составного лоскута из фрагмента тощей кишки и прилежащей части брыжейки тощей кишки, с кровоснабжением от единой сосудистой ножки.
Особенность заявляемого способа заключается в том, что аутотрансплантат формируют путем резекции 1/3 проксимального и 1/3 дистального краев кишечного фрагмента лоскута с сохранением брыжейки в полном объеме. Для формирования сосудистого бассейна трансплантата используют три пары радиарных сосудов - 3-й, 4-й и 5-й, на единой сосудистой ножке - четвертых радиарных тощекишечных артерии и вене.
Сущность изобретения заключается в следующем.
Перечисленные проблемы, встречаемые при формировании лоскутов, предназначенных для трансплантации, явились основой для проведения дальнейшего поиска нового пластического материала, максимально доступного и надежного в применении практическими хирургами соответствующей квалификации.
Результатом разработанной авторами технологии является использование нового пластического материала - тонкокишечно-брыжеечного лоскута с наличием в его составе слизисто-серозной трубки и мезотелиально-жировой заплаты достаточных размеров, позволяющего в один хирургический этап устранять обширные сочетанные дефекты органов пищеварительного тракта и мягких тканей на шее у онкологических и травматологических больных. Существенным отличительным признаком заявляемого изобретения является изменение соотношения площади кишечного и брыжеечного фрагментов лоскута. Техническим результатом использования указанного признака является возможность выполнить операцию при отсутствии местного пластического материала в условиях облученных реципиентных тканей с наличием трофических или рубцовых изменений, полноценно восстановить стенки глотки при циркулярных дефектах.
Другим отличительным признаком является разработанный авторами прием формирования сосудистого бассейна трансплантата. Он заключается в том, что используют не одну, как обычно, а три радиарных пары сосудов - 3-ю, 4-ю и 5-ю. Для реваскуляризации тканей после их перенесения на шею используют только 4-е радиарные артерию и вену. А 3-й и 5-е сосуды функционируют в составе аутотрансплантата для кровоснабжения исключительно брыжеечного фрагмента. Техническим результатом использования указанного признака является значительное увеличение площади брыжейки в тонкокишечном лоскуте, что, в свою очередь, позволяет в пределах единого сосудистого бассейна, кроме слизисто-серозной трубки (кишечного фрагмента), сформировать из фрагмента брыжейки достаточных размеров мезотелиально-жировую заплату. Наличие единой сосудистой ножки в сложносоставном лоскуте позволяет существенно сократить продолжительность и объем выполнения операции и, одновременно, повысить надежность хирургической технологии.
Размер сегмента может колебаться в зависимости от протяженности дефекта слизистой на шее. По наблюдениям авторов он составляет от 10 до 18 см. При этом необходимо создать запас кишки для обеспечения достаточной площади брыжеечного фрагмента. Экспериментальные исследования показали, что объем редукции кишечного фрагмента в проксимальном и дистальном его отделах не должен быть менее 15-20 см с обеих сторон. Таким образом, при необходимой длине кишечного фрагмента 10 см, общая протяженность резекции кишки должна составить не менее 40-50 см. В противном случае площади брыжеечного фрагмента может оказаться не достаточно для изоляции тканей на шее. При значительных дефектах мягких тканей шеи площадь формирования брыжеечного фрагмента должна быть разумно увеличена путем повышения объема редукционной резекции тонкой кишки еще на 10-20 см.
Физиологические свойства брыжеечного фрагмента лоскута определяют высокий уровень его пластических способностей, не уступающих по многим позициям большому сальнику.
Способ осуществляют следующим образом.
Выполняют лапаротомию и ревизию органов брюшной полости. Осматривают тонкую кишку, начиная от связки Трейца. Оценивают бассейн верхних брыжеечных сосудов, при этом обращают внимание на длину стволов радиарных сосудов и архитектонику аркадной сосудистой сети. В соответствии с направлением хода ветвей сосудистой ножки выбирают сегмент тощей кишки длиной 40-50 см. Далее избранный фрагмент мобилизуют по брыжейке с учетом направления кровоснабжающих сосудов. Прецизионно выделяют единую питающую сосудистую ножку лоскута - четвертые радиарные тощекишечные артерию и вену. Рассекают висцеральную брюшину над выбранными сосудами. В состав трансплантата также включают 3-й и 5-е радиарные тощекишечные артерии и вены, которые пересекают и лигируют на уровне формирования соответствующих сосудистых аркад у корня брыжейки тощей кишки (фиг.1). На питающую ножку лоскута накладывают сосудистую клипсу. При состоятельности коллатерального кровообращения в кишке приступают к формированию кишечного фрагмента, снимают клипсу. Кишку пересекают по установленным границам. Затем пересеченный фрагмент продолжают мобилизовать по брыжейке параллельно направлению расположения сосудистого бассейна будущего аутотрансплантата, включая 4-ю тощекишечную артерию и вену до уровня отхождения тощекишечной артерии от верхней брыжеечной артерии.
Формирование непосредственно брыжеечного фрагмента трансплантата начинают с редукции заготовленного отрезка кишки. Для этого резецируют проксимальную 1/3 часть кишки (около 15 см) с лидированием или специальной коагуляционной обработкой сосудов, отходящих от брыжеечных ветвей к стенке тощей кишки, непосредственно у места их впадения (Фиг.1, 2). Аналогичные манипуляции проводят на дистальной 1/3 части отрезка кишки. Таким образом, отрезок тонкой кишки, заготовленный для формирования лоскута, резецируют на 2/3 его длины, сохраняя при этом всю брыжеечную часть. На этом этапе операции завершают формирование лоскута. Затем пересекают питающую сосудистую ножку лоскута, при этом проксимальный отрезок сосудов (остающийся в брюшной полости) лигируют с прошиванием тканей брыжейки, а дистальный - клипируют. Сформированный лоскут переносят в область дефекта. Целостность желудочно-кишечного тракта в донорской зоне восстанавливают путем формирования анастомоза между резецированными отрезками тонкой кишки по типу «конец-конец» двухрядным швом. Дефект брыжейки ушивают отдельными узловыми швами. Брюшную полость дренируют и ушивают послойно наглухо.
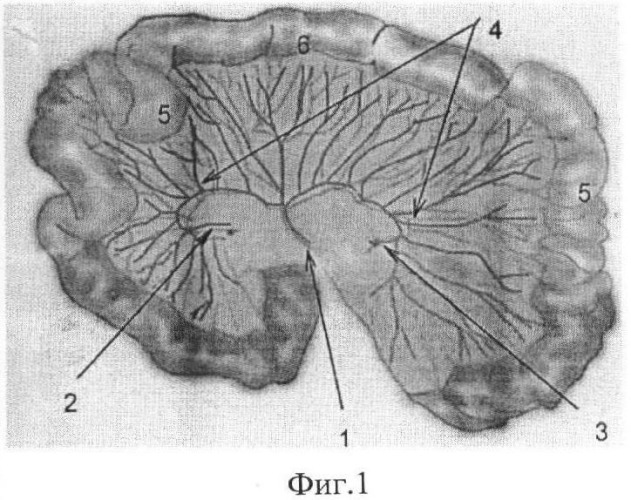
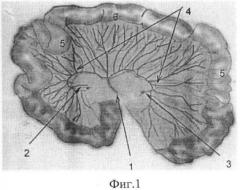
На фиг.1 представлена схема донорской зоны для формирования тонкокишечно-брыжеечного аутотрансплантата:
1 - питающая ножка - артерия и вена четвертой тощекишечной сосудистой аркады;
2 - артерия и вена третьей тощекишечной сосудистой аркады;
3 - артерия и вена пятой тощекишечной сосудистой аркады;
4 - сосудистый бассейн брыжеечного фрагмента лоскута;
5 - фрагменты кишки донорской зоны, подлежащие редукции;
6 - кишечный фрагмент лоскута.
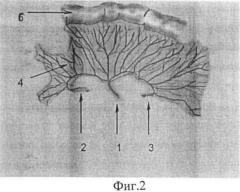
На фиг.2 представлено схематическое изображение аутотрансплантата:
1 - питающая ножка - артерия и вена четвертой тощекишечной сосудистой аркады;
2 - артерия и вена третьей тощекишечной сосудистой аркады;
3 - артерия и вена пятой тощекишечной сосудистой аркады;
4 - сосудистый бассейн брыжеечного фрагмента лоскута кишечный фрагмент;
6 - кишечный фрагмент лоскута.
Примеры выполнения
Больной П-кин О.В. 54 лет, клинический диагноз: Рак гортани I ст T1N0M0. Состояние после комбинированного лечения в 2004 году. Рецидив опухоли. Состояние после хирургического лечения в 03-04.2009 г. Фарингостома. Трахеостома.
При обследовании признаков продолженного роста опухоли или генерализации процесса не было выявлено.
1.10.2009 года больному была выполнена отсроченная микрохирургическая фарингопластика тонкокишечно-брыжеечным лоскутом.
Под общим интубационным наркозом произведено иссечение рубцовых тканей на шее. Края оростомы и эзофагостомы подготовлены к анастомозированию. Выделены и подготовлены к анастомозированию правая лицевая вена и правая верхняя щитовидная артерия. Произведена верхнесрединная лапаротомия. При ревизии органов брюшной полости опухолевой патологии не выявлено. Тощая кишка выведена на переднюю брюшную стенку. Произведена оценка сосудистого бассейна тощей кишки. На расстоянии 60 см от связки Трейца прецизионномобилизованна единая питающая сосудистая ножка лоскута - четвертые радиарные сосуды - тощекишечные артерия и вена. В состав трансплантата также включены 3-я и 5-я тощекишечные артерия и вена, которые пересечены и лигированы на уровне формирования сосудистой аркады у корня брыжейки тощей кишки. В соответствии с направлением хода ветвей сосудистой ножки выбран сегмент тощей кишки длинной 45 см. На питающую ножку лоскута наложена сосудистая клипса. Коллатеральное кровообращение в тощей кишке состоятельно. Сосудистая клипса снята с сосудистой ножки лоскута. Тощая кишка пересечена по установленным границам. Далее пересеченный фрагмент тощей кишки мобилизован книзу по брыжейке, включая 4-ю тощекишечную артерию и вену до уровня отхождения тощекишечной артерии от верхней брыжеечной артерии. Далее пересечена сосудистая ножка лоскута, при этом проксимальный отрезок сосудов лигирован с прошиванием, а дистальный клиппирован. Сформированный лоскут перенесен в область дефекта. Длина сосудистой ножки составила 6 см. Под оптическим увеличением с использованием микрохирургической техники сформированы микрососудистые анастомозы между 4-й тощекишечной и правой лицевой венами по типу конец-конец, а также 4-й тощекишечной и правой верхней щитовидной артериями по типу конец-конец. Пуск кровотока. Жизнеспособность лоскута восстановлена. Произведена редукция проксимального и дистального краев кишечного фрагмента трансплантата с сохранением объема брыжейки. Длина тонкой кишки после резекции составила 12 см, размер брыжеечного фрагмента лоскута - 45×10 см. Тонкокишечным сегментом восстановлена целостность гортаноглотки, а брыжеечным - мягких тканей шеи. Отмечено гладкое течение послеоперационного периода - полное приживление лоскута и восстановление питания через рот в полном объеме.
В клинике способ успешно применен при фарингопластике у 4-х пациентов. Осложнений со стороны органов брюшной полости и некроз аутотрансплантатов не наблюдали.
Способ формирования тонкокишечно-брыжеечного аутотрансплантата, заключающийся в формировании составного лоскута из фрагмента тощей кишки и прилежащей части брыжейки тощей кишки с кровоснабжением от единой сосудистой ножки, отличающийся тем, что аутотрансплантат формируют путем резекции 1/3 проксимального и 1/3 дистального краев кишечного фрагмента лоскута с сохранением брыжейки в полном объеме, для формирования сосудистого бассейна трансплантата используют три пары радиарных тощекишечных сосудов - 3-ю, 4-ю и 5-ю, при этом 3-ю и 5-ю пару пересекают на уровне формирования соответствующих сосудистых аркад у корня брыжейки тощей кишки, а единую сосудистую ножку трансплантата образуют на четвёртых радиарных тощекишечных артерии и вене, которые мобилизуют до уровня отхождения тощекишечной артерии от верхней брыжеечной артерии.