Способ лечения афакии
Иллюстрации
Показать всеИзобретение относится к области медицины, а именно к офтальмологии, и предназначено для лечения афакии. Выполняют имплантацию искусственной силиконовой капсулы с центральным отверстием на передней и задней поверхности за радужную оболочку через тоннельный разрез роговицы. Имплантируют внутрикапсульное кольцо в искусственный капсульный мешок с прошиванием искусственного капсульного мешка с интракапсулярным кольцом. Фиксируют к склере в проекции иридоцилиарной борозды 2-5 узловыми швами. Имплантируют в полость искусственной капсулы мягкую ИОЛ. Способ обеспечивает предупреждение дислокации ИОЛ и стабильность подобранной коррекции с возможностью реимплантации. 5 ил.
Реферат
Предлагаемое изобретение относится к области медицины, а именно к офтальмологии, и предназначено для лечения афакии.
Уровень техники.
В настоящее время развития высокотехнологической офтальмохирургии афакия скорее нонсенс, чем состояние глаза больного. Однако в ряде случаев действительно невозможно имплантировать интраокулярную линзу в капсульную сумку, например при полной люксации хрусталика.
Интраокулярные линзы чаще используют для коррекции афакии, чем контактную или очковую коррекцию. Многие авторы указывают на возможность их имплантации даже у детей 2-летнего возраста.
Успешные предварительные результаты факоэмульсификации катаракты с внутрикапсульной фиксацией ИОЛ при обширных, но неполных отрывах цинновой связки определяют перспективность реабилитации данной тяжелой группы пациентов. Реальной становится внутрикапсульная хирургия катаракты даже при полном отрыве хрусталика, однако в данных случаях необходимо предусмотреть дополнительную фиксацию комплекса капсульный мешок - ИОЛ - внутрикапсульное кольцо к радужке или склере (И.Э.Иошин, P.P.Тагиева. Факоэмульсификация катаракты с внутрикапсульной имплантацией ИОЛ при обширных отрывах цинновой связки. «Офтальмохирургия» №1, 2005, с.123-126), что реально осложняется высоковероятным разрывом собственной капсулы хрусталика больного.
Для лечения афакии известно применение искусственных оптических структур глаза различных моделей с их подшиванием к склере и радужной оболочке глаза. Для этого используют специальные интраокулярные линзы и с фиксацией на радужке или с подшиванием к склере иридо-хрусталиковых диафрагм различной конструкции.
Известен способ лечения осложненной афакии (RU 96104631, 10.08.1998), заключающийся в лазерном воздействии на радужную оболочку глаза, при котором производят несквозную аргонлазеркоагуляцию радужной оболочки в месте проекции центральной оптической зоны, далее в этом же месте с помощью Nd:YAG-лазера формируют сквозное отверстие, после чего проверяют наличие центрального зрения и его остроту и производят имплантацию искусственного хрусталика в переднюю камеру, заводя опорные элементы искусственного хрусталика за радужку. Недостатком такого способа является невозможность медицинского мидриаза, послеоперационный иридоциклит с формированием задних синехий, невозможность осуществлять интраокулярную коррекцию мягкими мультифокальными и торическими ИОЛ.
Известно использование барьерно-оптической мембраны (RU 2371148, 27.10.2009), выполненной из эластичного прозрачного материала из сополимеров акрилового или винилового ряда. Барьерно-оптическую диафрагму используют для предотвращения выхода силиконового масла в переднюю камеру и коррекции афакии. Она содержит оптическую часть в виде линзы и плоскую гаптическую часть, лежащую в главной плоскости линзы, диаметром от 10 до 15 мм, при этом мембрана содержит на передней поверхности гаптической части две борозды, выполненные по касательной к оптической части и параллельно друг другу, от одного до другого края гаптической части. Недостатком данного способа является сложность в расчетах оптической силы барьерно-оптической диафрагмы, невозможность осуществлять интраокулярную коррекцию другими мягкими и мультифокальными, торическими ИОЛ.
Известно применение искусственной иридохрусталиковой диафрагмы для коррекции аниридии и афакии (RU 2007106517, 27.08.2008). Иридохрусталиковая диафрагма, выполненная монолитной дисковидной из эластичного материала, содержит оптическую часть и гаптическую часть в виде окрашенного кольца с расположенными на периферии равноудаленными друг от друга опорными дугообразными замкнутыми элементами. Внутри объема окрашенного кольца гаптической части диафрагмы выполнены рисунки из того же материала, что и диафрагма, имитирующие как по форме, так и по цвету сетчато-радиальный рисунок радужной оболочки парного глаза человека, в количестве, соответствующем количеству основных цветов, выделяемых на радужной оболочке парного глаза человека. Недостатками такого способа является сложность расчета оптической силы и цвета иридо-хрусталиковой диафрагмы и, соответственно, дальнейшего изготовления, а также отсутствие мультифокальных и торических иридо-хрусталиковых диафрагм.
Ближайшим аналогом предлагаемого изобретения является способ интраокулярной коррекции афакии, позволяющий произвести коррекцию афакии путем шовной фиксации ИОЛ к склере (Lyie W.A., Jin J.C. Secondary intraocular lens implantation: anterior chamber vs. posterior chamber lenses // Ophthalmic Surg. - 1993. - Vol.24. - P.375-381). Недостатками способа является сложность в расчетах оптической силы ИОЛ, связанная с возможными осложнениями в виде дислокации линзы и соответствующими изменениями подобранной коррекции.
Раскрытие изобретения
Задачей изобретения является разработка нового подхода к интраокулярной коррекции афакии.
Техническим результатом предлагаемого изобретения является отсутствие дислокации интраокулярной линзы с соответствующей стабильностью подобранной коррекции и возможностью реимплантации ИОЛ при необходимости.
Технический результат достигается за счет применения в качестве фиксатора интраокулярной линзы искусственного капсульного мешка с внутрикапсульным кольцом, закрепляемого к склере.
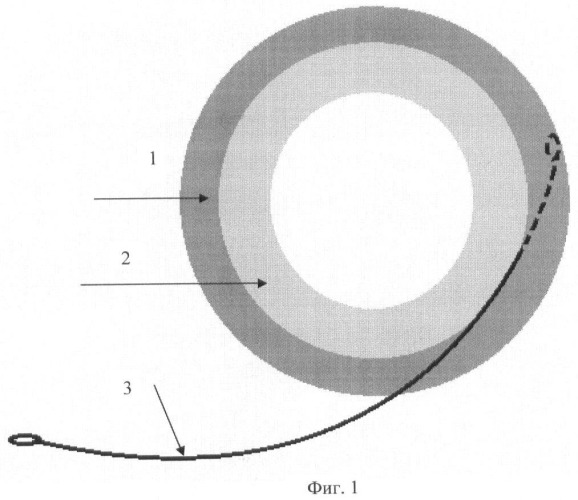
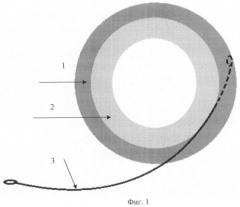
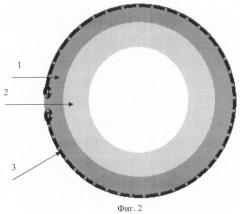
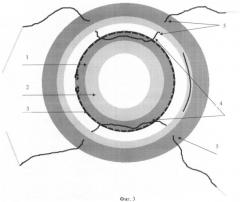
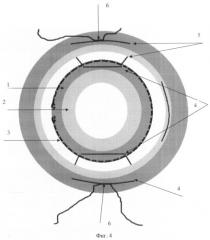
Способ поясняется следующими чертежами (фиг.1-5), где фиг.1 - имплантация внутрикапсульного кольца через центральное отверстие в передней поверхности капсульной сумки; фиг.2 - внутрикапсульное кольцо в рабочем состоянии; фиг.3 - прошивание искусственной капсулы хрусталика с захватом интракапсулярного кольца и склеры в зоне иридоцилиарной борозды 4 швами; фиг.4 - фиксация 4 узловыми швами к склере, предварительно прошитой капсульной сумки с захватом интраокулярного кольца; фиг.5 - имплантация мягкой интраокулярной линзы через центральное отверстие передней поверхности в капсульную сумку и где 1 - передняя поверхность искусственной капсулы с центральным отверстием; 2 - задняя поверхность с центральным отверстием; 3 - интраокулярное кольцо; 4 - швы, прошивающие капсульную сумку с захватом внутрикапсулярного кольца; 5 - швы, прошивающие склеру в области иридоцилиарной борозды, фиксирующие капсульную сумку к склере; 6 - узловой шов, регулирующий положение капсулярной сумки в задней камере глаза; 7 - интраокулярная линза, имплантированная в капсульную сумку.
Способ осуществляется следующим способом.
Производят тоннельный разрез роговицы.
Имплантируют искусственный капсульный мешок из силикона с центральным отверстием на передней и задней поверхности в заднюю камеру глазного яблока за радужку, где его расправляют при необходимости через тоннельный разрез роговицы.
Выполняют имплантацию внутрикапсульного кольца в искусственный капсульный мешок (фиг.1-2).
Прошивают капсулу с кольцом и склеру в проекции иридоцилиарной борозды (фиг.3).
Завязывают 2-5 узловых шва на поверхности склеры (фиг.4).
Имплантируют в искусственный капсульный мешок мягкую интраокулярную линзу (фиг.5).
Пример 1.
Больной Л., 30 лет. Диагноз: ОД - Контузия глазного яблока с люксацией хрусталика в стекловидное тело.
При поступлении: острота зрения ОД со сф. + 11,0 дптр = 0,6; ВГД - 22,0 мм рт.ст., длина глаза - 27,3 мм. Больному проводят витреотомию с удалением люксированного хрусталика. При этом в полость стекловидного тела вводят перфторорганическое соединение (ПФОС) для подъема люксированного хрусталика до иридохрусталиковой диафрагмы. Хрусталик удаляют петлей.
Для коррекции афакичного состояния глаза имплантируют заднекамерную ИОЛ из сополимера типа "Гриб" с фиксацией к радужной оболочке глазного яблока. После операции у больного острота зрения 0,4.
Однако через 2 месяца у больного отмечают повышение ВГД, отек роговицы и изменение коррекции глаза на 3 дптр. Причина - смещение (прогиб) ИОЛ в сторону передней камеры. Реконструктивная иридэктомия не восстановила глубину передней камеры и положение ИОЛ.
Больной повторно госпитализирован, и ему через тоннельный разрез удалена ранее поставленная линза. Произведена операция по представленному способу.
Имплантирована искусственная капсула из силикона, имеющая на передней и задней поверхности центральные отверстия, выполненные для облегчения имплантации ИОЛ без предварительного капсулорексиса на передней поверхности и как оптическое отверстие на задней. Далее эта капсульная сумка расправлена, а для натяжения стенок в нее введено интракапсулярное кольцо. Этот комплекс фиксирован к склере через интраокулярное кольцо 4 узловыми швами в области иридоцилиарной борозды.
После операции острота зрения - 0,1; ВГД - 17 мм рт.ст., силикона в передней камере нет, сетчатка прилежит. Через 3 месяца после операции: острота зрения повысилась до 0,4 с коррекцией; ВГД - 18 мм рт.ст., сетчатка прилежит, положение искусственной капсулы и ИОЛ правильное.
Таким образом, отсутствует дислокация ИОЛ, обеспечена стабильная коррекция.
Пример 2.
Больной 3., 49 лет. Диагноз: OS - исход проникающего ранения роговицы, частичная аниридия, травматическая катаракта, отслойка сетчатки, состояние после первичной хирургической обработки (ПХО).
При поступлении: острота зрения OS - светоощущение с правильной проекцией, ВГД - 23,0 мм рт.ст. В результате травмы произошел разрыв передней и задней капсулы хрусталика. Произведена операция по указанному выше способу. Выполнена ленсвитрэктомия, мобилизация сетчатки, тампонада ПФОС. Имплантирована и фиксирована 3 узловыми швами в иридоцилиарной борозде искусственная капсула хрусталика, состоящая из передней и задней поверхности с центральными отверстиями в них. 3 швами прошита капсула с кольцом, предварительно туда имплантированная. Отрегулировано расположение капсульной сумки в задней камере путем натяжения узловых швов, фиксирующих к склере. Далее имплантирована заднекамерная мягкая ИОЛ в капсульную сумку и проведена эндолазеркоагуляция сетчатки, замена ПФОС на силикон. После операции: острота зрения - 0,05; ВГД - 24 мм рт.ст., силикона в передней камере нет, сетчатка прилежит.
Через 3 месяца после операции: острота зрения повысилась до 0,2 с коррекцией; ВГД - 21 мм рт.ст., сетчатка прилежит, положение искусственной капсулы и имплантированной в нее ИОЛ правильное.
Пример 3.
Больной Ж., 20 лет. Диагноз: ОД - подвывих хрусталика 2 ст., травматическая отслойка сетчатки с отрывом от зубчатой линии в нижних квадрантах до 120 градусов, тотальный гемофтальм, состояние после проникающего склерального ранения и ПХО.
При поступлении: острота зрения ОД - светоошущение с правильной проекцией, ВГД - 25,0 мм рт.ст. Больному решено провести хирургическое лечение по указанной выше методике. Произведена ленсвитрэктомия, удаление крови из витреальной полости, иссечение эпиретинальных мембран, мобилизация сетчатки, тампонада ПФОС, круговое эписклеральное пломбирование силиконовым жгутом 4 мм в диаметре. 5 швами через внутрикапсульное кольцо прошита имплантированная капсула в заднюю камеру глаза. Фиксирована 5 узловыми швами в иридоцилиарной борозде через склеру искусственная капсула хрусталика, состоящая из передней и задней поверхности с центральными отверстиями в них. Отрегулировано расположение капсульной сумки в задней камере путем натяжения узловых швов, фиксирующих к склере. Далее имплантирована заднекамерная мягкая ИОЛ в капсульную сумку.
Послеоперационный период без особенностей. После операции: острота зрения - 0,1 с коррекцией; ВГД - 22 мм рт.ст., силикона в передней камере нет, сетчатка прилежит. Через 3 месяца после операции: острота зрения повысилась до 0,5 с коррекцией; ВГД - 20 мм рт.ст., сетчатка прилежит.
Однако через 2 года больной по своей инициативе решает сменить заднекамерную ИОЛ на мультифокальную.
Больному проведен повторный тоннельный разрез роговицы. Через него выведена ИОЛ и имплантирована с той же корригирующей силой мультифокальная ИОЛ в тот же искусственный капсульный мешок без его повреждения. Также остались сохранны узловые швы, фиксирующие капсульную сумку к склере в иридоцилиарной борозде. Кровотечения не было. После операции острота зрения больного 0,5 с коррекцией.
Таким образом, предложенный способ позволяет выполнять точную интраокулярную коррекцию, имплантировать в глаза любые типы мягких интраокулярных линз (торические, моно-, мультифокальные) при отсутствии собственной капсулы хрусталика.
Способ лечения афакии, включающий имплантацию интраокулярной линзы (ИОЛ), отличающийся тем, что сначала за радужную оболочку через тоннельный разрез помещают искусственную капсулу хрусталика из силикона с центральным отверстием на передней и задней поверхности, располагают в ее полости внутрикапсульное кольцо, прошивают капсулу с интракапсулярным кольцом и фиксируют к склере в проекции иридо-цилиарной борозды 2-5 узловыми швами, после чего размещают в полости капсулы мягкую ИОЛ.