Способ лечения первичных и метастатических опухолей печени
Иллюстрации
Показать всеИзобретение относится к области медицины, онкологии и может быть использовано для лечения первичных и метастатических опухолей печени путем радиочастотного воздействия на опухоль с помощью охлаждаемых электродов. Воздействуют мощностью 80 Вт, частотой колебаний 440 кГц с помощью четырех электродов, одновременно введенных в опухоль и равномерно расположенных по ее периметру на расстоянии 3-5 мм от ее края, на глубину, соответствующую глубине расположения опухоли, в течение времени, определяемого достижением импеданса 350 Ом. Изобретение расширяет арсенал способов лечения опухолей печени, обеспечивает полную деструкцию опухоли, позволяет снизить число осложнений. 2 табл., 4 ил.
Реферат
Изобретение относится к области медицины, онкологии, может быть использовано для лечения первичных и метастатических опухолей.
Известен способ лечения опухолей печени путем радиочастотного воздействия. Хабицов B.C. в своем исследовании использовал для РЧА монополярные электроды (время воздействия по 5 и 10 минут) и биполярные электроды (воздействие в течение 10 минут), производил 24 аппликации по 8 в каждой группе. Источником высокочастотной энергии служил генератор Elektrotom HiTT®106 (Berchtold Medizinelektronik, Туттлинген, Германия). Длительность сеанса термовоздействия на опухолевые очаги печени при мощности энергии 40-60 Вт и силе тока до 1,2 А составляла от 3 до 20 минут в зависимости от их размеров и данных ультразвукового исследования.
У всех больных процедура проводилась под постоянным ультрасонографическим контролем. При биполярном воздействии электроды в опухолевом узле размещали в центральной зоне параллельно на расстоянии не более 15 мм друг от друга. Целью процедуры было подведение к опухолевым узлам энергии мощностью не менее 1500 Вт/см3 и создание зоны коагуляционного некроза, диаметр которой не менее чем на 1 см превышал диаметр опухолевого узла. Высокочастотное воздействие продолжали до тех пор, пока размер гиперэхогенной зоны коагуляционного некроза не становился больше размера опухолевого узла. В случае появления во время проведения манипуляции в проекции очага звездчатой гиперэхогенной зоны, обусловленной контактом электрода с сосудами и перераспределением электропроводности между кровью и тканями, процедура считалась малоэффективной, что требовало изменения позиции электрода и режима высокочастотного воздействия.
В зависимости от размера и формы опухоли на каждую опухоль оказывалось в среднем три высокочастотных воздействия (от одного до девяти) с использованием высокочастотной энергии мощностью 39±12 Вт. Средняя продолжительность высокочастотного воздействия составила 19,5±9,9 минут.
Описания воздействия на опухоль монополярными электродами в автореферате нет. Результаты работы: общее количество очагов, подвергнутых деструкции, составило 41. Размер метастазов колебался от 1,2 до 5,7 см. Опухоли размером более 3,0 см в 17 случаях подвергнуты двукратной и в 9 случаях - трехкратной радиочастотной абляции [1].
Наиболее близким к предлагаемому является способ лечения опухолей путем радиочастотной термоабляции, предложенный Сергеевой О.Н., в котором для радиочастотной термоабляции использовали аппарат Radionics Cool-Tip RF Ablation System и набор водоохлаждаемых электродов. Аппарат состоял из генератора (мощность 200 Вт, частота колебаний 480 кГц), перистальтического насоса, подающего по замкнутому контуру охлаждающую жидкость (стерильную дистиллированную воду), и электрода-волновода, в дальнейшем «электрода», электроды для РЧА были как одиночными (для очагов менее 3 см в диаметре), так и кластерными, состоящими из трех одиночных (для очагов более 3 см в диаметре). Выбор электрода определялся размером очага и удаленностью от поверхности кожи. Так, при очагах диаметром до 3 см применялись одиночные электроды с длиной рабочей части 10-30 мм, при больших очагах на начальном этапе работы использовались кластерные электроды, а позже обычно несколько одиночных с длиной рабочей части 30 мм. В крупные очаги диаметром свыше 30-40 мм вводится несколько одиночных электродов. Пункция очага производилась под УЗ-контролем (Logic 100, консвексный датчик 3.5 МГц с пункционным адаптером), после чего, по возможности, осуществлялся контроль положения электрода из нескольких точек для того, чтобы убедиться, что электрод точно позиционирован в центре очага. При выявлении эксцентрического расположения электрода производилась повторная пункция очага с предварительной термообработкой старого пункционного канала во избежание кровотечения или опухолевой диссеминации либо введение дополнительных электродов в очаг и обработка его из нескольких точек. Несколько электродов одномоментно вводились при наличии нескольких рядом расположенных очагов во избежание «потери» очага после РЧА соседнего.
РЧА очагов размером до 3,0 см производилась с помощью одиночных электродов, устанавливаемых с применением пункционного адаптера к ультразвуковому датчику. При РЧА очагов размером свыше 5,0 см использовались кластерные электроды, вводимые методом «свободной руки». При абляции очагов размером от 4,0 до 5,0 см применялись и те, и другие электроды, выбор которых зачастую был субъективен. Электрод извлекался из паренхимы печени при работающем в ручном режиме на максимальной мощности генераторе. Таким образом, достигалась термообработка пункционного канала, что препятствовало кровотечению и/или опухолевой диссеминации.
После того как транзиторная гиперэхогенная зона полностью охватывала очаг с превышением его размеров на 1 см, генератор отключали. Время воздействия зависело от характера очага (его плотности, содержания жидкости, размеров), но обычно составляло от 10 до 15 мин. Большая продолжительность воздействия при этом не способствовала существенному увеличению гиперэхогенной зоны, и, если часть образования оставалась неизменной, в нее вводился дополнительный электрод и проводился еще один 10-минутный сеанс. После отключения генератора прекращалась подача охлаждающей жидкости и измерялась температура, достигнутая в центре очага. При нормальной работе генератора она могла составлять от 50 до 95°С, в среднем 60-70°С, при меньшей температуре существовала вероятность того, что зона РЧА весьма небольшая.
После прицельной пункции очага включалась подача жидкости перистальтическим насосом и начиналась работа генератора. Генератор обычно работал в импендасзависимом режиме, позволяющем автоматически уменьшать мощность при увеличении сопротивления тканей, что способствовало увеличению зоны коагуляционного некроза.
Известные способы обладают рядом недостатков.
Основной недостаток способа с использованием кластерных электродов - ограниченная область применения, обусловленная невозможностью равномерного распределения (т.е. на одинаковом расстоянии друг от друга) электродов в плотных (чаще метастатических) очагах, а только в паренхиме печени или мягких по консистенции опухолях.
Для способов с использованием электродов этого типа также характерен особый вид локального рецидива - «overall enlargement» - общее увеличения размеров зоны РЧА при динамическом наблюдении за счет гнезд резидуальной опухоли между неперекрывшимися зонами некроза. Еще одна отрицательная сторона - такие электроды сложно извлекать из-за прилипших коагулированных тканей и, соответственно, осложнения, возникающие от излишней травматизации тканей.
Применение для выполнения РЧ воздействия одиночных охлаждаемых электродов дает меньшую зону деструкции (до 3 см в диаметре). Однако при воздействии одиночным электродом характерны рецидивы по узловому или ореольному типу, когда резидуальная опухоль оставлена на периферии (Chopra S. et al., 2001).
Для оценки ближайших результатов РЧА автор вводит понятия первичной и общей эффективности. Первичная эффективность РЧА измерялась отношением числа полных коагуляционных некрозов опухолевых очагов к общему числу опухолей, подвергавшихся РЧА впервые. Общая эффективность РЧА - это процент очагов, в которых был достигнут полный коагуляционный некроз после всех сеансов РЧА (включая повторные).
В ряде случаев один очаг подвергали неоднократным повторным процедурам (до 5) РЧА с целью деструкции фрагментов резидуальной опухоли.
136 очагов подверглись суммарно 192 РЧА. Было выполнено 56 повторных РЧА: 43 из-за неполной деструкции опухоли при предыдущих сеансах и 13 из-за локальной опухолевой прогрессии. Только в 7 из 192 (3,6%) РЧА транзиторная гиперэхогенная зона не охватывала опухолевый очаг целиком в конце вмешательства. Таким образом, технический успех был достигнут в 96,3% наблюдений.
На этапе освоения методики МРТ-контроль полноты деструкции опухолей проводился не всегда, поэтому в анализ эффективности в работе О.Н.Сергеевой РЧА вошел только 101 опухолевый очаг со следующими результатами: выполнено 153 процедуры РЧА (52 повторных: 39 из-за неполной деструкции опухоли при предыдущих сеансах и 13 из-за локальной опухолевой прогрессии).
Первичная эффективность РЧА составила 59,4% (60/101), а общая эффективность 83,1% (84/101) [2].
Новая техническая задача - расширение арсенала способов лечения опухолей печени, повышение эффективности за счет снижения числа осложнений. Для решения поставленной задачи в способе лечения первичных и метастатических опухолей печени путем радиочастотного воздействия с помощью охлаждаемых электродов на опухоль воздействуют мощностью 80 Вт, частотой колебаний 440 кГц с помощью четырех электродов, одновременно введенных в опухоль и равномерно расположенных по ее периметру опухоли на расстоянии 3-5 мм от ее края, на глубину, соответствующую глубине расположения опухоли, в течение времени, определяемого достижением импеданса 350 Ом.
Способ осуществляют следующим образом.
Для радиочастотной термоабляции использовали опытный образец радиочастотный деструктор (РЧД) промышленной компанией ООО «Электропульс» (г. Томск). Аппарат состоит из генератора (мощность 80 Вт, частота колебаний 440 кГц) и дополнительных опций (контроль импеданса и контроль температуры), а также перистальтирующего насоса, подающего охлаждающую жидкость (стерильный физ. раствор), и набора охлаждаемых электродов длиной 15 см с рабочей частью 1 см. Контроль температуры в зоне воздействия осуществляли с помощью термодатчика. После обработки операционного поля 4 рабочих электрода вводили на равных расстояниях друг от друга по периметру опухоли, на глубину расположения опухоли, в случае работы с мышами эта глубина составляет 1 см, отступая от края опухоли 3-5 мм. Время работы определяют автоматически по достижении заданного импеданса - 350 Ом.
Режим способа основан на анализе данных экспериментальных исследований.
С целью изучения противоопухолевого и противометастатического действия радиочастотных токов с различным временем экспозиции в эксперименте на мышах с карциномой легких Льюис в НИИ гастроэнтерологии им. Г.К.Жерлова ГОУ ВПО СибГМУ Росздрава (г. Северск) совместно с ГУ НИИ фармакологии СО РАМН (г. Томск) была проведена экспериментальная работа.
Для проведения исследований были поставлены следующие задачи.
1. Изучить влияние радиочастотных токов на рост первичной опухоли и метастазирование карциномы легких Льюис мышей в зависимости от способа деструкции.
2. Выявить наиболее оптимальный способ расположения электродов в опухолевом очаге, позволяющий увеличить первичную эффективность РЧА.
Материалы и методы: Эксперименты выполнены на половозрелых животных: 45 мышах-самках линии C57BL/6 массой 19-21 г, конвенциональных, 1 категории, полученных из отдела экспериментального биомоделирования НИИ фармакологии СО РАМН, г. Томск.
В качестве экспериментальной модели взята карцинома легких Льюис (3LL). Опухоль возникла спонтанно как карцинома легких мышей линии C57B L/6 в 1951 году [Mayo J.C., 1972]. Перевивается на 12-14 сутки роста, средняя продолжительность жизни животных - 24 дня [Софьина З.П. и др., 1980]. Метастазирует гематогенно в легкие практически в 100% случаев. В эксперименте использована перевивка 5-6×106 опухолевых клеток в 0,1 мл физиологического раствора под кожу спины.
В качестве объекта взяты половозрелые животные: 45 мышей-самок линии C57BL/6 массой 19-21 г, конвенциональных, 1 категории, полученных из отдела экспериментального биомоделирования НИИ фармакологии СО РАМН, г. Томск.
Содержание животных осуществлялось в соответствии с правилами, принятыми Европейской Конвенцией по защите позвоночных животных, используемых для экспериментальных и иных научных целей [Strasburg, 1986].
Экспериментальные исследования проведены в соответствии с правилами лабораторной практики (GLP), приказом МЗ РФ №267 от 19.06.2003 г. «Об утверждении правил лабораторной практики», Федеральным законом «О лекарственных средствах» (статья 36), «Руководством по экспериментальному (доклиническому) изучению новых фармакологических веществ» (Москва, 2005).
После выдерживания животных в карантине в течение 10 дней с целью адаптации к условиям вивария мыши взвешены и равномерно распределены на группы. Карцинома легких перевита подкожно по 5-6×106 клеток в 0,1 мл физиологического раствора [Софьина З.П. и др., 1980].
На 10 сутки после перевивки животных равномерно распределили в группы по размеру опухолевых узелков, в этот же день проведено воздействие радиочастотными токами.
1. Контроль - животные с опухолями без воздействий (n=15);
2. Группа №1 - одномоментное, однократное воздействие 2-мя электродами на 10 сут развития опухоли (n=15);
3. Группа №2 - одномоментное, однократное воздействие 4-мя электродами на 10 сут развития опухоли (n=15);
Продолжительность эксперимента составила 21 сут.
Для радиочастотной термоабляции использовали опытный образец радиочастотный деструктор (РЧД) промышленной компанией ООО «Электропульс» (г. Томск). Аппарат состоит из генератора (мощность 80 Вт, частота колебаний 440 кГц) и дополнительных опций (контроль импеданса и контроль температуры), а также перистальтирующего насоса, подающего охлаждающую жидкость (стерильный физ. раствор), и набора охлаждаемых электродов длиной 15 см с рабочей частью длиной 1 см. Контроль температуры в зоне воздействия осуществляли с помощью термодатчика. Время работы определялось автоматически по достижении заданного импеданса - 350 Ом.
После обработки операционного поля рабочие электроды вводили в опухоль на всю длину его рабочей части, отступая от края опухоли 3-5 мм. В группе №1 воздействие радиочастотными токами проводилось однократно с помощью 2-х электродов (Фиг.1). Схема расположения электродов по отношению к опухоли в группе 1.
В группе №2 однократное воздействие на опухоль осуществляли с помощью 4-х электродов одновременно (Фиг.2). Схема расположения электродов по отношению к опухоли в группе 2.
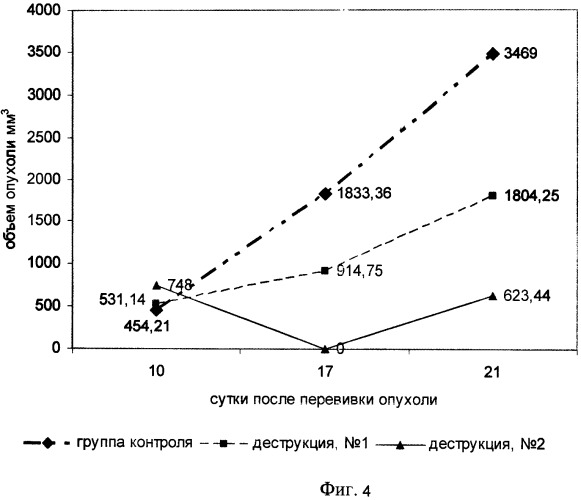
Результаты исследования: У мышей контрольной группы (без воздействий) объем опухоли закономерно повышался на протяжении всего эксперимента.
В основной группе №1 обнаружена тенденция к уменьшению массы опухолевого узла в 1,5 раза по сравнению с контролем. Процент торможения роста опухоли составил 33%.
Частота метастазирования, количество и площадь метастазов в данной группе достоверно не отличались от таковых в контроле, при этом 37,5% мышей имели более высокую - 3 степень поражения, тогда как в контроле этот показатель составил 8,3% (табл.1, 2).
В группе №2 применение деструктора вызвало достоверное торможение опухолевого проста (65%), а масса опухоли уменьшилась в 2,9 раза. Кроме того, в данной группе отмечалось снижение количества метастазов в легких - в 1,6 раза по сравнению с аналогичными значениями в контроле. В 2,6 раза уменьшилась площадь метастазов. Все животные имели легкую - 1 и 2 степень метастатического поражения, индекс ингибирования метастазирования составил 38% (табл.1, 2).
Объем опухоли у животных в обеих основных группах на 7-е сутки имел выраженную тенденцию к уменьшению. При этом наиболее существенно он уменьшился в группе №2, которой отмечались лишь некротические участки на месте расположения опухоли. Несмотря на то что на 21 сутки после трансплантации опухоли ее объем в обеих экспериментальных группах вновь стал увеличиваться, он все еще статистически значимо отличался от контроля (Фиг.4).
Технические параметры мощность (80 Вт, частота колебаний 440 кГц) выбраны как наиболее оптимальные для формирования необходимой интенсивности. При уменьшении указанных параметров создается меньшая зона некроза, недостаточная для эффективного разрушения опухолевого образования, а при их увеличении возникает массивное поражение здоровых тканей паренхимы печени по периферии опухоли. Глубина введения электродов соответствует глубине очага опухолевого поражения.
Наиболее результативным представляется одномоментное однократное воздействие на опухоль 4-мя одиночными электродами, равномерно и симметрично расположенными по периметру опухоли. Это способствует проведению более эффективной деструкции опухоли за счет перекрывания зон РЧ воздействия.
Преимущества предлагаемой методики.
1. Использование одиночных охлаждаемых электродов исключает недостатки метода, характерные для использования кластерных электродов.
2. При расположении электродов по периферии нет необходимости выполнять репозиционирование электрода при его неточном расположении, что уменьшает риск таких осложнений, как кровотечение из пункционного канала и опухолевая диссеминация по ходу пункционного канала.
3. Зона коагуляции формируется путем перекрывания очагов коагуляционного некроза каждого электрода, что увеличивает вероятность полной деструкции опухолевого очага как в центре опухоли, так и по периферии (Фиг.3).
4. Использование одновременно нескольких одиночных электродов не ограничивает возможность применения РЧА при опухолях большого объема.
Источники информации
1. Хабицов Владислав Саламович. Современные методы хирургического лечения опухолей печени / Московский Государственный медико-стоматологический Университет Росздрава / Автореферат диссертации на соискание ученой степени доктора медицинских наук. Москва. - 2008.
2. Сергеева Ольга Николаевна. Радиочастотная абляция при очаговых образованиях печени / Институт хирургии им. А.В.Вишневского / Диссертация на соискание ученой степени кандидата медицинских наук. Москва. - 2005 (прототип).
Приложение
Фиг.1. Схема расположения электродов по отношению к опухоли в группе 1.
Фиг.2. Схема расположения электродов по отношению к опухоли в группе 2.
Фиг.3. Схема расположения зон РЧ воздействия.
Фиг.4. Динамика роста объема опухоли в зависимости от способа деструкции.
Таблица 1. Влияние радиочастотных токов на развитие карциномы легких Льюис в основной и контрольной группе. Примечание: *р<0,01 по сравнению с группой контроля; **р<0,05 по сравнению с группой контроля.
Таблица 2. Влияние радиочастотных токов на тяжесть метастатического поражения в основной и контрольной группе. Примечание:* р<0,05 по сравнению с группой контроля.
| Таблица 1 | ||||||
| Группа наблюдения, количество введений (число мышей) | Масса опухоли (X±m), (г) | Торможе-ние роста опухоли (%) | Частота метастазиро-вания (%) | Количество метастазов на 1 мышь (X±m) | Площадь метастазов на 1 мышь (Х±ш) (мм2) | ИИМ (%) |
| Контроль (15) | 2,36±0,35 | - | 100 | 22,58±3,55 | 17,99±5,46 | - |
| Деструкция, режим №1 (15) | 1,57±0,25 | 33 | 100 | 24,38±2,96 | 21,61±7,74 | -8 |
| Деструкция, режим №2 (15) | 0,82±0,13* | 65 | 100 | 14,00±2,62** | 7,02±1,99 | 38 |
| Таблица 2 | ||||||
| Группа наблюдения, число животных | Степень поражения легких метастазами (%) | |||||
| Нет метастазов | LCP | HCP | ||||
| 1 | 2 | 3 | 4 | 5 | ||
| Контроль (n=15) | 0 | 16,7 | 75 | 8,3 | 0 | 0 |
| Деструкция, режим №1 (n=15) | 0 | 25 | 37,5* | 37,5* | 0 | 0 |
| Деструкция, режим №2 (n=15) | 0 | 33,3 | 66,7 | 0 | 0 | 0 |
Способ лечения первичных и метастатических опухолей печени путем радиочастотного воздействия с помощью охлаждаемых электродов на опухоль, отличающийся тем, что воздействуют мощностью 80 Вт, частотой колебаний 440 кГц с помощью четырех электродов, одновременно введенных в опухоль и равномерно расположенных по периметру опухоли на расстоянии 3-5 мм от ее края, на глубину, соответствующую глубине расположения опухоли, в течение времени, определяемого достижением импеданса 350 Ом.